5 概述
痔是直腸黏膜下和肛管皮膚下痔靜脈叢瘀血、擴張和屈曲而形成的柔軟靜脈團。痔的病因並不完全瞭解,有靜脈曲張學說、肛管狹窄學說及肛管襯墊下移學說,但以後者較盛行。多數學者認爲痔是位於肛管和直腸的一種組織墊,稱爲肛管血管墊,簡稱“肛墊”,系出生後就存在的解剖現象,當肛墊鬆弛、肥大、出血或脫垂時,即產生痔的症狀。肛墊由三部分組成:①靜脈,或稱靜脈竇;②結締組織;③附着肛管黏膜於肌肉壁上的平滑肌(又稱Treitz肌)。結締組織和平滑肌構成靜脈竇的支持組織。正常情況下,肛墊疏鬆地附着在肌肉壁上,排便後借其自身的纖維收縮作用,縮回肛管。當肛墊充血或肥大時,即易受傷而出血,並可脫出於肛管外,肛墊充血的程度除受肛管壓力影響(如便祕、妊娠等)外,還與激素、生化因素及情緒有關。
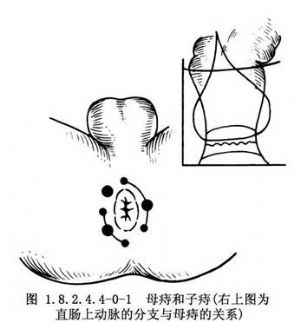
痔根據其所在部位不同分爲三類:①內痔:表面有黏膜覆蓋,位於齒線上方,由痔內靜脈叢形成。常見於左側正中、右前及右後三處,稱原發性內痔(母痔)。繼發性內痔有1~4個,常與右後及左正中母痔相連。右前母痔處靜脈多不再分支,故常爲單個發生,而無子痔併發(圖1.8.2.4.4-0-1)。②外痔:表面由皮膚覆蓋,位於齒線下方,由痔外靜脈叢形成。常見的有血栓性外痔、結締組織外痔(皮贅)、靜脈曲張外痔及炎性外痔。③混合痔:在齒線附近,爲皮膚黏膜交界組織覆蓋,由痔內靜脈和痔外靜脈叢之間彼此吻合相通的靜脈所形成。有內痔和外痔兩種特性。
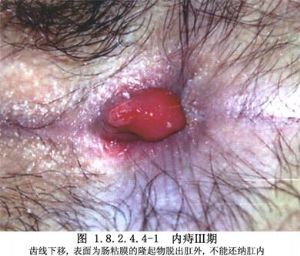
內痔分4期。第1期:無明顯自覺症狀,僅於排便時出現帶血、滴血或噴血現象,出血較多。痔塊不脫出肛門外。肛門鏡檢查,在齒線上是直腸柱擴大,呈結節狀突起。第2期:排便時間歇性帶血,滴血或噴血,出血中等。排便時痔塊脫出肛門外,排便後自行還納。第3期:排便時內痔脫出,或在勞累後、步行過久、咳嗽時脫出。內痔脫出後不能自行還納,必須用手託入或臥牀休息後方可還納。出血少。第4期:痔塊長期在肛門外,不能還納或還納後又立即脫出。痔發展到後三期多成混合痔,因脫出痔塊較大,已涉及痔內、外靜脈叢並表面爲直腸黏膜和肛管皮膚所覆蓋。因此,混合痔是痔不斷加重的後果。
8 術前準備
1.口服腸道抗菌藥物1d,如磺胺脒、新黴素、琥珀酰胺噻唑等。
3.術前1d給流質。
4.清潔灌腸極爲重要。
5.備特製軟木塞數個,其直徑爲2~3.5cm,各爲8~12cm長,中裝有金屬捏柄。大頭針20~30枚。若無軟木塞可用紗布卷代替。
10 手術步驟
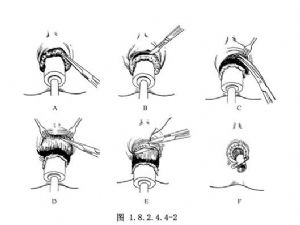
1.麻醉後擴張肛管,使痔完全脫出。選一口徑與擴張後肛管相適應的特製軟木塞,塗滑潤劑後塞入直腸內,深約6~10cm。然後將軟木塞漸次旋轉拉出2~3cm,使全部環形痔隨軟木塞脫出,繼用大針將整圈痔固定於軟木塞上。固定點應在皮膚與黏膜交界線上方的黏膜部,每隔1cm固定一針(圖1.8.2.4.4-2A)。
2.將軟木塞稍向外拉緊,在皮膚與黏膜交界線和大頭針之間環形切開黏膜(圖1.8.2.4.4-2B)。
3.將痔塊和直腸下端黏膜從括約肌表面分離開,一邊分離,一邊將軟木塞稍向外拉,但切勿滑出肛門。同時將括約肌往上推開,使整個環形痔和直腸下端黏膜成爲一圓筒狀被分離出來(圖1.8.2.4.4-2C)。
4.在痔塊黏膜上1cm處,再用大頭針將黏膜固定在軟木塞上(圖1.8.2.4.4-2D)。
5.在上排大頭針的下方約0.5~1cm處,逐步環形切斷直腸下端黏膜,邊切邊用3-0號鉻制腸線間斷縫合上下側的黏膜切緣,並逐一拔去上排大頭針。縫合完畢,將軟木塞連同全部痔塊組織和下排大頭針一起取出。如有出血,可在黏膜切緣處加縫數針(圖1.8.2.4.4-2E)。
6.最後在直腸內放一包有油紗布的橡皮管,外端用安全針固定,再加紗布包紮(圖1.8.2.4.4-2F)。