2 別名
深板層角膜移植術;Deep lamellar keratoplasty;DLKP;DLEK;後板層角膜移植術;posterior lamellar keratoplasty;PLK;內皮板層移植術;endothelial lamellar keratoplasty;ELK
5 概述
深板層內皮角膜移植術(DLEK)是近年發展起來的一種新的板層角膜移植手術,它是用健康的供體角膜後板層連同角膜內皮一起替代病變的受體角膜後板層和內皮,因此又稱後板層角膜移植術(posterior lamellar keratoplasty,PLK)或內皮板層移植術(endothelial lamellar keratoplasty,ELK)。目前有兩種術式,板層袋方法和帶蒂角膜瓣方法。前者由於幾乎不影響受體角膜前80%基質和上皮,故具有散光小,反應小,避免傷口裂開危險、視力恢復快等優點。後者則受體和供體的板層切面整齊平滑,通過角膜中央的開口可方便地進行眼內操作。但術後散光較前者大,這顯然是因爲縫線縫合所致。
6 適應症
深板層內皮角膜移植術適用於:
1.各種原因所致的角膜內皮功能失代償,角膜水腫渾濁。特別是白內障摘除聯合人工晶狀體植入術後角膜內皮損傷引起的大泡性角膜病變、Fuchs’角膜內皮營養不良等(圖8.5.3-1~8.5.3-3)。

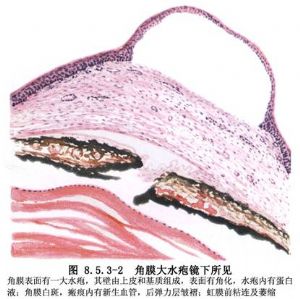

2.角膜內皮渾濁。
3.角膜後基質渾濁。
9 手術步驟
1.板層袋方法
(1)開瞼:縫線或開瞼器均可以。
(2)結膜切開:一般在上方角膜緣剪開球結膜約8~10mm,向後分離。置上直肌固定牽引線,止血。
(3)在角膜緣後界平行於角膜緣切口,長約9mm,分離並製作80%厚度的角膜板層口袋(約9mm直徑)。爲準確把握分離板層的深度,先另通過一穿刺口向前房注入空氣,以前房內空氣與角膜內表面界面之間的反光指導板層分離。
(4)特製的角膜環鑽深入角膜袋內,鑽除7.0~7.5mm直徑的中央后角膜基質及內皮層。
(5)供體角膜製備:供體角膜切除60%深度的前板層,保留帶角膜內皮的深部板層,鑽取同樣大小的植片。
(6)深部板層植片置於一個事先覆蓋黏彈劑的特製的勺形滑板,送到植牀。
(8)縫合板層切口。目前本術式可通過約5mm的自閉式切口完成,後板層可用剪刀剪除,切口無需縫合。
2.帶蒂角膜瓣方法 聯合的手術操作可包括:前部玻璃體切除、前部玻璃體切除聯合人工晶狀體取出、白內障囊外摘除聯合人工晶狀體植入等內眼手術。
(1)開瞼:縫線或開瞼器均可以。
(2)表層角膜瓣製作:先去除受體角膜上皮。與Lasik手術一樣,用自動板層角膜刀製作一個9.5mm 直徑、160μm厚(或一定厚度)的向上方掀起帶蒂角膜瓣。
(3)上直肌固定牽引線。
(4)6.5mm環鑽鑽除深部板層。
(5)完成聯合眼內其他手術操作如需眼內聯合手術操作,在完成後進行植片縫合固定。
(6)供體植片製備:先用自動板層角膜刀切除供體角膜表層。用7.0mm環鑽由內皮面鑽取植片。
(7)前房充填黏彈劑後,將植片放到植牀上,先用10-0尼龍線在關鍵的地方行固定性間斷縫合,再用8-0可吸收線連續縫合,完成後拆除尼龍固定縫線。
(9)帶蒂角膜瓣復位縫合。
11 述評
1.排斥反應 與其他角膜移植一樣會發生異體排斥,但理論上講要比全層角膜移植反應要輕。同時,手術病例多爲單純內皮失代償,新生血管少,通過藥物治療病情容易控制。
2.板層袋法偶有術後植片翻轉,角膜內皮失代償者。主要是術中植片固定不到位。實際上,在前房充填空氣使植片保持在位,儘管氣體很快吸收,植片也能牢固與受體角膜粘合。這種植片粘合的穩固性可靠且與內皮泵的作用無關。因此,術中保證植片送達植牀處並被氣體頂壓到位,術後保持正確頭位,即可防止術後植片移位的發生。
3.界面瘢痕形成。有時顯微鏡下顯示界面之間有少量的瘢痕形成及正常的組織學癒合。無須任何處理。
4.角膜散光。用板層袋法偶有與縫線有關的散光,可達3.5D。但Melles(2000)新近報道的病例,術後平均散光僅1.54D,術後平均內皮密度:2520/mm2。術後6~12個月所有植片在位及透明,最佳矯正視力:20/80~20/20。Terry等(2001)評價了此種術式術前及術後屈光度和散光的變化,發現無明顯差異。即使是用帶蒂角膜瓣法,術後4個月內角膜規則散光也不超過4D。與穿透性角膜移植相比,顯示了在控制術後散光方面的優勢。
5.帶蒂角膜瓣法一般4周內角膜均重新上皮化。但偶有術後上皮內生角膜瓣溶解者。文獻報道1例術後3個月上皮內生角膜瓣嚴重溶解,通過去除角膜瓣,重新縫合移植片治癒。
