3 概述
附睾爲連接睾丸的排精管道,外形細長扁平,位於睾丸的後外側。附睾畸形臨牀上較常見,通常指附睾明顯變長或與睾丸附着異常。自1971年Scorer及Farrington首次對附睾畸形進行分類以來,已報道了許多不同的分類方法,但至今尚無確切定義和統一的分類方法。
附睾畸形有附睾缺如、節段性閉鎖以及附睾囊腫等結構異常。一般無任何臨牀症狀,多是通過男性不育調查和治療隱睾手術時發現,大多有隱睾、腹股溝疝和鞘膜積液,常合併有輸精管畸形。先天性附睾畸形病因尚不清楚。
附睾畸形不影響生育時,無須治療。節段性附睾閉鎖可採取附睾管輸精管吻合術進行治療。附睾頭囊腫可採取穿刺抽液注射硬化劑的治療方法,但由於複發率較高,不如手術方法安全可靠,目前已較少使用。附睾缺如者本身無法治療,主要解決生育問題,若患者睾丸生精功能正常,可行輔助生殖治療。附睾畸形合併隱睾者,應及時行睾丸固定。
8 流行病學
附睾畸形有附睾缺如、節段性閉鎖以及附睾囊腫等結構異常。一般無任何臨牀症狀,多是通過男性不育調查和治療隱睾手術時發現,常合併有輸精管畸形。Michlson(1949)綜合了74例附睾和輸精管畸形中81%是附睾畸形,其中72%合併輸精管畸形,74例中41%發生在隱睾。據統計隱睾患者伴有附睾和輸精管發育畸形的發生率爲36%~79%。
9 病因
胚胎第6周,中腎管和中腎旁管形成,這些管道將衍變成男、女生殖道。當胚胎生殖腺分化成睾丸併產生睾酮後,在雄激素的作用下中腎管逐漸衍變成男性生殖管道。中腎管頭端部分變成附睾附件,由中腎小管衍變而來的睾丸輸出管,與位於其下方的中腎管增長曲折盤繞形成的附睾管共同構成附睾頭部,餘下的附睾管則形成附睾體和尾部。
先天性附睾畸形病因尚不清楚。由於隱睾病人多合併附睾畸形,故其發生可能與胚胎髮育過程中內分泌功能失調有關。因睾酮水平低下,中腎小管及中腎管不發育或發育不全,而形成各種類型的附睾畸形。如中腎管完全不發育,則可導致先天性附睾、輸精管缺如。若發育在某一部位中止,則形成該部閉鎖。當附睾管曲折盤繞障礙時,可出現附睾明顯延長,發生長襻形附睾畸形。
10 發病機制
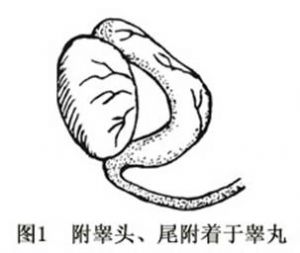
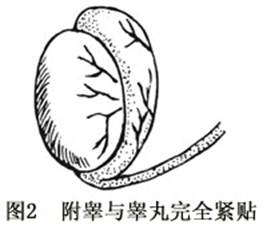
附睾爲連接睾丸的排精管道,外形細長扁平,位於睾丸的後外側。10~15根睾丸輸出管迂曲成圓錐狀,末端匯合成一根長4~6cm且高度迂曲的附睾管。據Turck對94例非隱睾者,如疝、鞘膜積液、精索靜脈曲張等,進行陰囊探查,發現83.9%的附睾頭與附睾尾附着於睾丸,而附睾體與睾丸之間有一定距離,一般可容納一指尖(圖1),附睾與睾丸完全緊貼者僅佔12.5%(圖2)。
附睾畸形主要表現爲附睾發育障礙和與睾丸附着異常。前者包括附睾缺如,頭部囊性變,中部、尾部不發育,呈纖維索狀閉鎖,附睾明顯變長呈長襻形等。附睾缺如又可分爲:
3.中腎管未發育成附睾管,而直接衍變成輸精管、精囊和射精管,睾丸輸出管與輸精管相連。
4.無附睾,輸精管不與睾丸連接,其近端呈盲端。附睾附着異常包括附睾與睾丸完全分離和部分分離,後者指附睾頭與睾丸不連接,附睾不附着於睾丸下極等。
自1971年Scorer及Farrington首次對附睾畸形進行分類以來,已報道了許多不同的分類方法。1990年Koff及Scaletscky在Scorer分類方法的基礎上進行了一些修改。將附睾畸形分爲5類:
Ⅰ型:長襻形附睾:附睾呈長襻狀,與睾丸大小比較明顯變長,又分4型:①較睾丸大小長2倍;②2~3倍;③3~4倍;④4倍以上。
Ⅱ型:附睾與睾丸分離:按分離的部位和程度,此型又可分爲如下3種情況:①僅有尾部分離;②頭尾部均與睾丸分離,但相距較近;③頭尾部均與睾丸分離,相距較遠。
Ⅴ型:較長的睾丸系膜。
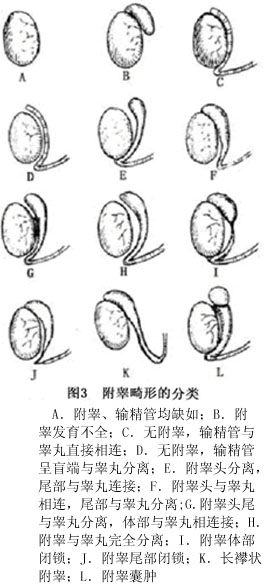
上述不同類型的附睾畸形,在同一病人中可有幾種類型同時存在,Koff的資料表明長襻形附睾畸形在隱睾及異位睾丸中最常見,約佔79.3%,附睾與睾丸分離爲45.1%,附睾與睾丸成角爲8.5%,附睾或輸精管閉鎖爲3.7%,較長的睾丸系膜爲1.2%。Koff分類方法尚不能包括所有附睾畸形,綜合有關資料,歸納附睾畸形的各種類型(圖3)。
15 附睾畸形的治療
附睾畸形不影響生育時,無須治療。節段性附睾閉鎖可採取附睾管輸精管吻合術進行治療。在放大10~20倍手術顯微鏡下,選用Silber和Wagenknecht兩種附睾輸精管吻合方法。二者的主要區別是Silber法採用擴張的附睾管與輸精管端端吻合,而Wagenknecht法則採用擴張的附睾管與輸精管端側吻合。切開擴張的附睾管,先接取附睾管斷端流出的液體查找精子,確定存在精子後,用11-0無損傷尼龍線將附睾管與輸精管黏膜吻合,一般間斷縫合4~6針,然後用9-0無損傷尼龍線行附睾被膜與輸精管肌層吻合。
附睾頭囊腫可採取穿刺抽液注射硬化劑的治療方法,但由於複發率較高,不如手術方法安全可靠,目前已較少使用。附睾缺如者本身無法治療,主要解決生育問題,若患者睾丸生精功能正常,可行輔助生殖治療。附睾畸形合併隱睾者,應及時行睾丸固定。