3 手術圖解

圖1 房間隔缺損的類型

2-1 顯露房間隔缺損
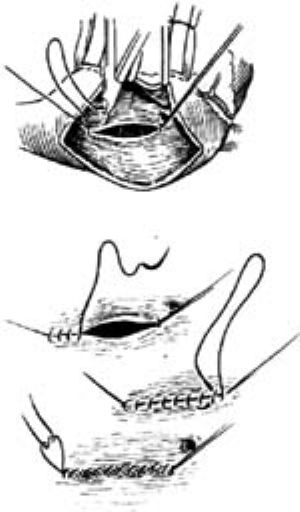
2-2 直接縫合法

2-3 補片修補法
圖2 中央型房間隔缺損修補術

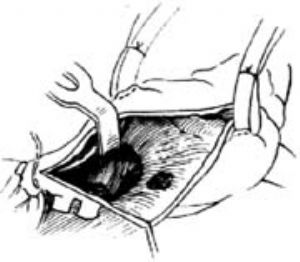
3-1 向上腔延伸右房切口

3-3 從右房與上腔交界處開始連續縫合
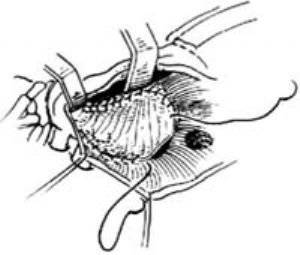
3-4 分別在前、後緣縫合補片
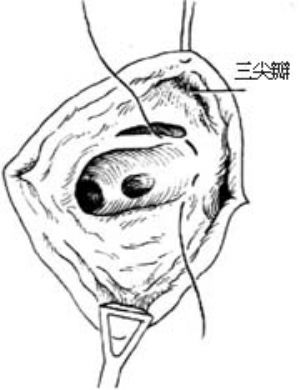
3-5 完成修補

圖4 下腔型房間隔缺損修補術

5-1 大缺損直接縫合

5-2 小缺損擴大後再縫合
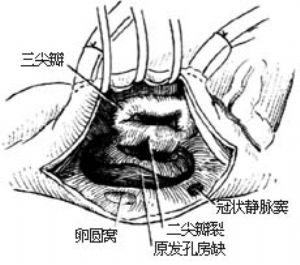
6-1 通過原發孔房間隔缺損看到二尖瓣前瓣裂

6-2 間斷縫合二尖瓣裂隙

6-3 從二尖瓣與三尖瓣交界處開始連續或間斷縫合補片
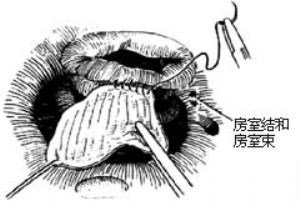
6-4 在傳導束危險區作心內膜下淺縫合

6-5 完成縫合,隔開左右心房
圖6 原發孔房間隔缺損合併二尖瓣前瓣裂修補術

圖7 縫合右心房切口
4 適應證
2.肺動脈高壓仍以左向右分流爲主者,應爭取手術。
3.合併心力衰竭的病人,術前應積極控制心力衰竭,爲手術創造條件,爭取時間積極手術。
5.任何年齡均應手術,但應儘早手術,以學齡前兒童期爲最適宜。
8 手術步驟
2.心臟探查 心外探查有無合併畸形,如異位肺靜脈迴流到右心房、左上腔靜脈、動脈導管未閉及右心室流出道或肺動脈瓣狹窄等。
3.建立體外循環。
4.切開右心房 用拉鉤牽開心房切口,房間隔缺損有三種類型[圖1],同時確定冠狀靜脈竇的位置,有無肺靜脈異位連接。
5.各類型房間隔缺損的修補
⑴中央型:缺損位於卵圓窩附近,可單個,也可呈篩孔狀[圖2-1]。修補方法可直接連續加間斷縫合[圖2-2];如缺損較大,可用相應大小的自體心包膜或滌綸布修補[圖2-3]。直接縫合或補片修補縫合最後1針時,應向左房內注入生理鹽水麻醉師擴張肺,使左房內充滿液體,以排盡左房腔內空氣,然後再拉緊打結。
⑵靜脈竇型:此型缺損靠近上腔靜脈,故缺損修補時,右心房切口應向上腔靜脈延伸,切開至界嵴。用補片修補,第1針應縫在右心房與上腔靜脈交界處,上腔靜脈側用幾條雙頭針縫合,其餘連續縫合[圖3-1~5]。本型缺損易合併左上腔靜脈及肺靜脈異位連接,手術時應仔細檢查。
⑶下腔型:此型爲低位缺損,下緣缺如。因此,最下一針縫合應縫在左房壁組織上[圖4]。
⑷伴部分肺靜脈異位連接:如果房間隔缺損夠大,可將缺損的另一緣直接縫在肺靜脈開口的右房[圖5-1];如缺損較小,可擴大後再縫合;如直接縫合有張力變形,甚至造成肺靜脈梗阻,則應用補片修補[圖5-2]。
⑸原發孔房間隔缺損:原發孔房間隔缺損位於房間隔的下部,靠近三尖瓣和二尖瓣,冠狀靜脈開口位於其後外側,常合併二尖瓣前瓣裂。爲避免損傷傳導束,原發孔房間隔缺損一律用補片修補。切開右心房後顯露原發孔房缺,如有二尖瓣裂,可用絲線在其根部間斷縫合,一般縫3~4針[圖6-1~2],縫合過多可影響二尖瓣功能(狹窄或關閉不全)。
補片用自體心包或滌綸布,裁剪成與缺損大小相適應的板粟狀,相對平直面放置在二尖瓣與三尖瓣交界處。爲避免縫合傳導束,採用淺縫合方法,即在傳導束損傷危險區(二尖瓣中點至冠狀靜脈竇)縫針在心內膜下行走。其餘部分無此顧慮。縫合方法可間斷縫合,亦可連續縫合[圖6-3~5]。
6.縫合右心房切口 心內操作結束前,應先排出左房空氣。連續來回縫合右心房切口,最末一針打結前,向右心房內注入生理鹽水,排盡右心房內空氣後打結[圖7]。
9 術中注意事項
1.判別原發孔或繼發孔房間隔缺損 因爲這兩種缺損的修補方法不同,繼發孔缺損可直接縫合;而原發孔缺損必須用補片修補,且有房室結(在房室環與冠狀靜脈竇之間)和傳導束(在冠狀靜脈竇上緣)損傷造成ⅲ°房室傳導阻滯的危險,有些病人可合併二尖瓣前瓣裂,如縫合不合適易產生二尖瓣狹窄或關閉不全。判斷的方法依據房間隔缺損的位置與冠狀靜脈竇的關係而定。原發孔房缺位置偏低,靠近三尖瓣環,冠狀靜脈竇在其後外側。
2.注意靜脈竇型和下腔型房缺的修補方法 靜脈竇型缺損應用補片修補,如有可能引起上腔靜脈狹窄時,可用一塊心包片或滌綸布縫在心房與上腔靜脈交界處使之加寬,以擴大上腔靜脈。下腔型缺損下緣完全缺如,如果不注意辨識,易將下腔靜脈瓣誤認作缺損的下緣,縫合後下腔靜脈將被分隔而引入左房,術後產生紫紺。
3.注意合併畸形的同時糾正 最常見的合併畸形是右肺靜脈異位連接,修補房間隔缺損時應將異位肺靜脈隔入左房,並且不影響右肺靜脈口,以免產生狹窄。
4.ⅲ°房室傳導阻滯 心臟復跳後,心電圖顯示ⅲ°房室傳導阻滯時,要等待一段時間,待排除諸如溫度低、離子紊亂、酸鹼平衡紊亂等因素。如心電圖仍爲ⅲ°房室傳導阻滯,心表應安置臨時起搏器,起搏心率調至80次/分左右,如若短期內心律恢復,即可拔除臨時起搏電極;如若長期心律不恢復,則需要安置永久性起搏器。