6 概述
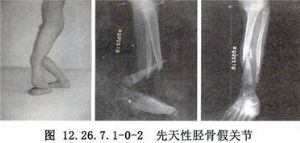
Williams髓內棒插入和植骨術用於先天性脛骨假關節的手術治療。 先天性脛骨假關節是出生時已經存在或出生時開始出現的一種特殊的骨不連接,其發生原因尚不清楚,但罹患神經纖維瘤病,或與其有相關的一些特徵者,發生先天性脛骨假關節的機會明顯增加,提示神經纖維瘤病即使不是先天性脛骨假關節的病因,也與先天性脛骨假關節有着密切聯繫。先天性脛骨假關節最常累及脛骨的遠端1/2(圖12.26.7.1-0-1~12.26.7.1-0-3)。


先天性脛骨假關節較爲罕見,其發病率約爲1/25萬,其中50%~90%伴有神經纖維瘤病的特徵,包括皮膚和骨性損害。
Boyd曾將先天性脛骨假關節分爲6型:
Ⅰ型假關節在出生時即出現脛骨向前彎曲和脛骨缺損,也可以有其他先天性畸形,這些畸形可影響假關節的治療。
Ⅱ型假關節2歲前常常發生自發骨折或輕微外傷後骨折,這就是所謂的高危脛骨,脛骨變細變圓和硬化,脛骨向前彎曲伴髓腔沙漏樣狹窄。這種類型最常見,通常併發有神經纖維瘤病,而且預後最差。生長期間通常反覆發生骨折,但隨着年齡增加,骨折發生頻率減少,一般來說,骨骼成熟後不再發生骨折(圖12.26.7.1-0-4A)。
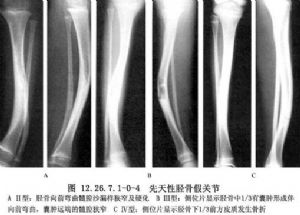
Ⅲ型假關節通常於脛骨中下1/3交界處發生先天性骨囊腫,脛骨向前彎曲可先於骨折或於骨折後發生。治療後骨折的復發比Ⅱ型者少見,有僅通過一次手術其結果滿意並可一直維持到成年(圖12.26.7.1-0-4B)。
Ⅳ型假關節發生在典型部位的硬化節段,脛骨沒有變細,髓腔部分或完全消失。在脛骨皮質骨發生“不全”骨折或“應力”骨折後,並逐漸擴展到硬化骨。如果發生完全骨折,骨折線增寬,則變成爲假關節。一般來說,這一類型預後良好,尤其在“不全”骨折發展到完全骨折之前得到治療(圖12.26.7.1-0-4C)。
Ⅴ型脛骨假關節伴有腓骨發育不良,可發生腓骨假關節或脛骨假關節,或兩者同時發生假關節。如果病變限於腓骨,則預後良好。如果假關節累及脛骨,預後與Ⅱ型脛骨假關節相似。
Ⅵ型假關節是骨內神經纖維瘤或許旺細胞瘤所致的一種罕見類型,其預後取決於骨內病變的侵襲程度和治療手法。
先天性脛骨假關節的治療取決於病兒的年齡和假關節的類型,對真正的先天性脛骨假關節,單純採用石膏固定不可能治癒。對於髓腔內有囊腫的脛骨假關節(Ⅲ型),建議採用預防性囊腫刮除和自體髂骨植骨,術後採用石膏固定,直到植骨癒合爲止。然後用短腿支具保護直到骨骼成熟。
伴有脛骨向前彎曲及髓腔狹窄、硬化的脛骨假關節(Ⅱ型或高危脛骨),通常在出生後的前2年內發生骨折。發生骨折前,採用支具固定,很有益處,試圖進行手術矯正是禁忌的。一旦發生骨折,則採取手術治療。
已經明確診斷的先天性脛骨假關節,過去多采用骨移植或截肢手術治療,本病的骨癒合比其他疾病更爲困難,Boyd和Sage在1958年複習了英文文獻,發現用23種不同的手術方法所治療的91例病兒中,獲得初期骨癒合者約佔56%;Morrissy、Risebororgh和Hall報道172次骨移植所治療的40例中,骨癒合者不足50%;而Marray、Lovell報道36例脛骨假關節,共進行85次骨移植術,成功率只佔31%;Crossett等在長期隨診研究中發現,25例經96次手術治療,獲得良、可結果者佔52%。
McElvenny首次注意到假關節部位的周圍有袖狀組織,並推論這種組織的存在無論是對先天性或骨折後的假關節,都會減少骨的生成和癒合,無論選擇哪一種手術治療先天性假關節,都應包括完全切除這種組織。
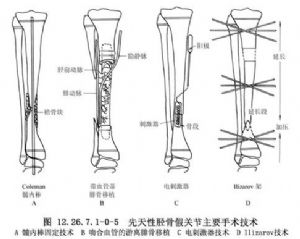
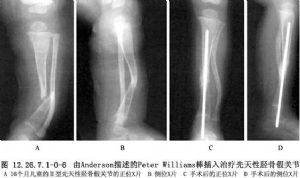
近年來治療先天性脛骨假關節,具有代表性的手術方法爲髓內棒固定技術、吻合血管的遊離腓骨移植技術、Ilizarov技術及電刺激器技術(圖12.26.7.1-0-5),資料報道,前三者骨癒合率>90%。最常用的方法是由Anderson、Schoenecker、Sheridan和Rich所描述的髓內棒固定技術(圖12.26.7.1-0-6),他們報道10例已確診的先天性脛骨假關節中有9例癒合,1例需要附加骨移植也發生了骨癒合。Baker、Cain和Tullos報道了一組18例先天性脛骨假關節的臨牀研究結果,獲得最好結果(8例中有7例癒合)的是髓內棒固定、骨移植。
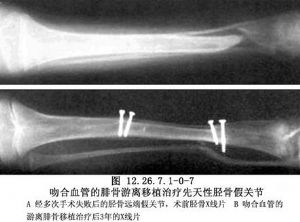
吻合血管的遊離腓骨或髂嵴骨塊移植(圖12.26.7.1-0-7),需要有顯微血管技術和經驗,但術後仍有發生不癒合的情況。
有文獻報道用Ilizarov技術治療脛骨假關節,獲得了滿意的初期結果,但存在的問題包括推移脛骨近端較困難、短尾樣力線異常(docking malalignment)和再生骨的質量差,最終導致再骨折。
對多數已確定診斷的假關節,初期治療應選擇髓內棒和骨移植,對於假關節間隙超過3cm以及多次手術失敗者,則有吻合血管的遊離腓骨移植的手術指徵,而Boyd雙側表面骨移植術只適應於Ⅳ型假關節。
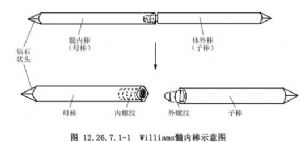
Williams器械由一根髓內棒和一根插入棒組成,髓內棒表面光滑,呈圓柱狀,直徑大小不一,其近端被加工成鑽石樣的錐形,平鈍的遠端內有約15mm長的內螺紋,以使外徑相同的插入棒與其暫時連接。插入棒的近端被機械加工成外螺紋,可擰入髓內棒遠端的內螺紋,插入棒遠端也加工成鑽石樣的錐形(圖12.26.7.1-1)。爲了確定所需棒的長度,拍攝一張側位X線片,以估計受累骨和軟組織切除、成角畸形矯正後小腿的長度。
7 適應症
10 手術步驟
10.1 1.髂骨取骨
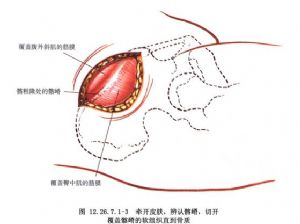
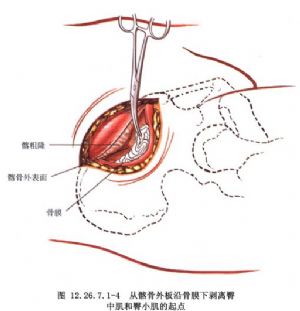
沿髂嵴切口顯露同側髂嵴,從髂骨外板切取骨組織,儘可能多的切取松質骨(圖12.26.7.1-2~12.26.7.1-4)。

10.2 2.切除脛骨假關節
從脛骨的前側做皮膚切口,其切口以假關節爲中心,位於脛骨嵴的外側,在此水平切開前筋膜間室的深筋膜,於骨膜下顯露假關節近端及遠端的正常脛骨幹,切除假關節部位的骨組織及纖維組織,直至脛骨兩端露出正常的髓腔。通常,切除假關節可導致脛骨短縮1~3cm。用鑽頭或小刮匙,把脛骨兩端的髓腔擴大。
10.3 3.插入Williams髓內棒
從截骨處的脛骨遠端將連接在一起的兩個棒向遠端打入,經過踝關節、距下關節和足跟墊穿出皮膚。當棒打入踝關節時,注意矯正踝關節的外翻、足背伸畸形非常重要,因爲這兩種畸形是脛骨前外側彎曲時負重的必然結果。藉助X線透視可將髓內棒順利打入。當接近脛骨兩端時,把棒逆行打入脛骨近端幹骺端,接近骺板但避免損傷骺板。將插入棒旋鬆一圈,攝側位X線片證實已經旋鬆,再充分旋鬆插入棒並將其取出,髓入棒的遠端留在跟骨中。