7 概述
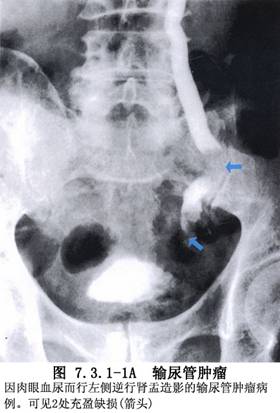
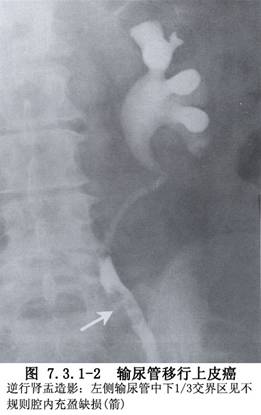
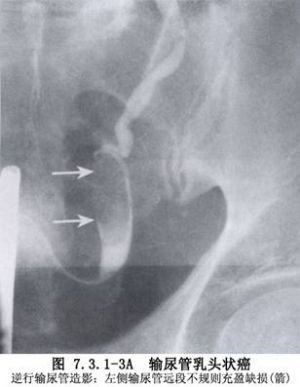
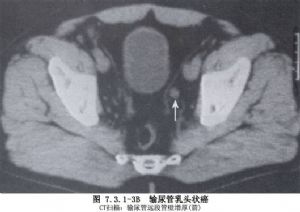
輸尿管原發腫瘤以移行細胞癌最多,其他來自結締組織的腫瘤爲數很少。由於輸尿管和膀胱及腎盂粘膜上皮無論在胚胎來源上或組織形態上都完全相似,所以此類腫瘤的發病原因及病理組織學分類方面亦認爲相同。大致分爲乳頭狀瘤、乳頭狀癌(二者約佔60%)、非乳頭狀癌。由於輸尿管壁較薄,癌瘤容易穿破壁層而侵及鄰近組織或發生淋巴結轉移,進而向遠處轉移,如脊柱、肝、肺等。手術的原則是早期廣泛切除,將輸尿管病變臨近的稍有粘連的脂肪、結締組織、附着筋膜一併切除。約2/3的腫瘤位於盆腔段,1/3的病例爲多發性,但大多數爲一側性,雙側輸尿管同時發病較爲少見(圖7.3.1-1~7.3.1-3)。

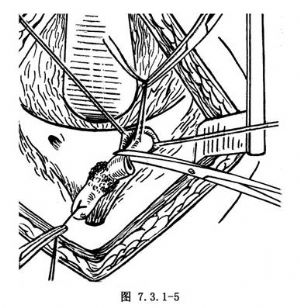
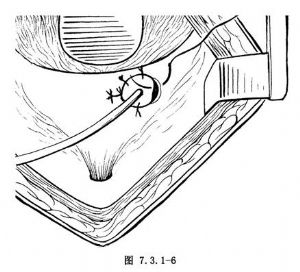
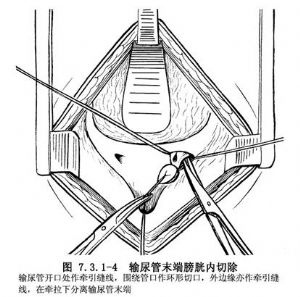
輸尿管癌腫切除範圍應包括腎臟、全部輸尿管及輸尿管開口周圍一小部分膀胱,以減少在原發部位上、下再復發腫瘤。若對側腎臟功能不良,不能作患側腎及全部輸尿管切除。此外,如輸尿管病變爲單髮乳頭狀瘤而非惡性,亦無浸潤現象,則考慮切除部分輸尿管而保留腎臟,可視切除一段部位的高低對輸尿管殘段採取相應措施,如對端吻合、膀胱再吻合術等。應採取分段切除辦法,腎及一部分腰段輸尿管經側腰部常規腎切除進路,在切口最下端切斷輸尿管,兩斷端分別絲線結紮後,摘除腎臟及其一段輸尿管,手術創口依層縫合、關閉。然後調整體位,另作髂部斜切口。切口下端向中線橫行延伸,以便遊離盆腔輸尿管及暴露膀胱側前壁。切開膀胱後用自動拉鉤拉開創口,輸尿管開口用絲線作X形貫穿縫合,以做牽引,在開口周圍,距中心約0.5~1cm處作環形切口,牽拉縫線並逐漸向上分離,以顯示壁段輸尿管及與膀胱交接處,切斷膀胱三角區向輸尿管延伸的肌肉纖維。暴露中要確保止血,因此處具有豐富的血液供應,並有輸尿管周圍的靜脈叢,輸尿管末端逐漸向膀胱內牽拉,同時向上遊離輸尿管。以上操作的目的是切除全部輸尿管,包括壁段輸尿管及其周圍部分膀胱組織,故在遊離膀胱以後及下段輸尿管時,宜儘量向下分離至膀胱壁連接處,經此前後進路分離,需要切除的輸尿管下端及部分膀胱組織可以清晰地顯露並切除(圖7.3.1-4)。
輸尿管末段腫瘤切除術:因大部分原發性輸尿管癌發生在盆段,目前又可能獲得早期診斷,僅切除腫瘤所累及的盆段輸尿管段,保留患側腎臟仍將是可能的。如腫瘤段輸尿管需切除過長,則可採用輸尿管膀胱吻合術所述各法與膀胱連接。如切除段過長,不能與膀胱連接時,可用遊離腸管代替之。如切除段在5~6cm以內時,可在腫瘤段切除後輸尿管膀胱再吻合。
10 輸尿管局部解剖
輸尿管上端起於腎盂,下端終於膀胱三角,右側上端高度相當於第2腰椎橫突,左側對應第1腰椎橫突。輸尿管全長在男性爲27~30cm,女性爲25~28cm。臨牀上輸尿管可分爲上、中、下3段。也可稱爲腰段,即自腎盂至髂血管高度;盆腔段或髂部輸尿管;向下至膀胱壁,爲膀胱壁段,在膀胱壁內斜行穿越壁層至輸尿管開口。腰段輸尿管在腎臟以下約5cm即附着於腹膜,手術中須於上翻的腹膜上尋找輸尿管,在腰大肌的前面下降至盆段,此段位置較深,且爲多層筋膜所包圍,暴露不易,最好的標誌爲髂血管,輸尿管跨越其上向下移行,然後沿此向下分離至病變區域。在此段輸尿管之後與輸精管交叉,然後進入膀胱壁。女性輸尿管在髂血管之下沿卵巢動脈內側進入盆腔,再在髂內動脈前面,卵巢動脈下面,閉孔動脈內側走向中線,沿子宮韌帶基底部,子宮動脈內側及下面進入膀胱,在施行盆腔手術時應注意彼此關係,以免損傷(圖7.3.4.2-0-2~7.3.4.2-0-6)。

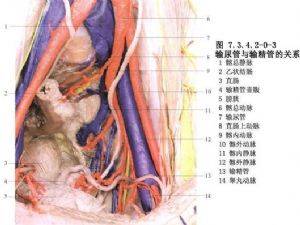
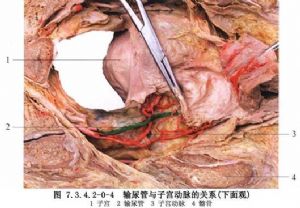
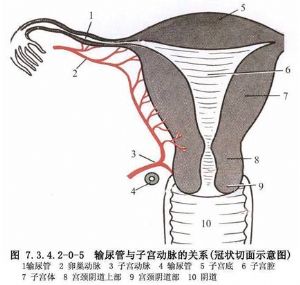
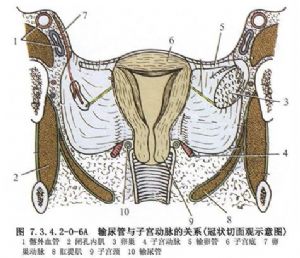

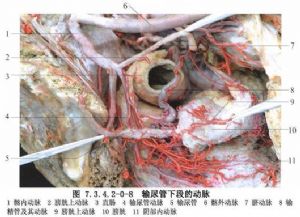
輸尿管的血液供應,上1/3段輸尿管由腎動脈分支供應;中1/3段由腹主動脈、髂總動脈分支,精索內動脈或卵巢動脈、子宮動脈供應;下1/3段由膀胱下動脈供應。這些動脈的分支在進入輸尿管漿膜層下有廣泛的交通,形成動脈網,然後散佈到各層,故切斷任何一段輸尿管對斷端局部血液供應並無大影響。但在輸尿管損傷後或二次手術時,由於已發生嚴重粘連,剝離困難,勉強遊離將造成輸尿管漿膜層,甚至肌層的損傷,這將嚴重影響局部輸尿管的血液供應,故最好避免剝離,而切除此段並將上下兩斷端吻合,或將近心端另尋出路,如與膀胱吻合或外置。鄰近的上下供應血管在進入輸尿管之前已有彼此之間的交織吻合,故在較長一段輸尿管遊離之前,宜儘量保留輸尿管附着的脂肪組織,特別是在異體腎移植時,供腎的輸尿管不可剝離淨光,而應儘量遠離輸尿管剪斷附着脂肪,保留包膜的完整,摘取此段輸尿管(圖7.3.4.2-0-7,7.3.4.2-0-8)。

11 術前準備
同其他腎、輸尿管切除術。