2 英文參考
(=endoscopic retrograde cannulation of the pancreatic(duct)) 內窺鏡逆行胰腺(導管)插管術
(=endoscopic retrograde cholangiopancreatography) 內窺鏡逆行胰膽管造影術
(=endoscopic retrograde choledochopancreatography) 內窺鏡逆行膽總管胰腺造影術
3 註解
十二指腸鏡逆行性胰膽管造影術(ercp)
7 相對禁忌證
8 檢查前準備
1.備用器械 ①側視式十二指腸鏡,畢羅ⅱ式胃次全切除術後可用前視式胃鏡。②聚氯乙烯導管,內徑1mm,外徑1.6mm,尖端有3個刻度,每個刻度5mm,金屬導絲自末端插至導管中段,以增加導管硬度,便於插管。導管末端連接三通接頭。③冷光源、吸引器、活檢鉗。④帶有閉路電視的x線機。
2.器械消毒 窺鏡活檢導管用0.5%洗必泰液反覆抽吸3分鐘,導管用75%酒精浸泡半小時以上,檢查前用無菌生理鹽水沖洗備用。hbsag陽性者,最好採用專用鏡,術畢用環氧乙烷氣體消毒或浸泡於2%戊三醛內20分鐘。
3.造影劑 60%泛影葡胺;50%乏影鈉。造影劑濃度用無菌生理鹽水稀釋成25%~30%即可,造影前加熱至37℃,以減少對胰管上皮的刺激。
4.病人準備 ①作好解釋,取得配合。②造影時機離膽管炎發作10日以後,久病體弱的老年病人宜於發作後3周檢查。③造影前兩日應用抗生素。④造影前一日查血常規,血、尿澱粉酶;作碘過敏試驗。⑤術前禁食、禁水、禁菸6~8小時。⑥檢查前排空大小便。⑦精神緊張者,檢查前20~30分鐘皮下注射安定10mg;呃逆或嘔吐者可注射阿託口0.5mg或654-2 10mg;體弱者靜脈注射高滲葡萄糖。⑧檢查前15~20分鐘服祛泡劑3~5ml;用2%地卡因或4%利多卡因作喉頭咽部噴霧表面麻醉,共3次。⑨松領口及褲帶。
9 檢查方法
1.體位 取左側半俯臥位。檢查器械有無故障及查看病人情況;接通電源;助手右手執鏡管,檢查者立於病人右方。
2.進鏡 ①令病人頭後仰,張口咬住牙墊,術者以左手持十二指腸鏡距接物鏡約20cm處,用右手慢慢將鏡插入。當通過咽喉部時,囑病人作吞嚥動作,順其將鏡送入食管後,再進鏡檢查。②在直視下徐徐進鏡,插入45cm左右時可充氣,從而使胃腔張開,以便觀察胃粘膜。③鏡入胃腔後,可邊觀察、邊吸引,若接物鏡被粘液附着影響觀察時,可充氣或充水。若胃內液體多,可予吸出,要間斷吸引,以免誤吸胃粘膜致損傷。④先找到胃角,經胃竇達幽門,進而插入十二指腸球部及降部。
3.找乳頭 窺鏡通過幽門後,將鏡順時針轉90°左右,可見十二指腸止曲。再調節角度鈕向上,繼續進鏡越過上曲部,到達十二指腸降部而見環形皺襞。此時再逆時針旋轉鏡身復位尋找十二指腸乳頭。乳頭常位於十二指腸降部中間的內側壁,一般在80cm的深度處。
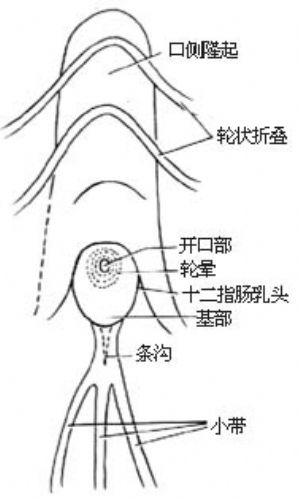
尋找乳頭的要點:在十二指腸降部先找到十二腸口側隆起,乳頭通常位於其肛側端,即靠纏頭皺襞下方;也可以先找到小帶的口側端,沿帶間溝上行可找到乳頭;有時在十二指腸降部上段發現小息肉樣隆起,爲副乳頭,其肛側2~3cm常可找到乳頭;此外,乳頭表面常呈淡紅色橢圓形隆起,有的似輕度糜爛外觀,若見有膽汁溢出,即可確認[圖1]。
乳頭的形態可呈乳頭型、半球型、扁平型以及少見的鐘乳型、僧帽型、分葉狀、溝狀。
4.插管 找到乳頭後,病人採取左側半俯臥位,調整鏡身的角度鈕,使乳頭位於視野中心。靜脈注射山莨菪鹼10mg,或解痙靈20mg,或25%葡萄糖液20ml中加654-2 10mg,以減少十二指腸的蠕動和分泌,便於插管。
辨清乳頭開口,可呈絨毛型、顆粒型、裂口型、縱口型及單孔硬化型[圖2]。將乳頭開口置於視野中央,自開口插入尼龍導管,並在透視下確定插管位置。若未看清乳頭即盲目插管,全損傷乳頭部粘膜,使插管困難。
胰管和膽管的選擇性插管:由於膽總管和胰管通向乳頭開口的方式不同,常給選擇性造影帶來一定困難。膽總管和胰管匯合具共同管道者佔85%,約長1~10mm不等。此時,若臨牀需同時顯示胰管和膽管,則插管不宜太深,插入1~2個刻度即可。一般第一次注入造影劑時,導管深度不能少於5mm,如果胰、膽管共同管道長度大於5mm,則兩管同時顯影。若膽管不顯影,可退出2mm再注入造影劑。如仍不顯影,可退出導管,從乳頭下方向上重新插管,此時再注入造影劑,膽管即可能顯影。如需選擇性胰管造影,導管應從正面垂直插入乳頭開口部,常可顯示胰管。若需選擇性膽管造影,則導管應從乳頭下方沿口側隆起皺襞的方向插入,同時藉助鏡頭的抬舉器,邊插管邊向上挑起導管,則易顯示膽管。選擇性胰管膽管造影兩者的插管方向相差約30°左右。膽、胰管分別開口於一個乳頭者,膽管常位於胰管開口的上方。若兩管分別開口於各自乳頭時,膽管開口的乳頭常稍高於胰管開口的乳頭。整個插管過程中,不宜過深或用力過猛,以免損傷胰、膽管粘膜。
5.造影、攝片 導管插入乳頭開口後,即可在電視屏幕監測下注藥攝影[圖3]。但應注意:①排出導管內氣泡。插管前先將造影劑充滿導管,關閉導管三通接頭,以防注入氣泡形成假結石陰影。②經導管緩慢地注入加溫的30%泛影葡胺,注藥速度以每秒0.2~0.6ml爲宜,壓力勿過大,以免造影劑引起胰管分支過度充盈及造影劑進入胰實質,引起胰泡顯影。胰管造影時壓力以882.63~1098.54pa(90~110mmh2o)爲宜。膽管造影時以784.56~980.67pa(80~100mmh2o)爲合適。如無測壓裝置,則視電視屏幕上胰管或膽管能顯示清晰爲度來控制注藥壓力。造影劑的用量視膽、胰管的擴張程度而定。胰管顯影約需2~5ml,膽管造影需20~50ml;充盈膽囊則需50~80ml。胰腺囊腫注造影劑不宜太多,因如有梗阻排不出來,可引起中毒致死。③調整體位及攝片。左側臥位可使造影劑充盈胰管的遠端,隨即改爲俯臥位或仰臥位,可使胰管全部顯示清楚。膽管充盈後應改頭低足高俯臥位(15°~20°),使上段膽管及左右肝膽管分支充盈,有時需左右轉動體位以獲滿意圖象。另外,常規立位觀察膽總管下段是必要的。如果膽囊充盈,用立位和局部加壓法常可顯示膽囊內隱蔽的結石。在造影劑充盈胰、膽管的過程中,應同時攝片,至少應有兩張充盈相,選擇不同的體位攝片,以更好地顯示病變的部位。在胰管無梗阻的情況下,造影劑最好可在10~20秒內排空,遲者亦可在3~4分鐘內排空,膽道內停留時間較長。若胰管內的造影劑15~20分鐘後尚未排空、膽管內造影劑30~60分鐘內未能排空,表明胰、膽管內有梗阻性病變。所以,疑及梗阻時,應拍15、30及60分鐘x線片,以觀察造影劑排空情況,爲了進一步瞭解膽囊收縮功能,或欲使膽囊頸和膽囊顯示清楚,可在膽囊顯影后,進脂肪餐,之後30分鐘及60分鐘分別攝片。稱爲功能性內窺鏡逆行胰膽管造影。檢查結束後將鏡退至胃腔,依次觀察幽門、竇部、胃體小彎側、大彎側、胃底、賁門及食管。若發現病變,也需攝影、活檢或刷片送病理檢查。