8 適應證
淚囊摘除術適用於:
1.慢性淚囊炎,淚囊造影顯示淚囊甚小,兼有嚴重的萎縮性鼻炎,且年老體弱,不宜施行淚囊鼻腔吻合術者。
2.慢性淚囊炎,有反覆急性淚囊炎發作的病史,淚囊造影顯示淚囊甚小,年老體弱,不宜施行淚囊鼻腔吻合術者。
4.淚囊腫瘤。
10 術前準備及麻醉
對鼻及鼻竇情況先進行檢查,術前一天,沖洗淚囊,結膜囊內滴入抗生素眼液。
淚點部表面麻醉;淚囊區皮下、淚囊頂部及鼻淚管上口處注入2%利多卡因2~3ml,作浸潤麻醉;下鼻道內填入蘸有1%地卡因和0.5%麻黃鹼的棉片10分鐘。
11 手術步驟
1.於內眥鼻側3mm,內眥腱平面上3mm處開始,作平行於淚前嵴的皮膚切口,口呈弧形,長約15~20mm,深達皮膚全層(圖1)。
 |  |
| 圖1 | 圖2 |
2.置入淚囊撐開器,並鈍性分離皮膚及皮下組織,暴露淺筋膜與眼輪匝肌(圖2)。
3.用剪開剪開淺筋膜達皮膚切口全長。分離眼輪匝肌,並壓於淚囊撐開器下,便可見到內眥腱和淚(深)筋膜。剪開淚囊前的淚筋膜,及切斷內眥腱(圖3)(也可不切斷內眥腱)。
 |  |
| 圖3 | 圖4 |
4.用骨膜分離器向兩側分離淚筋膜和淚囊壁。顳側分離較難,故首選分離顳側(圖4),向後達淚後嵴,上至淚囊頂部,下到鼻淚管上口。
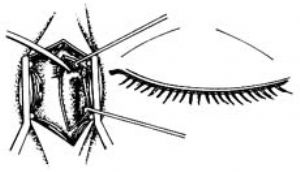
5.淚總管後側應從上下方潛行分離。使淚囊顳側壁除淚總管處處全部自淚囊窩分離,必要時自下淚小管插入一淚道探針,幫助識別(圖5)。
 |  |
| 圖5 | 圖6 |
6.拉開淚筋膜,將淚囊自淚囊窩骨壁分離開(圖6)。分離時緊靠骨壁上下划動,上至淚囊頂部,下至鼻淚管上口,後達淚後嵴。使淚囊鼻側除頂部與鼻淚管處外全部與淚囊窩分離。
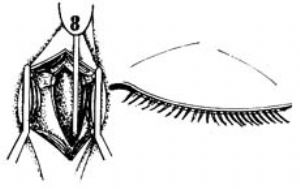
7.用血管鉗夾壓淚總管,儘可能遠離淚囊剪斷之。用鑷子提起淚囊以剪刀剪斷淚囊頂部聯繫,並深入鼻淚管上口處剪下淚囊(圖7)。
 |  |
| 圖7 | 圖8 |
8.檢查摘出的淚囊是否完整,如有淚囊組織殘留於淚囊窩,應用銳匙刮盡,直至鼻淚管上口處。用3%碘酊或硝酸銀棉籤燒灼鼻淚管內、淚總管斷端及淚囊窩空腔。
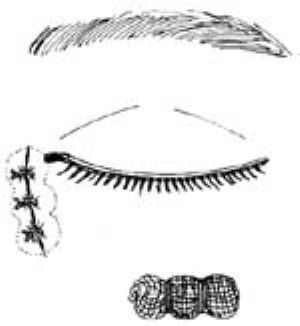
10.用3-0尼龍線縫合內眥腱,以6-0絲線作間斷縫合淚筋膜(圖9),然後以3-0絲線,間斷縫合眼輪匝肌、皮膚。
 |  |
| 圖9 | 圖10 |
11.在淚囊摘除部放一壓迫枕(圖10)。繃帶單眼包紮。
12 術中注意事項
1.勿損傷內眥動、靜脈,此血管位內眥角7~8mm處。正確的皮膚切口(4~5mm)非常重要,否則會傷及血管,造成出血;在注射麻醉劑、分離軟組織及放置擴張器時,也應注意勿刺破或損傷血管。如發生出血,可用止血鉗或電凝止血,必要時可結紮血管。
2.內眥韌帶是找尋淚囊的重要解剖標誌,淚囊由於長期慢性炎症,往往變化很大,與其周圍組織的解剖關係不清,故在手術時應先找到內眥韌帶及前淚嵴,剪斷內眥韌帶後,在前淚嵴的顳側內眥韌帶下方的筋膜下即爲淚囊。
3.勿穿破眶隔 在分離淚囊顳側壁時,應十分仔細,切勿過分向外分剪,否則會穿破眶隔,致眶部脂肪組織疝入淚囊窩內。如已發生,應把脂肪組織推回眶內,縫合眶隔破口,以免妨礙手術。
4.勿穿破或殘留淚囊組織 切開淚隔時,進刀太深,分離淚囊內側壁時,未沿着淚囊窩骨面,分離淚囊外側壁及頂部時不仔細分清組織界限,分離淚囊下部時未達到鼻淚管口等,都會穿破淚囊,導致摘除淚囊時殘留部分淚囊組織。如不及時清除,術後可能出現黏液膿性分泌物。如此則需再手術清除。因此,有人在手術時先將染色劑注入淚囊內,可協助識別淚囊,減少穿破,也容易在穿破時清除殘存的淚囊組織。
5.清除淚小管及鼻淚管黏膜 必須將淚小管上皮充分破壞,使淚小管管腔閉塞,鼻淚管黏膜也應刮除。否則手術後有可能出現黏液膿性分泌物,需再次手術清除。
6.皮膚切口不宜過長過彎曲,切口緣要整齊,創口要對合好,縫線以皮內縫合爲佳,要鬆緊適度,否則會造成內眥角畸形、瘢痕形成等不良後果,影響外觀。