5 概述
肝移植術最初由Tack Cannon於1956年提出。1960年Moore等完成了動物肝移植的實驗研究。1963年Starzl爲一先天性膽道閉鎖的病兒完成了世界首例人體原位肝移植。當時由於臨牀經驗的欠缺及缺乏有效的抗排斥藥物,使最初的肝移植1年存活率尚不到20%。20世紀80年代以後,由於移植技術的進步,相繼在術中無肝期使用轉流技術及環孢素(CsA)的問世,使肝移植術後1年存活率上升到60%~75%,尤其兒童肝移植的效果更優於成人,2年存活率達到80%。除了年齡因素外原發病的差異是更重要的原因,兒童肝移植主要對象爲膽道閉鎖,其次是代謝性疾病及硬化性疾病,肝臟惡性腫瘤在兒童中是很少量的,隨着存活率的提高,肝移植技術真正成爲一種可接受的終末期肝病的治療方法。1987年Wisconsin大學研究出器官保存液——UW液,使肝臟冷缺血時間延長至24h,這一研究成果使供肝的保存質量大大提高,明顯降低了原發性移植物無功能等由供肝保存所導致的併發症。UW液的出現使供肝保存時間延長,一些新的術式諸如減體積肝移植、劈裂式肝移植和活體肝移植等新技術應運而生。1989年日本推出了新的免疫抑制劑FK506應用於臨牀,它對頑固性急性和慢性排斥反應的逆轉率較高,可單獨或與激素聯合應用,特別適用於CsA和激素難治性的排異反應。隨着新的強有力的免疫抑制劑不斷被推向臨牀,肝移植的成功率得到了大大的提高。1989年Tzakis首先報道了背馱式肝移植技術(piggyback technique),該技術後來被衆多學者推崇,尤其在兒童原位肝移植中採用更具優點。由於無肝期不採用轉流技術,避免了因轉流過程所帶來的各種病理生理干擾,大大降低了術後併發症的發生率。目前的資料顯示兒童原位肝移植的臨牀效果優於成人,可能與小兒發病時間短及其與成人之間的免疫狀態差異有關。由於近年來手術操作技術的完善和新的免疫抑制劑的應用,使兒童原位肝移植的臨牀應用得到了迅速發展而且療效逐年提高。
世界首例活體肝移植術是由澳大利亞醫師Strong等於1989年成功實施的。儘管活體肝移植術的技術難度及手術風險很大,但基於屍體供肝的嚴重缺乏,一些晚期肝病病兒在等待供肝到來之前即死去的現實,人們還是勇敢地接受了這一術式,特別是由於文化背景的差異,一些亞洲國家及地區至今尚無腦死亡法的建立,導致很難獲取屍體供肝,因此這項技術在亞洲的日本、中國香港地區以及臺灣地區迅速發展,20世紀90年代後期在一些肝移植中心已成爲常規的手術。國內王學浩等2002年報道13例次活體肝移植術,其中10例爲Wilson’s病,供體均來自病兒母親,全部供體手術後未出現任何併發症,9例受體已獲長期健康生存,這種術式在兒童肝移植術中更具前景(圖12.18.8.3-1)。
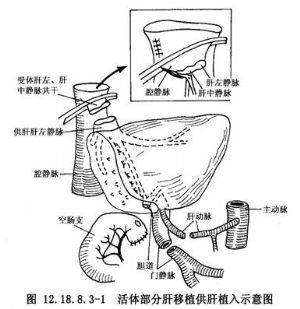
手術適應證、禁忌證及圍手術期處理與同種異體原位肝移植章節中所述相同。活體肝移植最值得關注的問題是如何保證供體的安全,術前對供體仔細評估,術中精細解剖是最重要環節,前者包括供體的心理和既往健康狀況,心肺及肝腎功能,血常規,血型,血糖,電解質及凝血功能測定,系列的血清病毒學檢查(乙型肝炎病人不能選作供體),影像學檢查(包括CT或MRI),必要時行MRCP、經肝動脈或腸繫膜上動脈造影以瞭解肝靜脈、肝動脈、門靜脈及膽道的走行及解剖細節,特別注意瞭解有無肝動脈的變異。如果術前未做MRCP,則術中最好行膽道造影以顯示膽道結構及有無膽道變異情況。如術前一些影像資料對血管的走向或變異尚有不明確之處,術中應準備B超檢查進一步確認,只有清楚掌握了門靜脈、肝靜脈及其分支的走向後,纔可對肝實質的切割準確判斷。所有的各項檢查必須是在供體自願的情況下進行,活體肝移植涉及兩個活體的生命,手術前所有法律程序必須完成。供受體血型必須相合(圖12.18.8.3-2)。

6 適應症
親體活體肝移植術適用於:
6.1 1.終末期肝病
從理論上講,兒童所患的一切肝病在採用常規的內外科所有的療法不能治癒而預期在較短時間內無法避免死亡者,即一些終末期肝病均可考慮肝移植。具體講,凡血清膽紅素>256.5µmol/L;凝血酶原時原時間延長5s以上且不能用維生素K糾正;血清白蛋白低於25g/L或肝性腦病經藥物治療不能維持正常者,均爲肝移植適應證。在兒童中主要爲膽道閉鎖及先天性代謝障礙疾病,如α1抗胰蛋白酶缺缺乏缺乏症、糖原沉積病、肝豆狀核變性綜合徵等,這一類疾病約佔小兒肝移植的18%;其次爲原發性或繼發性膽汁性肝硬化、布卡綜合徵、硬化性膽管炎、肝囊性纖維化伴肝癌等。
6.2 2.肝臟惡性腫瘤
小兒以肝母細胞瘤多見,通常以腫瘤不能通過常規的肝葉切除治療而又無肝外的遠處轉移爲適宜。這類病兒一般肝功能受損不嚴重,手術成功率和術後近期存活率較高,但移植後易復發。
6.3 3.暴發性肝功能衰竭
此病預後極差。肝移植有可能挽救部分病兒的生命。因急診肝移植要獲得理想供肝十分困難,目前可採用親體肝移植。
不論何種原因引起的肝病終末期改變,均應在極度肝功能衰竭以前進行肝移植,以減少手術病死率及術後併發症的發生。
有資料顯示,15歲以下肝移植的主要對象爲膽道閉鎖(50%),代謝性疾病(16%)和多種硬化性疾病(12%),而惡性腫瘤僅佔7%。由於小兒供肝的缺乏,近年來採用親體肝移植,即切除成人肝的一部分(通常取肝左外葉),原位移植在小兒受體上已獲得成功。這種方法爲小兒肝移植開闊了新的前景。
8 術前準備
8.1 1.全面瞭解病兒一般狀況
測量受體的體重、身高,行B超和CT檢查,瞭解肝臟大小,這對選擇大小合適的供體十分必要。與心臟和腎臟移植相比,肝移植術後的排異反應發生率要低,所以組織配型一般只基於A、B、O血型相配。血清鉅細胞病毒(CMV)陰性的受體最好接受CMV陰性的供體肝,如接受了CMV陽性的供肝,肝移植術後CMV感染的機會將明顯增加。如果病兒小受體肝切除後需植入成人供肝,受空間所限,可考慮減體積肝移植或有適應證情況下同時切除脾臟。筆者所在醫院曾爲14歲患兒植入成人供肝,在切除病肝同時切除脾臟,現已健康存活3年零4個月。
8.2 2.術前對肝膽系統進行評估
必須通過多種影像學手段及各種實驗檢測方法(B超、CT、MRI或MRCP)以明確原發病的診斷。下列多項血液檢查應作爲常規,①乙型肝炎血清學標誌,HBsAg、HBsAb、HBeAg、HBeAb、HBc-Ab以及HBV-DNA;②丙肝病毒標誌,HCV-Ab和HCV-RNA;③抗核抗體(ANA);④抗線粒體抗體(AMA);⑤EB病毒抗體;⑥鉅細胞病毒(CMV);⑦甲胎蛋白(AFP);⑧癌胚抗原(CEA);⑨HIV抗體;⑩肝功能、腎功能、血糖、凝血三項、血K+、Na+、Cl-測定。
對疑有門靜脈或腸繫膜靜脈血栓的病兒,彩色多普勒超聲檢查上述靜脈甚至包括腔靜脈是必要的。
8.3 3.術前對受體行全面臟器功能檢查
8.4 4.術前對病兒及其家屬進行心理學和社會學評估
確保他們對手術的複雜性、危險性及相關的一系列問題有充分的理解和合作。
8.5 5.在等待供肝的過程中,須對受體原發病所致的各種併發症進行積極有效地治療。
8.6 6.肝移植隊伍的組織
肝移植是一項十分複雜的精細工作,術前肝移植隊伍的組織工作十分重要,通常要組成供肝組、受肝組、麻醉組,參與協作的科室至少應包括小兒外科、肝膽外科、心外科、檢驗科、血液科、微生物科及免疫室、血庫、病理科、放射科、藥房等,所有這些科室之間的配合應在臨牀肝移植前通過動物實驗階段磨合。
9 麻醉和體位
通常採用全身麻醉或持續硬脊膜外阻滯麻醉加吸入性全身麻醉。手術中麻醉監測十分重要,包括心電圖(ECG)、氧飽和度(SPO2)、呼氣末二氧化化碳濃度(EtCO2)、氣道壓、通氣量的監測以及經橈動脈的動脈壓監測、經中心靜脈置入漂浮導管(Swan-Ganz)監測全套血流動力學參數。麻醉過程中應準確掌握輸血、輸液量,每小時準確記錄尿量,確保體液平衡。
10 手術步驟
10.1 1.供肝的獲取
在成人的肝移植中,取肝左葉作爲供肝通常不能滿足需要,但在兒童,成人的左半肝或右半肝移植後是可行的(圖12.18.8.3-3~12.18.8.3-5)。目前國內外對受體生存所需的最小供肝體積究竟多少尚無公認的標準,據香港範上達教授的經驗認爲最小供肝體積是受體肝臟體積估計值的40%(圖12.18.8.3-6)。目前供體手術已常規取消自體輸血或不輸血,手術時間已比開展初期大大縮短,受體也不需轉流技術,無肝期和下腔靜脈阻斷的時間可以控制在1h以內。入腹後應按常規肝切除方法遊離肝臟,並分別解剖第一、第二肝門,如準備切取右半肝,則肝右靜脈、肝中靜脈、右門靜脈、肝右動脈和肝右管均須細心遊離(圖12.18.8.3-7)。在確定肝切除的切線時,可暫時阻斷右肝門,依肝臟顏色改變爲界,用超聲刀切割。對於右半肝肝移植時肝中靜脈是否保留尚無統一的認定,通常情況下應包括中肝靜脈,因肝中靜脈引流Ⅴ、Ⅷ段,如不保留肝中靜脈可能導致右肝充血腫大影響其肝功能。利用超聲刀切割肝實質,雖然比較費時,但它的最大好處在於手術中可不阻斷入肝血流,避免因缺血及再灌注所致肝損害。肝實質切割分離後,從右門靜脈插管灌注(乳酸林格液),離體置入裝有冰屑的盆中,繼續用UW液灌注右門靜脈及膽道,膽道的充分灌注有利於避免或減少術後膽道狹窄發生。爲了減少對肝動脈內膜的損傷,以減少術後可能發生的血栓形成,肝動脈可以不灌洗。在供體置入前還應細心檢查肝斷面有無開放的小膽管(可經膽囊注入美蘭液觀察),並予以相應的縫扎處理。對存留的左半肝斷面必須細心止血並封閉所有開放的小膽管(圖12.18.8.3-8)。






10.2 2.供肝植入
如果親體供肝保留了肝中靜脈,則先行肝右靜脈與受體下腔靜脈或肝右靜脈吻合,然後行肝中靜脈與受體肝左靜脈吻合。在完成吻合前經門靜脈灌注白蛋白以排除管腔內積氣及殘存的保存液,防止可能發生的氣栓及高血鉀症,繼之吻合門靜脈及肝動脈。上述的3支靜脈吻合完成後,打結時應採用擴張因子技術,以利於血流開放後吻合口的擴張,起到預防吻合口狹窄的作用。肝靜脈的吻合應注意長度的適宜,肝右靜脈如果過長可能導致血流恢復後扭曲。由於兒童的肝動脈細,在吻合時可以應用顯微外科技術。所有血管吻合完成並恢復血流後,術中要行超聲多普勒檢查血流通暢情況,膽管的重建可採用端端吻合或行膽腸吻合。關於術中靜脈轉流問題已有資料表明不應用轉流技術,阻斷時間達2h仍能有效維持循環。至於腎功能損害多能逐漸在術後恢復,一旦發生腎衰可行血透。
11 併發症
肝移植術後最常見的併發症爲肺部併發症、腹腔內出血與血管併發症、膽道併發症、排異反應及移植肝無功能等。
11.1 1.預防肺部併發症
手術後返回ICU病房,氣管插管仍不能拔除。呼吸機的設定應根據病兒的自主呼吸頻率、血氧飽和飽和度的連續檢測以及血氣分析結果來設置輔助通氣次數。在成人通常每3次自主呼吸需輔助通氣2次,兒童可以參照。血氧飽和飽和度應維持在95%以上,氧濃度達到40%~70%,爲使病兒儘快甦醒,應採取保溫措施。氣管插管一般在24h內拔除,手術後最初階段,血氣分析的結果應儘快獲得以便即時調整呼吸機的設定,每次設定呼吸機後,定時複查血氣分析,並依此對呼吸機的設定進行微調,最小通氣量和最大氣道壓力檢測有助於對肺部情況的判斷。肺不張是手術後最易發生的,多由於自主呼吸較弱,氣管內分泌物不能有效地排出所致。因此應術後每天常規胸片檢查,一旦發生肺不張,必須加強協助病兒咳痰,定時翻身拍背,還可令病兒吹氣球以使肺得以更好膨脹。預防肺不張最好的辦法是避免過早拔管,拔管時機應掌握在維持氣道通暢直至肺的功能足以使肺得到充分膨脹爲止。當然也要參考停機後的血氧分析參數。
肝移植完成後,血流的再開放使經肝靜脈進入下腔靜脈的血液顯著增加,從而導致心臟前負荷明顯增加,在右心功能尚可代償階段,僅表現爲肺動脈高壓和肺充血,一旦失代償則出現心衰。應針對此採取擴張靜脈降低前負荷的藥物治療,此時心內科的專科醫師參與是必不可少的。在氣管插管尚未拔除階段,氣管插管的管理十分重要,一旦胸片顯示有肺部炎症改變時,應有針對性地選用有效的抗生素。在術後免疫抑制劑用量較大且同時應用廣譜抗生素時間較長,可能發生真菌性或病毒性肺炎,爲避免上述問題,最好的方法是在術後儘可能快的摸索出免疫抑制劑的最適用量並避免長期使用廣譜抗生素。一旦發生應選用抗真菌和抗病毒製劑。
11.2 2.評價肝功能
對移植肝的功能評價是術後處理的重要環節。一般可通過膽汁的量、顏色、病兒的精神狀態、有無酸中毒改變以及肝腎功能、凝血功能的恢復狀況等做出綜合判斷。膽汁的量和顏色是判斷新肝功能十分重要的指數,功能較好的移植肝,24h膽汁量應超過100ml,而且膽汁呈金黃色較黏稠,膽汁量很少,顏色呈淡綠色或水樣常預示肝功能很差。血清轉氨酶(ALT和AST)的水平與肝缺血損害的程度呈正相關,術後2~3d轉氨酶達到高峯,然後迅速下降,表明肝功能是好的。如果轉氨酶不降又繼續升高,超過500U/L以上,甚至黃疸加深,則預示肝功能差。術前合併有腎功能不全的病兒,移植後新肝功能良好,則腎功能可立即或逐漸恢復。而術後立即出現腎功能不全常提示新肝早期的肝功能不全。對於移植早期可能出現的水電解質和酸鹼失衡,肝功能良好,多在24~48h內得以糾正,而頑固性酸中毒的出現,預示着早期的肝功能不全。凝血功能不論術前是否正常,如果移植的新肝功能良好,則凝血功能在術後第2天即可正常,早期移植肝無功能主要表現爲病兒有不同程度的昏迷、腎衰、酸中毒、凝血功能的持續異常、膽汁量很少或無膽汁、血清轉氨酶的進行性升高。植入肝無功能其主要原因可歸納爲:①供肝切取時熱缺血時間過長;②供肝冷灌注和保存損傷;③移植後大血管栓塞,主要是肝動脈栓塞。應儘早行二次肝移植。
11.3 3.處理腹腔內出血
腹腔內出血是肝移植術後常見的問題,其原因可能是手術中某些技術環節的缺欠或新肝在移植後初期無功能而導致不能合成凝血因子,對腹腔內出血的診斷主要通過對病兒生命體徵、血流動力學、血細胞比容及腹腔引流液細心和連續地觀察。如果短時間內出血量較多,判斷可能有活動性出血,應果斷開腹止血,對所發現的出血點行縫合或鉗夾止血,如果是創面廣泛的滲血而無活動出血點,應採用熱鹽水紗布填塞壓迫20~30min,再輔以氬氣刀噴射創面或噴塗纖維蛋白凝膠,經上述處理多能止血。術後新鮮冷凍血漿、血小板、新鮮血及多種止血藥物的聯合應用也是非常重要的。預防術後出血最重要的是手術中每一環節的嚴密止血,各血管的吻合必須萬無一失。
11.4 4.預防血管閉塞
小兒肝移植中肝動脈血栓形成比成人肝移植發生的機率要高,因爲兒童的肝動脈更細,由於吻合技術的不當或動脈痙攣等因素可導致吻合口狹窄以致形成血栓,肝動脈的完全阻塞可引起肝壞死、血清轉氨酶升高、膽汁分泌量驟減、嚴重者呈現急性肝功能衰竭。肝動脈血栓形成也可能是一個隱性過程,病兒術後反覆發熱及轉氨酶漸進性升高。由於膽總管的營養血管主要來自肝動脈,一旦發生肝動脈血栓,可以導致膽總管缺血性壞死而造成膽漏及最終的膽管狹窄等併發症。臨牀確認肝動脈栓塞最有效的方法是彩色多普勒超聲檢查,如果查不到肝動脈有搏動性血流,說明肝動脈不通暢,腹腔動脈造影可做出確定性診斷。預防肝動脈血栓形成通常術後給予靜滴右旋糖酐-40(10ml/h,連續靜滴1~2周),或皮下注射肝素,同時口服阿司匹林(150mg,3/d),口服雙嘧達莫(潘生丁)(75mg,3/d),維持4周。一旦發生了肝動脈栓塞,應急診處理,可行肝動脈重建術,即將供肝的肝動脈與受體的腹主動脈行端側吻合,有條件時行二次肝移植。
門靜脈血栓形形形形成比肝動脈血栓發生機會要小,多因手術的操作不當所致,如門靜脈壁的損傷,吻合口狹窄或吻合後扭曲等。其主要臨牀表現爲肝缺血和門靜脈高壓、肝功不全、黃疸腹腹水迅速形成。通過B超檢查可明確診斷,處理上可行手術取栓,有肝功能衰竭時行二次肝移植。
11.5 5.處理膽漏
移植後造成膽漏的原因有:①膽總管端端吻合時,吻合操作失誤或吻合口張力過高;②膽管壁缺血性壞死,常因供肝修整或受體病肝切除時膽總管周圍過多遊離,損害其血供。一旦發生膽漏,病兒可出現腹膜炎體徵、發熱、腹腔積液。漏的部位最常見於吻合口或遠離吻合口的膽管其他部位,也可能是T管出口處。小的膽漏通過有效的腹腔引流多可治癒,嚴重的膽漏如發生膽汁性腹膜炎,B超提示腹腔有大量積液,應立刻手術,重新吻合或改行膽總管空腸Roux-Y吻合。如果是親體肝移植肝斷面膽管支殘端未予以結紮而導致膽漏,也須手術處理。
11.6 6.控制排異反應
肝移植成功的關鍵是對免疫排異反應的有效控制。急性排異反應多發生在手術後6~10d或者也可發生在術後3個月內的任何時間。其臨牀並無特異性,主要表現爲發熱、精神萎靡、上腹部痛、黃疸,血清轉氨酶、鹼性磷酸酶、γ-穀氨酸轉肽酶及膽紅素升高。B超可提示肝體積迅速增大、T管引流膽汁量銳減且顏色淡而稀薄。臨牀懷疑有急性排異反應時應行細針穿刺活檢,其典型的組織學改變爲匯管區周圍有大量活化淋巴細胞浸潤並伸向肝實質,中央靜脈周圍伴有膽管上皮和血管內皮損傷,還有間質水腫及肝小葉周圍的淤膽。一經確診,立即給予甲潑尼龍1000mg衝擊治療2~3d,依次遞減至維持量。對於耐激素難治性排異反應,可改用抗胸腺細胞免疫球蛋白(ATG)衝擊治療,連續4~5d,也可應用OKT3。手術後常規的抗排異治療多采用“三聯”療法,即甲潑尼龍+環孢素A+硫唑嘌呤。甲潑尼龍開始用量每次200mg靜注,4/d,以後每日遞減40mg至20mg維持,1個月後再酌減。環孢素A3~5mg/(kg·d)靜注,硫唑嘌呤1~1.5mg/(kg·d)。上述用藥連用2~4周。用藥期間應監測血藥濃度。
11.7 7.控制感染
一般而論,細菌和真菌感染多發生在肝移植術後2~4周,而病毒感染主要是鉅細胞病毒(CMV)感染,多發生在移植後3個月內。其發生原因主要爲:①免疫抑制劑特別是大劑量激素的應用,降低了機體的免疫力,易發感染;②術中門靜脈阻斷導致腸道淤血、缺氧,腸道防禦屏障受損,發生腸道細菌易位入腹腔;③入肝血流重建並開放後,大量細菌及內毒素進入門靜脈;④膽管空腸吻合過程中污染;⑤長期使用廣譜抗生素導致真菌感染。
細菌性感染中,最常見的細菌爲大腸桿菌、變形桿菌、腸球菌、肺炎球菌及金黃色葡萄球菌。但多爲混合性感染,其臨牀表現可有肺部感染、切口及腹腔內感染、肝膿腫、膽道感染,嚴重者可呈全身性菌血症和敗血症。針對上述不同部位的感染,依據細菌培養和藥敏試驗,合理選用抗生素。腹腔或肝臟內有侷限性膿腫時,立即引流。
真菌感染多發生在早期肝移植肝功能不全或術後早期發生細菌感染的病兒。常見的真菌爲念珠菌和曲黴菌。臨牀表現爲高熱,一般抗感染治療無效,胸片上可見肺部有陰影,在切口、引流管膽汁、腹水中發現有真菌。爲預防真菌感染,在圍手術期內可行腸道去污治療,同時可口服氟康唑。發生真菌感染時,可用大扶康。該藥有肝腎毒性作用,不宜長期使用,最多不要超過2周。
鉅細胞病毒感染在兒童肝移植術後還是較常發生的。原因是2/3的自然人羣中爲無症狀的CMV攜帶者,移植後由於機體免疫功能的低下,病毒活化或由於輸血時帶入。當供體CMV抗體陽性而受體CMV抗體陰性時發病的概率更高。臨牀主要表現爲發熱、白細胞減少、血小板減少、肝功能異常,病兒可能出現腹瀉,即CMV性腸炎,也可出現局竈性肺炎。診斷採用單克隆抗體與病毒早期抗原結合方法,通過間接免疫熒光試驗即可檢測出CMV陽性,結合臨牀表現即可確診。目前治療上普遍採用更昔洛韋靜滴,同時應用CMV免疫球蛋白。
11.8 8.防治腎功能不全
多在術後1周內發生,約半數病兒系因應用軟骨素A(CSA)所致,其他原因爲嚴重創傷、失血性休克、供肝無功能及腎毒性抗生素的應用等。臨牀表現爲少尿或無尿,血尿素氮、肌酐進行性升高。治療上首先應用利尿劑,如不能糾正,考慮血透。