2 英文參考
general anesthesia
麻醉藥經吸入、靜脈、肌肉或直腸灌注等途徑進入體內,使病人意識消失,周身不感到疼痛,神經反射及肌肉活動都有不同程度的抑制,這種麻醉方法稱爲全身麻醉(或稱全麻)。
3 全身麻醉的發展史
早在16世紀,1540年Valerings合成乙醚,在Cordus和Paracelsus的有關著作中提到乙醚有消除疼痛的作用。
18世紀中葉,1772年Pristley發現氧化亞氮(笑氣),1778年Davy證明氧化亞氮有鎮痛作用。1782年Black分析出二氧化碳。
1824年Hickman做動物實驗,吸入高濃度二氧化碳產生麻醉作用,但未用於人。
1831年分別由Vonliebig、Guthrie和Sanbeiren發現氯仿。
1842年美國鄉村醫生Long使用乙醚吸入麻醉給病人做頸部腫物手術成功,是試用乙醚作臨牀麻醉的開創者,只是因爲地處偏僻一直到1849年才予報道。
1844年Wells出席了化學家Colton示範氧化亞氮吸入令病人神志消失,引起Wells的注意,就在自己拔牙時吸入氧化亞氮獲得成功。
1845年Wells在波士頓麻省總醫院,再次表演氧化亞氮麻醉,由於所用濃度過高在知覺完全消失時出現紫紺。
1846年牙科醫生Morton在醫學家兼化學家Jackson的指導下,實驗了牙科手術吸入乙醚蒸氣的麻醉作用。同年10月16日在麻省總醫院成功地爲一例大手術施用乙醚麻醉成功,Morton被認爲是臨牀麻醉第一傑出人物,乙醚麻醉的成功地標誌着近代麻醉史的開端。同年在英國Liston首先使用乙醚麻醉,在俄國Jiuporob在乙醚麻醉下施行了乳癌切除術,而且他是大規模使用乙醚全身麻醉的組織者。
1847年Snow刊行了《乙醚吸入麻醉》,是第一本麻醉專著。同年Flourens經動物實驗證明氯仿有麻醉作用。英國外科兼婦產科醫生Sinposon第一次使用氯仿於分娩鎮痛成功。
1848年Heyfelder首先在人體使用氯乙烷,同年發生使用氯仿死亡的病例,以後繼續有報道,認爲應用氯仿不能超過一定濃度。
1856年英國將氧化亞氮裝入銅筒中使用。
1862年Clover氯仿麻醉機問世,到1868年纔開始普遍使用。同年Andiews研究了氧和氧化亞氮的混合使用。Clouer首先將氧化亞氮應用於乙醚麻醉使病人更加舒適。
1926年Eichhaltz應用阿弗丁於臨牀。
1928年Lucuo和Hendersen發現環乙烷有麻醉作用,1930年Waters臨牀應用環乙烷獲得滿意效果。
1933年Gelfan和Bell發現乙烯醚有麻醉作用可供臨牀使用。1935年Shiker試用三氯乙烯作麻醉藥,1941年Lange Hewer應用於臨牀。1951年Suckling合成氯烷,1956年Johnston應用於臨牀。
1963年Terrell合成異氟酚後經Krantz和Dobking等動物實驗於1966年應用於臨牀。
1965年Terrell合成異氟醚後經Klantz和Dobking等動物實驗於應用於臨牀。1968年Regan合成七氟醚以後經臨牀實驗觀察後用於臨牀。
1990年Jones首先在臨牀應用地氟醚。關於靜脈全身麻醉,早在1872年Gre曾用水化氯醛做靜脈注射產生全身麻醉。
1903年Fischer和Mering合成巴比妥(佛羅鈉),1909年Bier用普魯卡因作靜脈注射產生鎮痛作用。
1932年Wease和Scharpff開始用環乙巴比妥鈉靜脈麻醉:同年合成硫噴妥鈉。
1933年Lundy報告用硫噴妥鈉作靜脈麻醉,以後有普爾安(1956年)羥丁酸鈉(1962年)、氯氨酮(1965年)、乙醚酯(1972年)、異丙酚(1977年)等靜脈全麻藥應用於臨牀,豐富了全身麻醉地用藥內容。
自從1953年King從管箭毒中分離出右旋管箭毒,1942年Griffiths和Johson將肌松藥應用於臨牀。
1948年,Barlow和Ing合成十羥季胺有類箭毒作用。
1951年,Bovet、Ginzel證明琥珀膽鹼爲短效肌松藥,同年Theolaff等應用於臨牀獲得良好效果。以後陸續有潘庫溴銨、維庫溴銨、啊曲庫銨等肌松藥,對增強全身麻醉地肌松作用和控制管理呼吸管理髮揮了重大作用。隨着麻醉方法和儀器設備地改進,監測技術的進步,各種輔助藥的配合應用,能夠準確地掌握麻醉藥地劑量和濃度,提高了麻醉的精確性和安全性。
4 全身麻醉誘導
病人接受全麻藥後,意識自清醒進入全麻狀態直至手術開始,這一階段稱爲麻醉誘導期。
(一)誘導方法
1、吸入誘導:
(1)開放點滴法:以金屬絲網面罩繃以紗布扣於病人口鼻上,將揮發性麻醉藥滴於紗布上,病人吸入麻醉藥的蒸汽逐漸進入麻醉狀態。以往主要用於乙醚麻醉,現今有時也用於小兒麻醉。
(2)麻醉機面罩吸入誘導法;將面罩扣於病人口鼻部,開啓麻醉藥揮發器,逐漸增加吸入濃度,待病人意識消失並進入麻醉第三期,即可靜注肌松藥行氣管內插管。如同時吸入60%n2o,誘導可加速。
2、靜脈誘導:與開放點滴法相比病人舒適,不污染環境,比面罩吸入法迅速,但麻醉分期不明顯,深度亦難以判斷,對循環的干擾較大,同時需要先開放靜脈,對於小兒及不合作的病人有一定的困難,實行時:
(1)預先氧合(preoxygenation):以面罩吸氧3分鐘或深呼吸4次,增加摒飽和度和摒儲備。
(2)去氮(denitrogenation):排出體內的n2,使肺泡吸入麻醉氣體濃度迅速升高。如吸入高流量氧時(成人約6l),2.5min後呼出氣體中n2濃度可接近零。
(3)靜注靜脈麻醉藥,如硫噴妥鈉或異丙酚等,待病人神志消失後胸注肌松藥,俟病人下頜鬆弛,胸肺順應懷增加,即可進行氣管內插管。
(5)年老、體弱者可用咪唑安定或依託咪酯誘導。以氯胺酮誘導時需注意其對循環的抑制作用。
(6)如以琥珀膽鹼行氣管內插管時,爲減輕其肌顫現象可先靜注小劑量非去極化肌松藥。
3、靜吸複合誘導:於靜注肌松藥後,可同時吸入安氟醚或異氟醚1~2vol%,約2~3min後即可行氣管內插管。
(二)注意事項
2、覈對手術病人及術前準備情況,如空腹、清潔洗腸、麻醉前用藥等。
3、病人仰臥、開放靜脈、開放胃腸減壓管。
6、當瓋人意識消失後,應托起下頜(或頭後仰)以保持呼吸道通暢及行人工呼吸。
7、多數靜脈麻醉藥對循環的抑制作用與用量及注射速度有關,以2~3ml/10~20s爲宜,必要時可分次注入。
8、合併呼吸道不完全梗阻、飽胃或張口困難者可行清醒氣管內插管。
5 全身麻醉的維持
(一)維持期的主要任務
2、滿足不同時期手術的要求:如切皮時麻醉需加深;開、關腹膜及腹腔探查時需肌松良好;預防因探查所致的迷走神經反射。
(二)全麻維持方法
1、吸入麻醉維持:吸入麻醉藥+n2o:o2(60%:40%)+肌松藥維持。
2、靜脈麻醉維持:1%普魯卡因1mg/kg.min+肌松藥+麻醉性鎮痛藥;芬太尼3~5μg/kg+異丙酚4~8mg/kg.h+肌松藥維持。大劑量芬太尼50~100μg/kg+安定+肌松藥維持。
3、靜吸複合麻醉:上述靜脈麻醉藥複合60%n2o或揮發性麻醉藥。
(三)全麻深淺的判斷
1、乙醚麻醉深淺及分期標準系以意識、痛覺消失,反射活動、肌肉鬆弛、呼吸及血壓抑制的程度爲標準。由於肌松藥的應用,肌松及呼吸抑制的程度已不再是判斷深淺的指標,大劑量肌松藥的應用,有可能出現病人雖不能動,而痛覺仍存在及術中知曉之弊。
2、有自主呼吸者,手術刺激時呼吸增速加深、心率增快、血壓各蒿多爲淺麻醉的表現。而眼球固定,眼淚“汪汪”雖爲淺麻醉的表現,一旦眼淚乾燥則爲“過深”的表現。因此循環的穩定仍爲一重要指標。
3、揮發性吸入麻醉藥麻醉性能強,大量吸入雖可使病人意識、痛覺消失,但肌松作用並不滿意,如盲目追求肌松勢必付出深麻醉的代價,故複合麻醉仍在於合理配伍,避免深麻醉。
4、吸入麻醉藥呼氣末濃度達1.3mac以上時痛覺方可消失,0.3mac時病人即可清醒。
5、維持適當的麻醉深度是重要而複雜的,應密切觀察病人,綜合各方面的判斷方爲合適。根據手術刺激的強弱及時調節麻醉深度更爲重要。
6 麻醉機的結構原理和臨牀應用
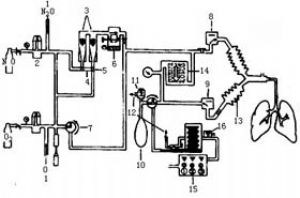
麻醉機可供給病人氧氣、麻醉氣體及進行人工呼吸,是進行麻醉及急救時不可缺少的設備。其主要結構包括氣源、呼吸回路及呼吸器三部分(圖1)
(一)氣源
1、供氣源:
(1)主要爲氧及n2o,可來自鋼瓶裝氣體及中心供氣站。
(2)鋼瓶裝壓縮氧氣的壓力爲130~150kg/cm2(2000psi;1kg/cm2=14.22psi),經減壓閥可將輸出的工作壓調至3~4kg/cm2(或50psi)。
(3)鋼瓶裝n2o呈液化氣狀態,筒內壓力爲40~60kg/cm2(750psi)。n2o可不斷再汽化,始終保持飽和氣體的容積,直至液化n2o用盡時壓力才下降,故筒內壓力不能代表氣體的真實容量。
(4)中心供氧:氧自中心站輸送至手術室及各用氧單位,氧的輸出壓力爲3.5~4kg/cm2(50~55psi)。
2、壓力調節器:將進入麻醉機的壓力減壓至45psi。
3、氣體流量計(flow meter,l/min):調節供給新鮮氣流的流量。現多采取雙流量管,分別顯示高、低流量。氣體流量與顯示值之間的誤差爲10%。新型麻醉機設有防缺氧裝置(hypoxic protection system),即n2o閉鎖裝置。
4、氧氣快速充氣閥:按壓此閥氧氣可以40~60l/min的速度進入迴路。
(二)揮發器
1、揮發器的刻度以vol%表示,指揮發器出口處麻醉氣體的濃度。
2、位置:
(1)呼吸回路之內:安裝在迴路的吸氣(呼氣)側,吸入之新鮮氣體先經過揮發器再進入麻醉機。揮發器外有控制氣體流量的開關。自主呼吸時的流量較小,而機械通氣時新鮮氣流可達2~3l/min,因而麻醉容易加深。
(2)呼吸回路之外:揮發器有獨立的旁路供氣系統,當開啓揮發器時,旁路氣流即經揮發室,並攜帶麻醉蒸氣與主氣流混合進入迴路,使吸入濃度更穩定。
3、麻醉藥的揮發濃度受新鮮氣流量和周圍溫度的影響,並與麻醉藥的蒸氣壓力有關。爲穩定輸出濃度,揮發器應具有流量、溫度及壓力補償功能。
4、各種揮發性麻醉藥都有其固定的揮發器,不可互換使用。當氣流量>250ml/min時,刻度的精度較好。如吸入n2o,因其不經過揮發室,故麻醉藥的濃度略低於刻度。
5、快速充氣時,因其不經過揮發器,可將回路中麻醉藥稀釋而濃度降低。
(三)呼吸回路系統
將新鮮氣體(包括麻醉藥)輸送至病人,並將病人呼出氣體輸出。根據呼出氣體是否有復吸入而健爲無復吸入和復吸入系統。
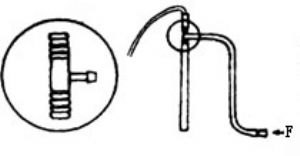
(1)通過單向活瓣或高流量新鮮氣流來實現。常用的有mapleson迴路,ayre t型管迴路及bain迴路(圖4、5、6)(圖中f爲新鮮氣流)。
(2)具有呼氣阻力小的優點,主要用於小兒。
(1)呼出氣體通過co2吸收器後,部分或全部被病人再重復吸入。可分爲來回式及循環式兩種(圖7、8,圖中f爲新鮮氣流,ab爲co2吸收器,a爲呼氣活瓣)。
①循環緊閉式:每分鐘輸入新鮮氣體流量等於同時間內病人吸收的氣體容量。
②半緊閉式:每分鐘輸入新鮮氣體流量大於病人吸收的量,而小於分鐘通氣量。
3、循環式呼吸回路中主要包括:
(1)單向呼吸活瓣。
(2)呼吸囊:用於儲氣,手法人工呼吸。成人用者容量爲3l,小兒則依體重選用1~3l。
(3)溢氣活瓣 (adjustable-pressure-limiting,apl或popoff):爲安全裝置,其壓力限度可以調節。當活瓣完全開啓時,迴路內的壓力峯值爲(1~3cmh2o),適用於自主呼吸;而關閉時壓力可達(75cmh2o)。當迴路內壓力超過所調置壓力限度時,則自動排氣。
(4)y形接頭及螺紋管:連接呼、吸活瓣至病人的通道。
(5)廢氣排出系統 (scavenging system):可將廢氣排至手術室外。如堵塞可因排氣障礙導致迴路壓力增高,應絕對避免。
(6)co2吸收器:
①多爲兩個容量爲1l的吸收器串聯在一起,或爲一個大容量(約2l)的吸收器。
②常用的co2吸收劑爲鈉石灰(或鋇石灰),即含有5%naoh與90%ca(oh)2加硅酸鹽粘合而成的顆粒,其作用爲:
co2(呼出)+h2o→h2co3
h2co3+2naoh→na2co3+2h2o+熱
以上反應迅速產生,而約0.5~1小時後再還原爲:
na2co3+ca(oh)2→2naoh+caco3+熱。
③鋇石灰則爲20%ba(oh)2·8h2o與80%ca(oh)2的混合。價格較貴,吸收co2的性能僅爲鈉石灰的50%。
④理論上每升鈉石灰可吸收co2120l。以通氣量爲10l/min、呼出co2濃度爲4vol%計算,1l鈉石灰可使用小時。而實際應用時間較此長得多。新鮮氣流量爲4.4l/min時,有效時間爲40~60小時;流量爲0.5l/min時,有效時間爲10~15小時。
⑤鈉石灰失靈時可發生co2蓄積。表現爲自主呼吸深而快,面色潮紅,心率加快,血壓升高。
(7)呼吸終末正壓(peep)旋鈕:麻醉期間peep的作用主要在於使肺泡膨脹,預防肺泡塌陷和低氧血癥的發生。
1、分爲定容型和定壓型兩種,麻醉期間用於控制呼吸。爲電動或氣體驅動。
2、呼吸器可調參數一般包括:潮氣量(vt)或分鐘通氣量(mv)、呼吸頻率(f)、吸:呼比(i:e),有的還可設置peep、壓力報警及減壓閥。
3、當驅動氣壓縮氣囊時形成病人的吸氣相;而驅動氣停止時,肺內氣體被動排出與新鮮氣體混合而使氣囊復張,即呼氣相。
4、氣囊密閉性差時,驅動氣可進入囊內,因此應以純氧或壓縮空氣爲驅動氣。
5、呼吸囊的設置以呼氣時向上方驅動者爲佳,迴路脫離時易於察覺。
2、應用前應常規檢查:
(1)啓開氣源,連接無誤,氣體壓力合適,apl活瓣靈活。
(2)堵住y形管的開口,啓開氧氣快速充氣開關,呼吸囊可迅速充滿男;擠壓呼吸囊時,無氧氣外漏;呼、吸活瓣功能良好。
(3)打開呼吸器開關,即將“手控”轉爲機械通氣,並將y形管與模擬肺相連,檢查呼吸器是否正常工作。
(5)檢查鈉石灰的顏色,覈對更換日期,確認其性能良好重新更換。
3、調置麻醉機的安全報警系統,包括氣道壓、f1o2、每分通氣量及脫機等。
4、加強麻醉機部件的消毒,減少交叉感染。呼吸回路用後應進行消毒或使用一次性產品,包括面罩、螺紋管、y形管及呼吸囊等,如遇患傳染病者,使用後應對整機進行消毒處理。
7 全麻期間的呼吸管理
(一)保持呼吸道通暢
1、病人意識消失後呼吸道可因舌後墜而堵塞,防止舌後墜的方法:
(1)托起下頜:以雙手置於病人的下頜角,將下頜向上方托起,使下齒置於上齒之外,舌根即可脫離上齶。麻醉誘導時麻醉者以左手4、5指置於左下頜角之後托起下頜,其餘三指扣住口罩,右手擠壓呼吸囊行人工呼吸。
(2)頭後仰法:病人仰臥,右手置於病人之前額及枕部使頭部向後仰,頸部向前牽伸。
(4)行氣管內插管。
3、及時清除呼吸道內的分泌物。
4、嚴防導管脫出總氣管,導管固定要可靠,變動本位後應再次檢查導管位置。
(二)維持有效的通氣量
1、輔助呼吸:病人自主呼吸但交換量不足時可行輔助呼吸。操作方法:
(1)於病人吸氣開始時擠壓呼吸囊使病人的潮氣量增加,而呼氣時則放鬆呼吸囊,呼出氣體可排至囊內。
(2)擠壓頻率可每間隔一次正常呼吸後擠壓一次,壓力一般爲0.98~1.47kpa(10~15cmh2o),但與病人的胸肺順應性有關,以胸廓中度吹張爲宜。
(3)輔助呼吸時必須與病人的自主呼吸同步;維持跔呼氣時間,吸:呼比以1:2爲宜。
2、控制呼吸:當自主呼吸完全消失,可採用手擠壓呼吸囊或開啓呼吸器進行控制呼吸。主要用於全麻誘導時及維持期採用肌松藥者。
1、通氣功能:應監測vt、f和mv;paco2和etco2是判斷通氣功能最爲可靠的指標,麻醉期間應儘可能採納。
2、spo2:是監測氧合的重要指標,可以連續監測,但術中影響的因素較多,必要時查pao2。
4、氣道壓的峯值(peak airway pressure):一般應低於1.96kpa(20cmh2o),若3.92kpa(40cmh2o)有發生呼吸道梗阻的可能,應查明原因。
8 全麻併發症及其處理
(一)呼吸系統
1、呼吸道梗阻:
(1)上呼吸道梗阻:梗阻部位在喉頭以上,可分爲機械性及機能性。
原因:機械性梗阻的原因有舌後墜、口腔內分泌物及異物阻塞、喉頭水腫等。機能性原因有喉痙攣。
預防及處理:
①全身麻醉下發生的呼吸道梗阻,其“梗阻”症狀可不明顯,因此應密切觀察,麻醉恢復期的護理更爲重要。
③吸除口咽部分泌物,將病人頭轉向一側,有利於分泌物的流出。
④喉頭水腫多發生於嬰幼兒及氣管導管插入困難者,遇此情況,可預防性靜注氫化可的松0.5-1.0mg/kg;術後發生喉頭水腫者除吸氧、激素治療外,嚴重者尚需行氣管切開。
⑤輕度喉痙攣者可加壓給氧,嚴重者可經環甲膜穿刺置入粗針頭行加壓給氧,多數均可緩解。對上述處理無效或嚴重喉痙攣下刺激喉頭;採用硫噴妥鈉麻醉或行尿道、宮頸擴張等手術時,應給予阿托品0.3-0.5mg,預防喉頭副交感神經張力增高。
(2)下呼吸道梗阻:梗阻部位在喉頭以下者。
原因:機械性梗阻最常見原因是氣管導管扭折、導管斜面過長而緊貼在氣管壁上、粘痰或嘔吐物誤吸堵塞氣管及支氣管。機能性原因爲支氣管痙攣,多見於淺麻醉時、支氣管內異物、炎症刺激、肌松藥的組胺釋放作用以及支氣管哮喘者。
預防及處理:
②經常聽診肺部,及時清除呼吸道內的分泌物。
③維持適當麻醉深度,預防及解除支氣管痙攣的誘因。保持麻醉深度及氧合(通氣)適當是緩解支氣管痙攣的重要措施,必要時可靜注氨茶鹼0.25mg或氫化可的松100mg。
2、通氣量不足:
(1)原因:
①麻醉藥對呼吸中樞的抑制;肌松藥對呼吸肌的麻痹而輔助呼吸及控制呼吸又不充分者。
②吸入麻醉藥殘存0.1mac時仍可抑制缺氧-通氣反應,致麻醉恢復期通氣不足。
④術中過度通氣2小時可消耗近3l的co2儲備,術後機體則需降低通氣量以補充所消耗的co2,故有通氣量不足,且可導致低氧血癥。
⑤術中所用麻醉性鎮痛藥常爲術後呼吸抑制的重要原因,尤以高齡、肥胖者爲然。
⑥麻醉期間發生通氣不足時,主要表現爲o2瀦留;而恢復期發生通氣不足,除o2瀦留外,還可發生低氧血癥,而後者的威脅尤甚。
(2)預防及處理:
②加強圍術期病人的呼吸功能監測,尤其對高齡、肥胖等“高危”病人。
③嚴格掌握拔除氣管導管的指徵,即呼叫病人可睜眼、抬頭、握拳、用力吸氣壓力可達2.94kpa(-30cmh2o)、tof中t4/和t1>70%,可避免或減少麻醉恢復期的通氣不足。
3、低氧血癥:吸空氣時pao2<8kpa(60mmhg)或吸純氧時pao2<12kpa(90mmhg)。
(1)原因:
②氣管內導管可隨頭部的活動而移位:頭向前屈曲可使導管內移1.9cm,可能使導管進入一側支氣管;頭向後仰伸可使導管向外移動1.9cm而滑出氣管外。
③全麻下可發生微型肺不張,且可持續到術後。肺不張時肺內分流增加,可導致低氧血癥。
④全麻下frc可降低15%-20%,使呼吸肌張力增加,結果使肺容量更加降低。
⑥上腹部手術較其它部位手術更易出現手術後低氧血癥。
⑦高齡、肥胖及吸菸者,因閉合氣量增加,術中、術後均易發生低氧血癥。
(2)預防及處理
①解除原因,如呼吸道梗阻等。
②術中監測血氣及spo2,早期發現和處理低氧血癥。
③因肺不張、肺容量減少所致的低氧血癥,可採用peep(5-10cmh2o)治療。
④全麻恢復期病人應監測spo2,並面罩吸氧,維持spo2≥94%。
⑤高危病人術後應行預防性機械通氣。
(二)循環系統
1、低血壓:
(1)收縮壓下降超過基礎值的30%或絕對值低於10.6kpa(80mmhg)者稱爲低血壓。
(2)原因:
⑥繼發於其它嚴重心肺併發症,如心肌缺血、心包填塞、氣胸、肺梗塞等。
(3)處理:
①解除病因:儘量解除導致低血壓的原因;麻醉藥的應用方法應合理,藥量適當。
②適當補充容量,可行液體負荷試驗。
③靜注麻黃素10-15mg,因具α、β效應,可於血壓升高的同時心率也增速;新福林50-100μg,僅具α效應,還可使心律反應性減慢,於心律增速者可使用。
④經處理血壓仍難以恢復者,應進一步檢查,如血氣、電解質、ekg及肺片等,以明確診斷。
2、高血壓:
(1)舒張壓高於13.3kpa(100mmhg)或收縮壓高於基礎值的30%稱爲高血壓。
(2)原因:
①與並存疾病有關:如原發性高血壓、甲亢、嗜鉻細胞瘤、顱內壓增高者等。
④全麻恢復期高血壓:多見於原有高血壓病者,伴有躁動或尿瀦留。
⑤藥物所致高血壓:如潘庫溴胺、氯胺酮常呈一過性高血壓;單胺氧化酶抑制劑與度冷丁合用時亦可致血壓升高。
(3)處理:
①解除誘因:有高血壓病史者誘導前可靜注壓寧定25-50mg;芬太尼3-5μg/kg或吸入與靜脈誘導藥同時應用,可減輕氣管插管時的心血管反應。
②根據手術刺激的程度調節麻醉深度。吸入麻醉藥對減弱交感神經反射優於鴉片類藥物。
3、心律失常:
(1)竇性心動過速或過緩:
①心動過速與高血壓同時出現常爲淺麻醉的表現,應適當加深麻醉。
②低血容量、貧血、缺氧以及代謝率增高(如甲亢、惡性高熱)時,心率增可增快,當針對病因進行治療。
③手術牽拉內臟(胃、食道、膽囊等)或心眼反射時,可因迷走神經反射致心動過緩,嚴重者可致心跳驟停,靜注阿托品0.25-0.3mg可有一定的預防作用。
(2)期前收縮:
①首先應明確其性質,並觀察其對血流動力學的影響。
③如因淺麻醉或co2蓄積所致的室性早搏,於加深麻醉或排出co2後多可緩解,必要時可靜注利多卡因1-1.5mg/kg。
④應避免過度通氣,因鹼中毒時,鉀及鎂離子進入細胞內,使心室肌的應激性增加。
⑤房性早搏多發生在原有心肺疾病的病人;偶發房性早搏對血流動力學的影響不明顯,因此無需特殊處理。
4、心肌缺血:
(1)圍術期心肌梗塞的發生率及死亡率均高,麻醉處理的重點是維持心肌氧供一氧耗的平衡。
(2)加強對ecg及血流動力的監測。
(3)有心肌缺血表現者,除吸氧外,還應靜滴硝酸甘油0.5-2μg/kg·min;esmolol0.5-1mg/kg可有效控制心動過速和高血壓,必要時可以應用;適當血液稀釋可增加氧供,維持hct在30%左右爲宜。
(三)消化系統
1、術後噁心嘔吐:需治療者約佔3.5%,發生率與病人體質及術中用藥有關,應用氟哌啶可使之緩解。
2、誤吸:
(1)腸梗阻及飽胃者宜採取清醒氣管內插管。採用快速誘導插管時,可壓迫甲狀軟骨使食管閉合,防止胃內容反流,並避免將氣體吹入胃內。
(3)靜注h2受體阻滯劑雷尼替丁50mg,甲氰脒胍100mg可使胃液容量減少到25ml以下,ph>2.5,萬一發生誤吸則肺損害可相應減輕。
(四)其它併發症
1、惡性高熱:
(1)爲一隱匿性藥物引起的肌肉代謝異常病變,當易感者接受琥珀膽鹼或氟烷等吸入麻醉藥後易誘發此病。西方國家發病率達1/5000-1/150000不等,我國迄今僅有個案報道。
(2)易感人羣多有先天性肌肉收縮、代謝率增快(hr、bp、乳酸均升高)、體溫急劇升高(1℃/5min)伴有混合性酸中毒及血清鉀、鈉、鈣、肌球蛋白及肌酸磷酸激酶(cpk)升高。
(4)診斷:取骨骼肌活體組織,放入咖啡因及氟烷溶液中可呈現強直性收縮。
(5)特異治療:靜注硝苯芙海因(dentrolene),初始劑量2-3mg/kg,20分鐘後可達10mg/kg。
2、全麻後譫妄: