5 準備
1.人員、設備要求
(1)正規心導管室。
(3)心電生理檢查多極標測導管。
(4)血管鞘管。
(7)合格的電生理醫師、技術員和導管室護士。
2.術前準備
(1)術前檢查和評價:①詳細病史;②體格檢查;③實驗室檢查包括:出、凝血時間,肝、腎功能,乙肝相關抗原和抗體,如可能尚須檢查HIV;④心電圖及心臟超聲心動圖;⑤如果病史和查體提示某些臟器的問題,則需要做相關進一步檢查如胸片等;⑥若患者患有其他相關疾病,則需要瞭解後者的嚴重程度、預期生存期以及是否影響射頻消融治療過程。
(2)術前知情同意:知情同意書必須由患者本人簽署,或由患者委託他人代爲簽署。簽署前必須向簽署者講清楚患者將要接受的治療,包括治療過程、治療目的、成功率、失敗率和可能的併發症(危險性)及其發生率。根據我國國情還需要說明治療費用,有時還須瞭解支付能力和方式。
(3)禁食:成人要求禁食6h以上,對可能需要術中除顫者需禁食8h以上。兒童根據是否需要全身麻醉決定是否要求禁食8h。
(4)藥物使用:除非有特殊需要,一般要求停用抗心律失常藥物至少5個半衰期。停用胺碘酮至少1個月。部分患者需要術前開始使用鎮靜劑。若需要靜脈內麻醉則應通知麻醉科到位。
6 術中相關處理
(1)心電、血壓監測:除了電生理過程中能監測到的心電以外還需要對患者的血壓、血氧以及神志和肢體活動等進行監測。
(2)液體補充:整個電生理過程中必須始終保持靜脈通路暢通,既可以經靜脈鞘也可以單獨靜脈穿刺給液。適當靜脈充盈有利於靜脈穿刺,對於心功能受限者補液速度和補液量則須限制。
(3)肝素:左心導管操作和嬰幼兒患者需要常規使用肝素。對需要穿房間隔的患者在穿間隔成功後需要使用肝素。常用劑量爲50U/kg體重。1h後每小時追加起始用量的一半。少數單位對經動脈消融的患者採用較大量補液取代肝素,這隻適用於那些心功能良好可以耐受短時間大量液體補充的患者。
(4)麻醉:多數情況下成人患者採用局部麻醉,對於部分時間要求較長、或者患者精神較爲緊張可以採用靜脈全身麻醉。對於年齡較小的患者(例如<9歲)多需要靜脈全身麻醉使檢查得以順利進行。
7 記錄
(1)體表記錄一般要求3個互相垂直導聯如:Ⅰ,aVF,V1導聯。
(2)心內導聯根據需要而定,一般包括高位右房、希氏束、右室心尖,對需要除外左側房室旁路者須放置冠狀竇電極導管。
(3)對於部分特殊心律失常有時爲了了解心律失常起源或折返途徑還需要放置特殊標測導管,如用於房撲標測的右房HALO導管,用於右房房速標測的終末嵴電極,以及用於肺靜脈標測的Lasso導管。
8 心內電極的放置
電極導管的位置(圖1):參照X線透視下導管位置和記錄心內心電圖圖形可確定導管位置是否正確。

(1)經皮穿刺插管技術。
(2)一般經左側或右側股靜脈穿刺放置高位右房、希氏束、右心室。經右側頸內靜脈或左側鎖骨下靜脈穿刺放置冠狀靜脈竇電極。電極在進入靜脈及其行進過程中要求在透視下進行。對經驗較少者尤爲重要,以免血管併發症。
①高右房電極:將2~4極導管經右股靜脈送入,放置在右心房與上腔靜脈交界處。高右房(HRA)電極靠近竇房結,距心室遠,記錄應爲大A波並出現早,V波很小或看不到。
②希氏束電極:將電極導管由右側股靜脈穿刺,在X線透視下,經下腔靜脈右房至右室,再將導管後撤,使其頂端位於右房室瓣口處,指向後上方,與希氏束靠近。記錄儀顯示A波與V波大致振幅相等,A波與V波之間可見清楚的雙相或單相的H波,即希氏束電圖(HBE)。
③冠狀竇電極:由左鎖骨下靜脈或右頸內靜脈穿刺將四極以上電極導管,送入冠狀靜脈竇(CS),其遠端的一對電極記錄左房、左室內側的電位。電極正常到位的判斷方法:導管頂端靠近左心緣,向上向後;記錄到的A與V振幅相似;無室性早搏發生;所記錄到的電活動在竇性心律時晚於高右房與希氏束導管記到的A波之後。
④右心室電極:在X線透視下。穿刺股靜脈使導管跨過右房室瓣區,進入右室,至右室心尖部或右室流出道。記錄圖形V波大,A波小或無,常有室性早搏。
9 希氏束心電圖的測量
(圖2)
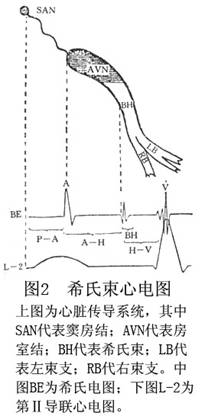
(1)PA間期:從體表心電圖最早的P波起點至HBE處的A波起點,代表高右房至間隔低位右房傳導時間。正常值爲20~60ms。
(2)AH間期:HBE處的A波起點與H波起點間的時間間期。代表從間隔低位右房,經房室結至希氏束的傳導時間,粗略代表房室結傳導時間,正常值:60~130ms。該值受自主神經張力影響很大。同一病人,在同次電生理檢查中,AH的波動可達20ms。
(3)HV間期:自HBE的H波起點至從所有體表心電圖QRS波羣與心腔內心電圖V波的最早點向水平軸所作垂線間的時間間隔。代表從希氏束近端至心室肌間的傳導時間。正常值爲35~55ms,該值受自主神經張力影響較少,因而比較恆定。
(4)H波:正常爲10~25ms。
10 常用起搏與刺激程序
(1)分級遞增刺激:S1S1刺激法。以比病人基礎心率快10~20次頻率開始起搏,每級遞增10bpm,刺激時間依刺激目的和刺激部位而定。
該刺激方法用於:①竇房結恢復時間測定;②房室結文氏阻滯點和2∶1阻滯點的確定;③預激綜合徵時房室附加束前向1∶1傳導的最短週期;④室上性與室性心動過速的誘發和終止。
(2)程控期前刺激:在4~8個基礎週期刺激(S1S1)的基礎上,給1~3個期前刺激,由P波能觸發S2脈衝。分爲:S1S2、S1S2S3、S1S2S3S4等刺激。
該刺激法主要運用於:①心臟不應期測定;②闡明房室結雙徑路現象;③闡明房室傳導的裂隙現象;④對預激綜合徵房室旁道的確認及其不應期測定;⑤室上性和室性心功過速的誘發和終止。
(3)超速抑制法:使基礎刺激(S1S1)的頻率高於自身心率30~50/min,持續起搏10~30s。適用於終止陣發性室上速和室性心動過速。
(4)短陣快速刺激Burst法:即用短陣(一般8次)較高頻率(200~300/min)的S1刺激,主要用於誘發和終止陣發性室上速和室性心動過速。
11 心內電生理測定和標測方法
(1)竇房結功能檢查:主要包括竇房結恢復時間(SNRT)、竇房傳導時間(SACT)。此外尚有校正竇房結恢復時間(CSNRT)。
(2)房室結功能檢查和房室結參與心律失常的誘發:主要包括有效不應期(ERF)、文氏點和2∶1阻滯點、房室結快慢徑。以及室房逆傳情況。採用心房和(或)心室刺激尚可誘發房室結參與的心律失常,根據誘發情況和激動順序可以判斷心律失常的機制。有時需要在心動過速過程中給予額外刺激以鑑別心律失常的類型。
(3)房性心律失常的誘發:常採用心房S1S2或S1S2S3或快速刺激以誘發快速房性心律失常。有時需給予某些藥物如異丙腎上腺上腺上腺素增加誘發機率。心房內不同部位放置電極進行標測有助於瞭解心律失常的源頭和機制。
(4)室性心律失常的誘發:不少單位採用右心室內2個刺激部位(如右心室心尖和右室流出道)、2個基礎起搏頻率(如S1S1爲600ms和400ms)和2個期前刺激(S2S3)。也有采用1個刺激部位、2個基礎起搏頻率和3個期前刺激的(S2S3S4)。有時也需要給予某些藥物如異丙腎上腺上腺上腺素以增加誘發。心室不同部位放置標測電極有助於鑑別起源。
(5)房室旁路存在與否的測定:根據竇性心律、心房或心室刺激下房室或室房傳導特性(如遞減特性等)和激動順序判斷傳導是否只經房室結,或是還經過旁路傳導。有時需要誘發心動過速以便了解傳導徑路。
(6)典型房撲折返環的確定:根據房撲時右心房內電激動順序確定房撲性質,即是否峽部依賴。
(7)局竈起源心律失常的認定:方法包括,①心律失常時標測最早激動點,該激動點即是激動起源,②起搏標測,即當起搏產生的心電圖圖形與自發心律失常圖形一致時認定該部位就是心律失常的起源部位。