7 概述
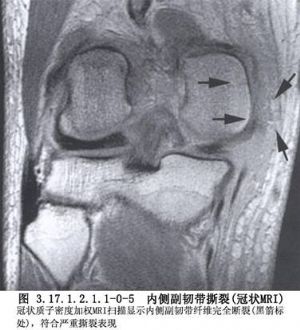
急性內側副韌帶損傷修補術用於內側副韌帶損傷的手術治療。內側副韌帶損傷是最常見的膝韌帶損傷,多發生在膝半屈曲位,過度旋轉,特別是伴有外翻應力位。內側副韌帶撕裂可發生在任何部位,按病理變化分爲6種類型(圖3.17.1.2.1.1-0-1)。最常見的部位是在脛骨或脛骨的附着處,淺層在脛骨附着處撕脫,而深層在股骨附着部撕脫,或與此相反。韌帶中段撕裂較少見。臨牀上最常見的類型爲淺層在近端股骨髁撕脫帶有骨折片,深層在遠端脛骨內髁附着處撕裂。由於內側副韌帶對膝關節穩定非常重要,凡完全斷裂者,不論是否合併其他損傷,都應予以修補(圖3.17.1.2.1.1-0-2~3.17.1.2.1.1-0-5)。




以往多用靜力修復,即用膝關節附近的半腱肌腱、股薄肌腱或闊筋膜等修復損傷的韌帶,或在鬆弛位癒合的韌帶止點移位,增強緊張度,提高側方穩定性。靜力修復的效果不持久,近期尚好,久之變鬆弛,逐漸失去手術效果。爲此,有人設計了動力修復,典型的術式爲鵝足移位,應用半腱肌、半膜肌和縫匠肌的附着點向外向上移位,提供動力性外翻、前移和旋轉的穩定性。此手術術後症狀改善明顯,但客觀檢查內側副韌帶仍有不同程度的鬆弛。
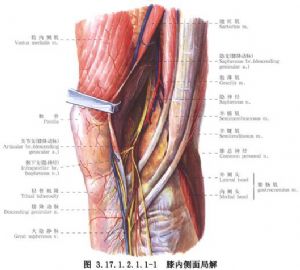
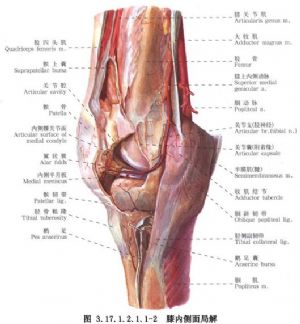
手術相關解剖見下圖(圖3.17.1.2.1.1-1,3.17.1.2.1.1-2)。
10 手術步驟
10.1 1.切口
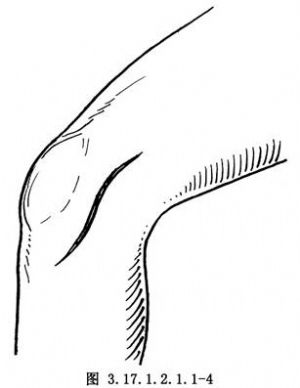
膝關節內側正中做S形切口,起自股骨內上髁上2cm,稍弧形向下通過內收肌結節,與髕骨和髕韌帶平行相距3cm,止於脛骨內側髁關節面下5~6cm(圖3.17.1.2.1.1-4)。
10.2 2.顯露內側結構
按切口方向切開皮膚和皮下組織,分離後側皮瓣,注意保護大隱靜脈和隱神經。切開深筋膜,顯露內側副韌帶。在直視下進行膝外翻應力試驗,觀察有無韌帶不穩定。從縫匠肌脛骨止點後方進後內側角,沿縫匠肌前緣縱行切開內側伸肌支持帶。小心勿切斷其深層的內側副韌帶的脛骨止點。屈膝位牽開縫匠肌和鵝足等結構,檢查內側副韌帶脛骨止點,它位於縫匠肌的深面和遠側。若前縱部韌帶未斷裂,但其中有血腫或瘀血斑,則表示深部韌帶有損傷,應將淺層在脛骨附着部切斷,翻向近端,此時膝後內側角、內側副韌帶、半膜肌複合體完全裸露,觀察病理變化。
10.3 3.探查膝關節
如發現側副韌帶斷裂,在髕韌帶內側及股四頭肌腱聯合部切開髕內側關節囊,清除血腫,探查半月板及前交叉韌帶有無撕裂,關節軟骨有無損傷。
10.4 4.內側關節囊結構的修補
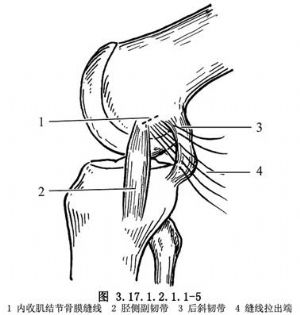
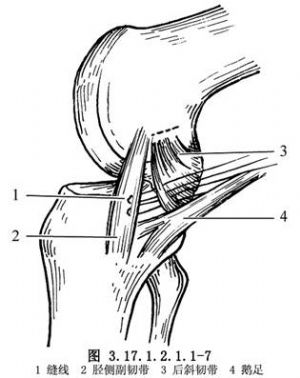
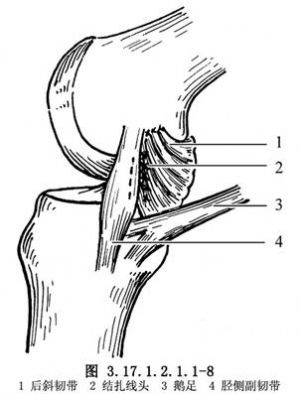
內側關節囊複合體、膕斜韌帶或半膜肌複合體撕裂,應先行修補,其方法取決於撕裂的類型。撕裂韌帶的兩端,可用多根絲線間斷縫合,再用褥式張力縫線加強縫合。如果後內側角後斜韌帶複合體從其股骨附着部撕脫,可用2-0或3-0絲線褥式縫合,並通過關節囊和後斜韌帶脛骨部,將其固定在脛骨后角的韌帶遠端(圖3.17.1.2.1.1-5)。屈膝60°,後斜韌帶向前儘可能拉緊,固定捆紮在內收肌結節(圖3.17.1.2.1.1-6)。後斜韌帶脛骨部向前牽拉,縫合到脛骨骨膜和已修補的內側副韌帶後緣(圖3.17.1.2.1.1-7)。後斜韌帶前緣牽向前與內側副韌帶後緣縫合(圖3.17.1.2.1.1-8)。

韌帶從附着於骨面處撕脫時,可遺留一裸露骨面,在骨面上鑽孔,靠近內收肌結節掀起帶蒂的骨瓣,用螺絲釘通過骨瓣將韌帶固定在骨組織上(圖3.17.1.2.1.1-9)。內側關節囊複合體從脛骨附着處撕脫時,脛骨上殘餘的韌帶或骨膜可做縫合,縫合時用一長線經骨孔,在骨的前面結紮,使韌帶與脛骨後面接近,同時用縫線將半膜肌的直頭和深頭固定在脛骨部分(圖3.17.1.2.1.1-10)。


10.5 5.修補內側副韌帶
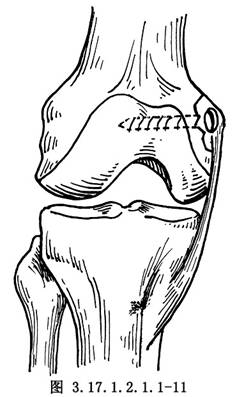
對內側副韌帶的各部位損傷都應逐一修補。當內側副韌帶、內側關節囊韌帶的中部和後斜韌帶的股骨附着部有撕脫骨折塊,骨折大者用螺釘固定(圖3.17.1.2.1.1-11)骨折片較小或無骨折片者,在股骨內髁韌帶附着處鑿成2cm×1cm×1cm淺的骨槽,骨槽前後緣各鑽2孔,用絲線固定韌帶斷端於骨槽內(圖3.17.1.2.1.1-12,3.17.1.2.1.1-13)。


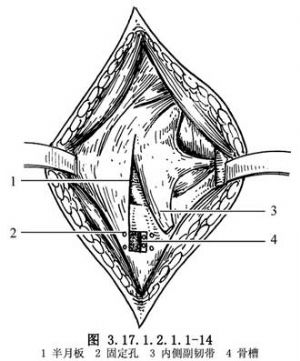
當內側副韌帶在脛骨附着點撕脫時,將末端重新固定在關節遠端一側,並通過脛骨上的平行鑽孔,間斷縫合到骨上(圖3.17.1.2.1.1-14,3.17.1.2.1.1-15)。
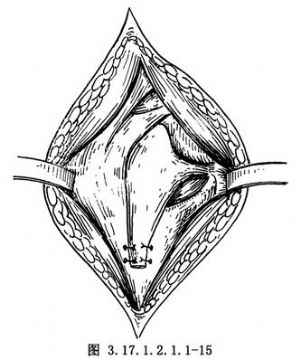
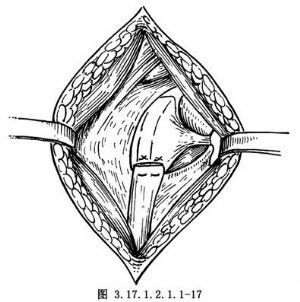
韌帶中部斷裂者,不論是深層或淺層,可採取對端U形縫合或重疊縫合(圖3.17.1.2.1.1-16,3.17.1.2.1.1-17)。

10.6 6.併發前交叉韌帶損傷的處理
如有前交叉韌帶撕裂,除中段修補困難外,近端或遠端均應修補(修補方法見前交叉韌帶損傷),只有在內側副韌帶完全修補後才能拉緊結紮。
10.7 7.併發內側半月板損傷的處理
如合併內側半月板邊緣性撕裂,可行縫合;如破裂較重撕裂已達半月板實質時,須先將半月板部分或完全切除,再行側副韌帶的修補。
10.8 8.合併脛骨外髁骨折或外側半月板損傷的處理
首先在膝外側做一縱行切口,整復骨折和探查半月板,再行內側副韌帶修補。
