1 概述
急性化膿性腦膜炎又稱腦膜炎,是化膿性細菌所致的軟腦膜、蛛網膜、腦脊液及腦室的急性炎症反應,腦及脊髓表面可輕度受累,常與化膿性腦炎或腦膿腫同時存在。
化膿性腦膜炎與患者的年齡及發病季節有關,好發於老年人和兒童,也可見於嬰幼兒。多呈暴發性或急性起病。成人與兒童急性期常表現爲發熱、劇烈頭痛、嘔吐、全身抽搐、意識障礙或頸項強直等。
化膿性腦膜炎是內科急症。治療首先應在維持血壓、糾正休克基礎上,根據年齡、季節特點,有針對性地選擇易透過血-腦脊液屏障的有效抗生素,然後根據細菌培養和藥敏實驗結果調整抗菌藥物。化膿性腦膜炎是一種嚴重的顱內感染,未經治療的化膿性腦膜炎通常是致命的,儘管抗生素的研製已經有了很大進步,但至今急性化膿性腦膜炎的病死率和病殘率仍然較高。新生兒化腦的病死率從20世紀70年代的50%降至10%以下,但重症患者或診治過晚者,其病死率及致殘率仍高。
7 流行病學
化膿性腦膜炎與患者的年齡及發病季節有關,腦膜炎雙球菌所致的流腦好發於兒童,但成人亦可發病;肺炎球菌腦膜炎好發於老年人,也可見於嬰幼兒;流感桿菌腦膜桿菌腦膜炎好發於6歲以下嬰幼兒。腦膜炎雙球菌、肺炎球菌和B型流感嗜血桿菌引起的腦膜炎佔化膿性腦膜炎的80%以上。
據報道20世紀60年代後醫院內腦膜炎的相對發生率在增加,Durand等報道住院治療的493例亞急性細菌性腦膜炎中,197例次(40%)爲醫院感染。醫院中樞神經系統感染率的增加,使細菌性腦膜炎流行病學發生了顯著的變化。
8 急性化膿性腦膜炎的病因
化膿性腦膜炎最常見的致病菌是腦膜炎雙球菌、肺炎球菌和B型流感嗜血桿菌,其次爲金黃色葡萄球菌、鏈球菌、大腸埃希桿菌、變形桿菌、厭氧桿菌、沙門菌、銅綠假單胞菌等。
大腸埃希桿菌、B組鏈球菌是新生兒腦膜炎最常見的致病菌;金黃色葡萄球菌或銅綠假單胞菌腦膜炎往往繼發於腰椎穿刺、腦室引流及神經外科手術後。
最常見的3種腦膜炎致病菌來源於鼻咽部,其能否在宿主組織中生存取決於是否有抗吞噬夾膜或表面抗原。但對攜帶者多次檢查表明,腦膜感染不可能全部由鼻咽部菌羣引起。
最常見的途徑是菌血症引起腦膜炎。一旦發生了菌血症,肺炎球菌、流感嗜血桿菌和腦膜炎雙球菌最易引起腦膜炎,然而這些微生物是通過脈絡叢還是通過腦膜血管侵入腦脊液尚不十分清楚。推測細菌進入蛛網膜下隙與外傷、循環內毒素或腦膜本身存在病毒感染破壞了血-腦脊液屏障有關。
除血液感染外,細菌可通過下列途徑直接感染腦膜,如先天性神經外胚層缺陷、顱骨切開部位、中耳和鼻旁竇疾病、顱骨骨折、外傷引起的硬腦膜撕裂等。腦膿腫偶爾破潰進入蛛網膜下隙或腦室,從而侵犯腦膜。從腦脊液中分離出厭氧鏈球菌、類桿菌、葡萄球菌及混合菌羣,常可提示腦膜炎與腦膿腫破潰有關。
9 發病機制
細菌進入蛛網膜下隙後,菌壁的抗原物質及某些介導炎性反應的細胞因子刺激血管內皮細胞,黏附並促使中性白細胞進入中樞神經系統而觸發炎性過程。炎性過程產生大量膿性滲出物充滿蛛網膜下隙、腦腳間池和視交叉池等。腦室內滲出物可使中腦水管、第四腦室外側孔堵塞或蛛網膜出現炎性粘連,影響腦脊液循環吸收而導致腦積水。腦底部的炎症可累及多組腦神經。中樞神經系統中體液因子及吞噬細胞的不足,病原體迅速分裂繁殖,並釋放出細胞壁或膜的成分,導致腦膜炎的迅速演變並損傷血管內皮細胞,血-腦脊液屏障通透性因而增加產生血管性水腫。大量中性粒細胞進入網膜下腔,釋放出的毒性物質可引起腦細胞毒性水腫。腦水腫和膿性滲出物使皮質靜脈及某些腦膜動脈損害。皮質靜脈血栓能引起出血性皮質梗死,如合併上矢狀竇血栓形成,梗死區廣泛且嚴重,如未及時治療或治療不足,可繼發腦膿腫。橋靜脈的梗死可引起硬膜下積液,細菌直接侵犯該腔可引起積膿。腦水腫影響腦血液循環,皮質靜脈血流障礙及動、靜脈炎引起的局竈性腦缺血又加重腦水腫,嚴重時可形成腦疝而危及生命。
10 病理改變
各種致病菌引起的急性化膿性腦膜炎的基本病理改變是軟腦膜炎、腦膜血管充血和炎性細胞浸潤。早期軟腦膜及大腦淺表血管充血、擴張,中性粒細胞即進入蛛網膜下隙。蛛網膜下隙充滿膿性分泌物,內含大量細菌使腦脊液變混。膿性滲出物覆蓋於腦表面,常沉積於腦溝及腦基底部腦池等處,亦可見於腦室內。膿液的顏色可因致病菌而異。
隨着炎症的擴展,淺表軟腦膜和室管膜均因纖維蛋白滲出物覆蓋而呈顆粒狀。病程後期則因腦室內滲出物可使中腦水管、第四腦室外孔堵塞或蛛網膜出現炎性粘連,引起腦脊液循環及吸收障礙,導致交通性或非交通性腦積水。
兒童病例常出現硬膜下積液、積膿。據Snedeker及同事的報道,18個月以下患腦膜炎的嬰兒約有40%發生硬膜下積液。偶可見靜脈竇血栓形成。
腦靜脈或腦動脈內膜炎可致腦軟化、梗死。鏡檢可見腦膜有炎性細胞浸潤,早期以中性粒細胞爲主,許多含有被吞噬的細菌,組織細胞數目增多,同時有纖維蛋白原和其他血漿蛋白滲出,後期則以淋巴細胞、漿細胞爲主,成纖維細胞明顯增多,導致蛛網膜纖維化和滲出物被侷限包裹。室管膜及脈絡膜亦常有炎性細胞浸潤,血管充血,有血栓形成。腦實質中偶有小膿腫存在。
11 急性化膿性腦膜炎的臨牀表現
多呈暴發性或急性起病。成人與兒童急性期常表現爲發熱、劇烈頭痛、嘔吐、全身抽搐、意識障礙或頸項強直等。
病前可有上呼吸道感染史。新生兒與嬰兒常有高熱、易激惹、嗜睡、呼吸困難、黃疸等,進而可有抽搐、角弓反張及呼吸暫停等,而神經系統表現甚少。新生兒病前可有早產、產傷或產前母親感染史。體檢早期可出現腦膜刺激徵,如頸項發硬,Kernig徵陽性、Brudzinski徵陽性。但嬰幼兒頸強直常不明顯,常表現爲前囟飽滿,角弓反張。
肺炎球菌和流感嗜血桿菌感嗜血桿菌感染可在早期出現局部腦體徵,表現爲持續性腦局部損害和難以控制的癇性發作。病程稍晚可有腦神經障礙,以眼球運動障礙多見,在肺炎球菌腦膜炎的患者中發生率最高。另外可有意識障礙及眼底水腫,由於顱內壓增高有時可致腦疝形成。在腦膜炎流行期間,如病程進展快,起病時伴有皮膚黏膜淤點或淤斑,並迅速擴大,且發生休克,應考慮腦膜炎球菌腦膜球菌腦膜炎。
12 急性化膿性腦膜炎的併發症
硬膜下積液,多見於2歲以下嬰兒。Snedeker等報道,年齡小,病程進展快,腦脊液中白細胞計數低而蛋白迅速升高都與積液形成有關。
13 實驗室檢查
1.急性期周圍血象白細胞(WBC)計數明顯增高,以中性粒細胞爲主,可出現不成熟細胞。
2.腦脊液(CSF)壓力增高,外觀渾濁、膿樣,WBC計數在1000~10000/mm3,少數病例更高,以中性粒細胞爲主,可佔白細胞總數的90%以上。有時膿細胞集積呈塊狀物,此時塗片及致病菌培養多呈陽性。偶有首次腰穿正常,數小時後複查變爲膿性。蛋白升高,可達1.0g/L以上。糖含量降低,可低於0.5mmol/L以下。氯化物含量亦降低。
3.細菌抗原測定 常用的方法有聚合酶鏈反應(PCR)、對流免疫電泳法(CIE)、乳膠凝集試驗(LPA)、酶聯免疫吸附試驗(ELISA)、放射免疫法(RIA)等。
14 輔助檢查
14.1 X線攝片檢查
(2)顱腦和鼻竇平片可發現顱骨骨髓炎,副鼻竇炎、乳突炎,但以上病變的CT檢查更清楚。
14.2 CT、MRI檢查
病變早期CT或顱腦MRI檢查可正常,有神經系統併發症時可見腦室擴大、腦溝變窄、腦腫脹、腦移位等異常表現。並可發現室管膜炎、硬膜下積液及侷限性腦膿腫。增強MR掃描對診斷腦膜炎比增強CT掃描敏感。增強MR掃描時能顯示腦膜滲出和皮質反應。採取合適的技術條件,能顯示靜脈閉塞和相應部位的梗死。
15 急性化膿性腦膜炎的診斷
急性化膿性腦膜炎主要診斷依據如下:
1.暴發性或急性起病。
4.新生兒和嬰幼兒有發熱伴有原因不明的嘔吐、精神萎靡、驚厥、囟門飽滿及頭痛等化膿性腦膜炎可疑症狀時,即使無神經系統客觀指證也應儘早腰穿,有時甚至需要反覆多次腦脊液檢查以明確診斷。
5.本病的確切診斷,應有病原學依據。除作腦脊液細菌塗片外,應常規進行腦脊液細菌培養。近年來細菌抗原測定技術有了迅速發展,其敏感性特異性均高,且不受應用抗生素治療的影響,其陽性率遠較目前國內細菌培養的陽性率高,方法簡便、快捷,故目前作爲早期快速的診斷手段。
17 急性化膿性腦膜炎的治療
化膿性腦膜炎是內科急症。治療首先應在維持血壓、糾正休克基礎上,根據年齡、季節特點,有針對性地選擇易透過血-腦脊液屏障的有效抗生素,然後根據細菌培養和藥敏實驗結果調整抗菌藥物。
過去幾十年青黴素對常見的3種化膿性腦膜炎致病菌普遍具有敏感性,但近年來這些細菌對青黴素的敏感性降低,特別是流感桿菌,能產生對氨苄西林(氨苄青黴黴黴黴素)和青黴素耐藥的β-內酰胺酶。許多文獻報道分離出的肺炎球菌和腦膜炎雙球菌菌株對青黴素也存在相對或高度耐藥。幸運的是三代頭孢對這些致病菌所致的化膿性腦膜炎均有明顯效果。然而某些高度耐藥菌株頭孢菌素治療亦無效,需應用萬古黴素。
在兒童與成人,三代頭孢是治療3種常見的化膿性腦膜炎的首選藥物。其中頭孢曲松(頭孢三嗪)、頭孢噻肟和頭孢呋辛(頭孢呋肟)效果較好。對懷疑有利斯特菌腦膜炎的患者,加用氨苄青黴黴黴黴素,對青黴素嚴重過敏和先前已用過頭孢菌素者,選擇氯黴素較爲合適。
對於新生兒,其致病菌可能爲無乳鏈球菌、大腸埃希桿菌和單核細胞增多性利斯特菌,首選氨苄西林(氨苄青黴黴黴黴素)加頭孢曲松(頭孢三嗪)或頭孢噻肟,也可選用氨苄西林(氨苄青黴黴黴黴素)加氨基糖甙類抗生素,但要警惕聽力或前庭功能受到損害。
對於那些免疫功能受損、神經外科手術後、腦室引流或嚴重顱腦外傷引發的腦膜炎病例,由於葡萄球菌或革蘭陰性桿菌,特別是銅綠假單胞菌,致病的可能性很大,應使用頭孢他啶(頭孢他定)和萬古黴素。藥物劑量見表1。
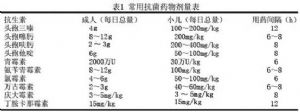
上述藥物一般均採用靜脈給藥途徑,以期有較高的血藥濃度和腦脊液藥物濃度。使用抗生素藥物的時間一般爲10~14天。無併發症者早期給予適當治療,可在1至數天內清除腦脊液中的病原菌,有併發症者相應延長。
在應用抗生素的同時,對於兒童患者應加用地塞米松0.6mg/(kg·d),靜脈滴注,連用3~5天,可以減少兒童的聽力受損及其他神經系統後遺症的發生率。
對於暴發性感染的成人患者,如伴有顱內高壓、嚴重菌血症及急性腎上腺功能不全,也應使用皮質類固醇激素。地塞米松10~20mg,/d,靜脈滴注,連用3~5天。