3 概述
抑鬱是一種情緒障礙,不少婦女在絕經前數年就已經出現輕微的情緒障礙。多半週期性地出現在月經來潮前數天,而在月經來潮後自然緩解,即“經前綜合徵”。這些患者圍絕經期抑鬱症的發病危險可能增加。另外,潮熱和夜汗所導致的睡眠中斷可明顯影響次日的情緒,導致煩躁、抑鬱、注意力不集中等。女性在絕經過渡期,面臨生理、心理和社會角色的巨大變化。生理上從育齡期向老年期過渡,卵巢功能由旺盛走向衰退,性激素逐漸缺乏,可能出現絕經症狀以及骨質疏鬆、高脂血症、心血管疾病、老年癡呆等一系列健康問題;心理上面臨子女成家,家庭結構變化,或由於生育能力喪失、體形改變而失去自信;在工作崗位上,由於接近退休年齡,將由幾十年來熟悉和繁忙的崗位回到賦閒的家庭生活,社會角色發生改變,若缺乏適應新情況、開拓新環境的勇氣,可能出現明顯的焦慮、抑鬱情緒;隨着年齡增長,上述老年疾病也日益增多,由此帶來的心理壓力不容忽視。絕經過渡期巨大的生理、心理和社會角色變化帶來的情緒問題,反過來又可能加重家庭和社會負擔。絕經引起的情緒問題已日益受到婦產科、精神科等領域的重視。進行合理的治療,將明顯改善此期婦女的生活質量,減輕社會和家庭的負擔,爲美好的晚年生活奠定堅實的基礎。
激素替代治療(HRT)可以改善由於血管舒縮症狀所引起的輕度情緒問題,但有中、重度抑鬱症狀的更年期婦女,單獨HRT是不夠的。如果情緒問題與血管舒縮症狀無關,或HRT治療後情緒問題仍然沒有改善,或抑鬱症狀嚴重,則需要抗抑鬱治療。
8 流行病學
幾乎所有的流行病學資料均提示女性比男性更容易患抑鬱症,其危險度爲男性的2倍。女性抑鬱症的終身患病率約25%。高危階段是在青春期、青年期、妊娠、產後、圍絕經期,即卵巢激素波動較大之時。女性與男性不同的心理社會應激以及順應性行爲模式,也是造成這一現象的原因之一。但55歲後,男女兩性抑鬱症發病率無顯著差異。
9 絕經與抑鬱症的病因
Avis(1994)對2565名45~55歲的婦女進行了5年的隨訪,發現圍絕經期長於27周的婦女,患抑鬱症的危險增加。
Gartrell(2000)對253名圍絕經期和絕經後的婦女進行了情緒與孕產次數、口服避孕藥、月經狀況之間關係的調查,發現40%的婦女在絕經時經歷了抑鬱,其中僅8%接受了抗抑鬱治療,而46%接受了激素替代治療(HRT),提示多數婦女把更年期的情緒問題歸結爲絕經所致。
Borissova(1998)調查了322名絕經後婦女,並以295名非絕經的婦女作對照,結果提示絕經後婦女的抑鬱和性生活障礙問題突出,20%抑鬱,50%焦慮,13%自我評價非常低;這些症狀與經濟收入、婚姻是否穩定、是否絕經和是否採取HRT密切相關。
Bosworth(1999)對581名45~54歲的婦女進行了調查,28.9%的婦女有抑鬱症狀,該症狀與缺乏運動、收入低、服用口服避孕藥、絕經症狀(睡眠障礙、情緒波動、記憶力下降等)有關,與月經狀況無關。
Fry(1999)對29名絕經前行預防性卵巢切除的婦女進行調查,結果提示與正常婦女相比,其軀體症狀和情緒問題明顯突出,對癌症的憂慮並未減少。
10 發病機制
10.1 生物學原因
已證實,抑鬱症有一定的神經生物學變化基礎。主要是大腦神經突觸間隙5-羥色胺(5-HT)和去甲腎上腺上腺上腺素(NE)等神經遞質含量減少;同時與下丘腦-垂體-腎上腺/甲狀腺軸內分泌調節功能的失調有關。
10.2 社會心理學假設
臨牀研究證實不良生活事件,如離婚、喪偶、下崗、患病均可導致抑鬱症的發生,病情加重並促進復發。長期的生活逆境,如慢性疾病、家庭不和、生活拮据、個性消極被動和缺乏社會支持也可誘發抑鬱症。
11 絕經與抑鬱症的臨牀表現
抑鬱是一種心境狀態。抑鬱心境常持續2周存在,並以早上最重爲特徵,白天逐漸減輕,到晚上最輕。抑鬱症是以持續、顯著的心境低落。缺乏愉快感和動力爲主要特徵的疾病。
11.1 典型表現
抑鬱表現在情緒、行爲和軀體三個方面。情緒症狀爲顯著的抑鬱心境;喪失興趣和愉快感;自信心下降或自卑;無價值感或內疚感;感到前途暗淡;出現自傷或自殺的觀念或行爲。行爲症狀爲進食障礙、注意力難以集中。軀體症狀爲睡眠障礙;疲乏;精力下降;性慾減退等。
11.2 軀體症狀
研究發現抑鬱症患者較多地表現出軀體症狀(表1),可涉及全身各系統,如胃腸道症狀(上腹脹滿、噁心、便祕)、心血管症狀(心慌、胸悶、早搏、心動過緩、心前區不適)、皮膚症狀(脫髮、皮膚瘙癢)以及運動遲緩等。症狀多變,嚴重程度不一,常導致病人反覆就診,接受多項檢查,而陰性的結果又驅使病人再次就診和進一步檢查。如此反覆,極大地增加了家庭、社會和醫療負擔。

11.3 精神症狀
11.4 非典型症狀
(1)食慾增加或體重明顯增加。
(2)睡眠增加(至少增加2小時餘)。
(4)個性對人際交往中被拒絕特別敏感,以致使社交功能受損。一般來說,非典型症狀常見於抑鬱發病年齡較早者,並以女性更多見。
11.5 心境惡劣
心境惡劣是指症狀較輕但持續長達數年之久。患者心境抑鬱,缺乏興趣、精力下降、社交退縮、注意力和記憶力下降,感到沒有能力、自卑、內疚、易激惹、憤怒、絕望和無助等。心境惡劣的人羣發病率爲3%~5%。64歲以下的任何年齡段,女性心境惡劣發病率均高於男性。
13 絕經與抑鬱症的診斷
13.1 診斷標準
ICD-10和DSM-Ⅳ將抑鬱症作爲一個單列綜合徵。診斷標準ICD-10的診斷標準爲:
13.1.1 (1)抑鬱症
13.1.1.1 ①基本症狀
A.幾乎整天心境抑鬱,幾乎天天如此;B.對日常活動缺乏興趣或愉快感;C.精力減退,易疲勞。
13.1.1.2 ②附加症狀
A.缺乏自信性或自尊;B.不合情理的自責;C.反覆出現自殺或想死的念頭;D.思維能力減退、注意力不集中;E.精神運動性改變,激越或遲滯;F.睡眠障礙;G.食慾改變;H.性慾明顯減退。
而且抑鬱發作至少持續2周,不伴躁狂症狀,併除外精神活性物質的誘因。抑鬱症是一個連續譜,嚴重程度有所不同,輕度抑鬱症的診斷標準是基本症狀至少2條,附加症狀至少3條;中度抑鬱症的診斷標準是基本症狀至少2條,附加症狀至少4條;重度抑鬱症的診斷標準是基本症狀3條均符合,附加症狀5條甚至更多。
如果器質性因素導致了抑鬱的發生,例如感染性疾病、使用藥物或甲狀腺功能減退,就不能診斷爲抑鬱症。因此,有抑鬱發作的患者需作必要的實驗室檢查以排除器質性因素。
13.1.2 (2)內源性抑鬱症
ICD-10將抑鬱症伴有的軀體症狀統稱爲“軀體綜合徵”,而DSM-Ⅳ將其定義爲“內源性抑鬱症”或“生物學性抑鬱”等。其診斷標準是符合抑鬱症的標準且有軀體症狀,核心表現是明顯的身體活動或慢或易激惹,持久地沒有愉快感,他人很難使患者高興起來。
13.1.3 (3)心境惡劣
表現爲:①食慾減退或亢進;②失眠或睡眠過多;③精力低下或疲勞;④自我評價低;⑤注意力下降或猶豫不決;⑥絕望感。每天大部分時間均有抑鬱情緒,且至少持續2年(青少年至少持續1年)。
DSM-Ⅳ還要求:①抑鬱症狀至少持續2年,在這2年裏,如果有正常心境間歇期,則間歇期不長於幾星期;②無輕躁狂發作;③兩年內抑鬱的嚴重程度或病程,達不到或很少能達到“複發性輕度抑鬱症”的診斷標準,方可診斷爲心境惡劣。
13.2 對抑鬱症的識別
臨牀工作中,非精神科醫生僅能識別出很少比例的心理疾病患者。一項對美國華盛頓州526例內科門診患者的調查發現,內科醫師對抑鬱症的漏診率爲57%。WHO多中心合作研究資料顯示,15個不同國家或地區內科醫師對抑鬱症的平均識別率爲55.6%,我國上海的調查發現,內科醫師對心理和精神障礙的識別率僅爲21%,遠遠低於國外水平。
13.2.1 (1)未被識別的原因
在綜合醫院或基層醫療保健門診中,絕大多數的抑鬱症患者主訴是軀體某部位的不適或某一系統的症狀,醫師很容易就事論事推測患者患了某種軀體疾病,給予相應的檢查或治療。再者,由於日常門診工作任務繁重,故對每例患者詢問和檢查時間非常有限,以致很少有時間去主動詢問患者的情緒及心理問題。另外,由於抑鬱症和軀體疾病常常互爲因果、互爲表裏,臨牀醫生在診斷疾病常常重視軀體不適,儘量按單一疾病解釋患者的表現並予以處理,這樣就非常容易忽視抑鬱症的存在和治療。非精神科醫生在臨牀工作中也極少應用精神障礙的檢查和評價方法來了解病人的情緒問題,加上經驗不足以致未能識別出抑鬱症。
13.2.2 (2)抑鬱症的識別方法
抑鬱症的臨牀診斷關鍵在於詳細詢問病史,瞭解患者的心理活動和生活經歷、工作和家庭生活情況,仔細觀察患者的情感反應和行爲表現,然後進行綜合分析。
13.2.2.1 ①臨牀詢問和觀察
臨牀工作中,可從下列幾方面進行症狀詢問;同時,注意觀察患者的言談舉止和面部表情,用心覺察患者內心的情感活動。
A.你比平時早醒2h,甚至更長時間嗎?
C.你感覺自己和以前有什麼不一樣?
D.你有過不想活的念頭嗎?
13.2.2.2 ②抑鬱症的客觀評定量表
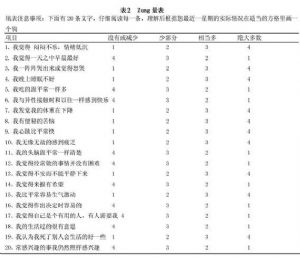
A.Zung抑鬱自評量表(SDS)是一個20項問題的測評(表2)。該量表通過20項問題的詢問將抑鬱症的主要臨牀症狀給予量化評分,間接反映患者的情緒狀態,以初步判斷患者是否有抑鬱症狀。注意抑鬱症狀應是至少持續2周的情緒低落,而不要將正常人3~5天的情緒波動歸結爲抑鬱症狀。評分的等級是1~4分,是指在過去2周內沒有或很少時間(1分)、少部分時間(3~5天,2分)、相當多時間(6~10天,3分)、絕大部分或全部時間(11~14天,4分)出現了問題涉及的症狀。考慮到問卷評定的主觀性以及患者會不假思索地隨意回答,部分問題以反向提問的方式,即直接問興趣、感受和想法,而不是抑鬱的症狀。一般來說,總分大於40分以上者應考慮有抑鬱症狀存在;分數越高,提示抑鬱症狀越嚴重。不過,SDS的評分僅作爲臨牀診斷的參考,最終診斷仍依賴於醫師的臨牀檢查。
B.漢密爾頓抑鬱量表(Hamilton Depression Scale,HAMD):爲1960年。Hamilton編制,是經典和被公認的抑鬱評定量表。這一量表,目前有17項、21項和24項等3種版本。HAMD大部分項目採用0~4分的5級評分法,0指無症狀,1爲輕度,2爲中度,3爲重度,4爲極重度,少數項目採用0~2分的3級評分法,0指無,1指輕至中度,2指重度。表3爲24項版本。
總分是十分重要的資料,能較好地反應病情嚴重程度,並可用於評估病情的演變。總分越高,病情越重,若超過35分爲嚴重抑鬱,20~35分爲輕或中度抑鬱,若低於8分則無抑鬱症狀。HAMDL7項劃界分爲24分、17、7分。

14 鑑別診斷
14.1 過度悲傷
ICD-10建議對於那些喪失親人後持續6個月或更長時間仍有較強烈的、異常過度悲傷情緒者,診斷爲“適應障礙”的一個亞型。DSM-Ⅳ則建議將喪失親人後2個月仍持續存在典型抑鬱症狀者,予以“重症抑鬱症”診斷。
14.2 焦慮
相當部分抑鬱症患者同時表現焦慮症狀,有時難與焦慮障礙區分。通常,抑鬱症患者和焦慮障礙患者都可以出現各種自主神經功能方面的症狀,如心悸、失眠、擔憂等,但焦慮障礙患者可能交感神經系統亢進的表現更多,而抑鬱症患者可能更多有自我評價過低或消極的觀念(表4)。

有時,臨牀上確實很難鑑別抑鬱或是焦慮。通過詳細詢問病史,瞭解患者的原發症狀和核心症狀,將有幫助。如果確實很難區分時,原則上優先考慮診斷爲抑鬱症(圖1)。

14.3 精神分裂症、分裂情感性障礙
14.4 雙相情感障礙
雙相情感障礙包括抑鬱和躁狂發作。
14.5 癡呆
15 絕經與抑鬱症的治療
15.1 更年期婦女抑鬱症的治療
激素替代治療(HRT)可以改善由於血管舒縮症狀所引起的輕度情緒問題,但有中、重度抑鬱症狀的更年期婦女,單獨HRT是不夠的。如果情緒問題與血管舒縮症狀無關,或HRT治療後情緒問題仍然沒有改善,或抑鬱症狀嚴重,則需要抗抑鬱治療。Ahshuler(2001)在女性抑鬱症治療指南中指出,抗抑鬱治療是嚴重抑鬱症的一線方法,同時採取其他輔助治療措施。
Soares(1997)對50名40~55歲符合DSM-Ⅳ抑鬱症診斷標準的圍絕經期婦女進行了隨機雙盲的研究,探討HRT與安慰劑對更年期抑鬱症的療效。研究結果提示,100μg/d經皮膚吸收的17β-雌二醇治療12周,抑鬱症狀緩解68%,而對照組緩解20%,兩組間有顯著差異。Regestein(1999)的研究表明,加入甲睾酮(甲基睾丸素)的HRT可以明顯改善雙側卵巢切除術後、有輕度更年期症狀婦女的情緒問題。Maartens(1998)的研究表明,單獨的HRT不能夠緩解有重度抑鬱症狀的更年期婦女的情緒問題。Schneider(1997)對老年的抑鬱症患者進行了隨機、雙盲的對照研究,發現HRT與SSRI合用治療6周,漢密爾頓抑鬱評分改善40.1%,HRT加安慰劑組評分改善17%;單純的SSRI組漢密爾頓評分改善與安慰劑組無差異;提示HRT可增加SSRI對老年抑鬱症的療效。
15.2 抑鬱症的治療
主要包括生理治療和(或)心理治療兩個方面。生理治療包括精神藥物治療和電休克治療。
15.2.1 (1)藥物治療
適應證是:①嚴重或復發的抑鬱;②有軀體症狀(內源性抑鬱)或精神病症狀的抑鬱;③有自殺觀念;④既往藥物治療有效;⑤有情感障礙家族史;⑥心理治療無效。值得一提的是,即使沒有上述指徵,臨牀醫生經過綜合分析,判斷患者處於抑鬱狀態,也可以推薦藥物治療。對多數患者而言,抗抑鬱藥是改善抑鬱心境的首選治療(表5)。

SSRIs類抗抑鬱藥應用於臨牀,開創了安全治療抑鬱症的新時代,與三環類(TCA)相比不良反應少,因不良反應而停藥的機率低,對三環類藥物治療無效的抑鬱障礙亦有效,急性過量服藥對生命幾乎沒有威脅,而且多數病人無須加藥。氟西汀是SSRIs中的一種,是中樞神經系統突觸前5-HT釋放後回收的強效抑制劑,與其他SSRIs藥物相比,半衰期最長,達4~6天,食物不影響其吸收,經過肝臟代謝,腎臟排出。
由於抑鬱症與5-HT能和NE能系統有關,所以又有新型的抗抑鬱藥面市,它通過5-HT能和NE能神經遞質的雙重作用,以“受體特異性”作用爲基礎,提高耐受性。米氮平(瑞美隆)是NE能和特異性5-HT能抗抑鬱藥(NaS-SA)的一種。它通過阻斷中樞α2-腎上腺素自受體和α2-腎上腺素異受體而增強NE能和5-HT能系統的神經傳導。米氮平(瑞美隆)能加速5-HT能神經元胞體的放電,促進5-HT的釋放,興奮5-HT1受體,阻斷5-HT2和5-HT3受體,基於特異性作用於受體的機理,故沒有抗膽鹼能、抗腎上腺素能及典型的SSRIs的副作用,並能改善睡眠和抗焦慮。米氮平(瑞美隆)應在睡前一次口服,有效劑量在15~45mg,病情完全緩解後仍然需要維持治療4~6個月。
瞭解患者是否伴有軀體症狀、精神病症狀、非典型症狀或季節性,有助於選擇有效的治療方法。應該特別提醒患者及其家屬,服藥1~2周後纔會產生明顯的療效,最佳療效要到服藥後4~8星期才能體現出來。由於初始服藥2周藥物尚未顯效,患者心境仍然低落,但活動性卻有提高,有自殺念頭的患者更容易將自殺計劃付諸於行動,因此危險性較高,應該加強監護。
抑鬱症急性期需藥物治療6~12周,待症狀緩解後鞏固治療4~9個月,然後維持治療1年或更長時間。否則,抑鬱症很容易復發。儘管藥物治療能夠緩解抑鬱症狀,但幾乎不能夠預防復發。對有兩次以上明顯重症抑鬱發作的患者,應鼓勵服藥數年,以預防復發。值得特別注意的是,通常抗抑鬱治療依從性不好,一些患者在症狀好轉後常常自行減量甚至停藥。
15.2.2 (2)心理治療
適應證是:①既往心理治療有效;②患者願意接受,而且抑鬱症狀不嚴重,也無精神病性症狀。經過培訓的專業心理醫師是進行心理治療的最佳選擇。
16 預後
一般來說老年期抑鬱症發病期比青壯年要長,間歇期較短,有的呈遷延病程,多數患者療效不滿意,預後較差。有關本病的預後,Post曾提出“三分之一”原則,即在老年抑鬱中1/3會有改善,1/3不變,1/3越來越差(Post F,1987)。Cole(1990)的研究表明,有25%的老年抑鬱病人經治療會完全康復並保持這種狀態,60%的病人會復發,近20%的病人會持續處於病態之中。
Andre(1991)等認爲,老年重性抑鬱的特點是誤診和復發。住院的重症抑鬱一半會恢復正常,在此後的1年之內1/3~2/3的病人將復發(Andre Allen,1991)。Ayd(1983)稱,31歲至50歲的病人抑鬱未經治療的自然病程是9~18個月,而50歲以後增加至3~5年。有社會支持系統也是病人預後良好的指徵之一。
17 絕經與抑鬱症的預防
當在年齡進入老年期的同時,人體出現了許多組織結構與功能的改變。據研究,65歲以上的老年人若與30歲健康個體對比,前者的腦重量爲後者的56%,腦血流量爲80%,最大工作速率爲70%。此外,在心、腎、呼吸與代謝功能上也有着明顯的下降(Schultz,1973)。可見,隨着年事老邁,人的精神功能自然趨於緩慢和欠靈活機敏。當然並非全都如此,有不少老人的精神功能仍保持相當良好。高齡老人的生活方式漸趨單調,愈益孤寂者多。高血壓、動脈硬化和心臟病等不少軀體疾病也越來越增多。在軀體衰老多病和家庭地位下降,以及經濟不富裕等諸多因素的作用下,高齡者發生的器質性或功能性精神異常者,在人類壽命普遍延長的當今世界中有相對增多之勢。採用多元逐步迴歸分析法,結果表明不良情緒關係最密切的因素是健康狀況,家庭關係,婚姻狀況,經濟來源,年齡與家庭結構等因素。因此,重視老年期的心理衛生,防止老年時期精神疾病的發生,對減少和環節本病的發生有重要意義。
一些研究指出部分年老離退休後,家庭就成爲老年人活動的中心,隨之而來的單調生活、“空巢”現象、喪偶、家庭人際關係以及老年人的家庭角色變化等都是老人面臨的心理衛生問題,這些問題處理得好,適應得好,則心情愉快,可以繼續發揮餘熱,爲社會作出貢獻,若處理不好就會適應不了,心情壓抑,情緒苦悶,甚至喪失生活的興趣。近年來老年期抑鬱障礙在老年人中發病率明顯上升,這與老年人的社會心理因素及環境因素密切有關。
老年人在心理衛生保健上,應重視以下幾點:①防止老年期心因性疾病的發生:要改善退休老人的福利待遇,提高其物質生活水平,協調其家庭生活,豐富文化生活內容,並減少精神緊張。對已發生心因性疾患者,應充分地重視環境調整與精神治療。②防止老年性譫妄:在伴發軀體性疾病的同時,高齡患者易產生老年性譫妄。故應積極早期防止軀體疾病,注意患者對使用的任何藥物的耐受情況。當解除了軀體疾患或營養、代謝失調之後,老年性譫妄是可望恢復常態的。③注意改善腦功能狀態,防止一些缺血性腦疾患導致的精神異常。要防止腦動脈硬化的發展,加強腦血循環。必要時可以進行預防性治療措施。如服用降血脂、減輕血管脆性、促進小動脈擴張的藥物等。④開展老年心理衛生的宣傳與諮詢,普及醫療衛生常識,增強老年人的適應能力。以早期發現,及時診治,減少老年人的心理障礙和精神疾病。
在女性中更年期的機體變化比較顯著。女性在45~50歲時,卵巢停止排卵,月經停閉,性腺活動的衰退改變較爲突出。隨之產生的是整個內分泌系統以及相關的新陳代謝都發生了變化。自主神經也有着明顯的失調,因此也影響大腦皮質的高級神經活動。處於更年期的婦女,常有體弱力衰、力不從心以及焦慮、不安感。再加上外貌的日趨衰老和自主神經功能的不穩定,不少人在不同程度上表現出更年期症狀羣。少數人,在某些精神創傷的促發下,發生了更年期憂鬱狀態或偏執狀態。在青年時期患有情感性精神病者,處於更年期時也易發病,臨牀多以焦慮抑鬱狀態爲主要病象。處於更年期階段的女性,要加強體質鍛鍊,保證充足睡眠並要注意身心健康,注意防止精神創傷和軀體疾病。對已存在了更年期症狀羣者,要及時採用內分泌等治療。對疑有情緒反常、疑慮多端者,應早期檢查診治。