3 概述
頸部包含頸椎、咽、喉、氣管、食管及重要血管和神經,有下頜骨、胸骨、鎖骨、肩、頸椎等給予支撐保護,但其開放性損傷仍不少見。
導致頸部開放性損傷的因素,多爲切割傷和穿入傷。平時多爲銳器所傷(自傷和他傷),戰時多爲火器所傷(彈傷和彈片傷等)。
頸部開放性損傷(open injury of neck)常可致喉氣管、咽食管、頸脊等部分或完全斷裂,並引發頸部氣腫、氣胸、血胸甚至心包壓塞和大出血休克等。病情非常兇險,死亡率2%~10%。因此,必須立即現場急救處理。轉運中注意保護頸椎,防止再度操作損傷。
10 發病機制
頸部切割傷好發於甲環區,穿入傷則以頸側爲最多(圖1)。頸部損傷按解剖部位可分爲3個區(圖2):Ⅰ區爲胸骨上窩至環狀軟骨;Ⅱ區爲環狀軟骨至下頜角之間;Ⅲ區爲下頜角至顱底。


損傷部位不同,病理改變亦有區別,常見病理改變有:
1.喉氣管、咽食管連續性中斷:連續性被破壞,可有喉軟骨骨折移位,並致喉前後徑變短,聲門閉合異常。喉氣管、咽食管軟組織水腫,或黏膜下血腫。從喉氣管或咽食管破口逸出的空氣未能順利排出,或因刺激性咳嗽可致氣體直接進入頸部結締組織間隙及皮下組織,發生皮下氣腫、縱隔氣腫甚至心臟壓塞。
2.胸膜頂破裂:若破口未能迅速被凝血塊、結締組織或破裂肌片所閉塞,則空氣將進入胸膜腔,影響肺的呼吸運動。進入氣體不多,呼吸運動部分受限,呼吸困難不明顯或很輕微。若胸膜頂破口未閉塞呈活瓣狀,吸氣時空氣易進入胸膜腔,呼氣時空氣不能逸出,則胸膜腔內壓力逐漸增高,形成張力性氣胸,壓縮肺組織並發生縱隔向健側移位。此時氣體交換嚴重障礙。發生大量出血時,還會導致血胸。
11 頸部開放性損傷的臨牀表現
11.1 喉氣管損傷
11.1.1 (1)逸氣、失聲
損傷時傷口有氣泡逸出,或有聲嘶或失聲的表現。若喉軟骨骨折移位,則喉正常輪廓不清,喉前後徑變短,可立即發生聲嘶或失聲。因骨折片重疊,聲帶移向外側,聲門閉合不全或完全不能閉合,致大量空氣漏失,失去聲門下足夠氣壓,此時只能發出氣息性語音。
11.1.2 (2)吞嚥困難、轉頭受限
杓狀軟骨脫位及聲門或聲門上下血腫也有聲嘶或失聲現象,有時在吸氣時出現喉鳴。患者常訴吞嚥疼痛,吞嚥困難,咳嗽無力,不能轉動頭部。
11.1.3 (3)呼吸困難
因吸入血液、唾液、嘔吐物和破碎組織片等,或因異物阻塞,喉、氣管軟骨骨折移位,喉水腫,喉黏膜下血腫等,均可出現呼吸困難,有時爲進行性。
11.1.4 (4)皮下氣腫和縱隔氣腫
頸部腫脹,可捫到捻發音。嚴重者頸部皮下氣腫可向上、下擴展。向上可至髮際,向下可至胸壁、腹壁,甚至整個軀幹,直至上、下肢。頸部組織間隙內的氣體,可擴展至縱隔,形成縱隔氣腫及氣胸。嚴重的縱隔氣腫可阻礙腔靜脈血液的迴流,影響血液循環,繼而發生呼吸困難。
捫診頸部無捻發音,叩診胸骨前實音消失;胸骨側位X線片可見胸骨後有空氣存在。
11.1.5 (5)心臟壓塞
縱隔內空氣亦可進入心包腔,引起心臟壓塞。此時患者靜脈壓升高,心音變弱,血壓下降,脈搏變慢,心臟亦變大。
縱隔氣腫、氣胸或心臟壓塞可致患者迅速死亡,應及早發現,及時抽氣或引流前上縱隔,並請胸外科急會診,作出恰當處理,以挽救患者生命。
11.1.6 (6)體檢
①喉氣管軟骨骨折移位的早期,可見喉軟骨變平或一側塌陷,喉的正常標誌消失;捫診時甲狀軟骨上切跡和喉結消失;有時可捫到折斷軟骨的摩擦音,或可摸清骨折移位情況。
②皮下氣腫時頸部腫脹,可捫到捻發音。凡遇有頸部皮下氣腫者,應警惕有無縱隔氣腫的發生。
③判斷喉氣管傷情。如系切割傷,應從敞開的傷口,瞭解軟骨受傷程度、喉氣管斷離程度及氣管斷端的退縮情況等。
氣管有時可完全斷離,向上下退縮。氣管向下收縮,則呈現重度呼吸困難與發紺。喉氣管損傷者,吞嚥時出現嗆咳,可能爲食物墜入呼吸道,或爲氣管食管瘻所引起的。
11.2 咽食管損傷
11.2.1 (1)嘔血、吞嚥困難
11.2.2 (2)漏物、漏氣
吞嚥時唾液、食物或空氣可自咽食管破口處漏出。亦可出現頸部皮下氣腫、氣胸和縱隔氣腫。
11.2.3 (3)感染
11.2.4 (4)體檢
明確咽食管損傷情況。視診不能明確咽食管有無破裂時,可用無菌生理鹽水灌入頸部軟組織傷口,令患者大口吞氣。頸部傷口中有氣泡逸出,即表示有咽食管破裂。亦可用甲紫或亞甲藍稀液,使患者吞下,如發現頸部傷口有染料顏色,即表示有咽食管破口。行纖維食管鏡檢查可直接觀察咽食管損傷情況。
在切割傷中,易發現破口,有時食管完全被切斷,向上下退縮可在切口深處看到頸椎體。但頸部穿入傷所致咽食管破口,有時易被忽視,甚至需作頸部切開探查術,才能發現。
11.3 血管損傷
11.4 胸導管損傷
胸導管起於第2腰椎體前方的乳糜池,由左、右腰乾和腸幹匯合而成,向上穿膈入胸腔,在奇靜脈和胸主動脈之間沿脊柱前面上行,漸向左斜到左頸根部,匯入左靜脈角(圖3)。因此胸導管在第5胸椎以上破裂時,發生左側乳糜胸,第5胸椎以下破裂時,則出現右側乳糜胸。
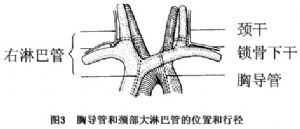
左頸根部損傷時,易合併胸導管損傷。此時傷口可有乳糜液流出,或在胸膜穿刺時抽出乳糜液才確診,或在頸部切開探查術時才發現有胸導管損傷。胸導管損傷的乳糜液逸出量,在24h內可達l~3L之多,含高脂肪和高蛋白質,以致常引起患者嚴重脫水和營養不良。胸膜腔內大量積蓄乳糜液,可以導致嚴重的呼吸困難。
11.5 甲狀腺損傷
甲狀腺損傷在切割傷患者中,易於查出。腺體可能被切破,也可能被切去一部分;但穿入傷常在頸部切開探查時,才能發現此類損傷。甲狀腺血管豐富,受傷後失血較多,且容易形成血腫,甚至引起窒息。
11.6 唾液腺損傷
11.7 胸膜頂損傷
胸膜頂損傷主要表現爲呼吸道通暢,但存在呼吸困難。檢查即可發現氣胸或血氣胸。肺呼吸運動部分受限,呼吸困難可不明顯,只需密切觀察,暫不作特殊處理。如進入胸膜腔的空氣甚多,呼吸困難很明顯,應即抽出胸膜腔內的空氣或血液。形成張力性氣胸伴縱隔移位時,患者呼吸極度困難,發紺脈微,情況十分危急,須立即抽氣抽血,隨後作封閉式胸腔引流,以挽救患者生命。
11.8 頸椎損傷
頸椎損傷時,輕者可無症狀,或訴輕微頸痛,頭頸保持固定位置,運動受障礙,頸椎可能有壓痛、叩痛或畸形。頸椎損傷較重者,可出現高位截癱(四肢癱瘓),或在損傷以下脊神經分佈區有感覺障礙。
對疑有頸椎損傷的患者,要謹慎搬動。搬運時應固定頭位,不可過度仰頭,以免增加脊髓的損傷,致突然發生高位截癱或死亡。
11.9 舌骨或鎖骨骨折
舌骨或鎖骨骨折有局部腫脹、淤血或畸形等,捫之有壓痛,有骨摩擦或骨折重疊現象。吞嚥時劇烈疼痛,伸舌時疼痛加重,是舌骨骨折的特徵。
11.10 合併損傷的檢查
12 頸部開放性損傷的併發症
1.頸深部組織和器官及全身感染:咽食管損傷時易並頸部蜂窩織炎、咽旁間隙膿腫、咽後間隙膿腫、下頜下腺炎、進行性食管周圍炎、食管周圍膿腫、咽食管頸部瘻、喉氣管頸部瘻和食管氣管瘻等。細菌毒素吸收入血,可引致敗血症。
2.血胸和心包積血:大量出血沿組織間隙進入胸腔和心包等,可導致肺葉和心臟的壓塞,出現呼吸困難、心律失常。
3.呼吸系統感染:口腔分泌物、嘔吐物誤吸入氣道,引起支氣管肺炎和吸入性肺炎。
4.動脈瘤、假性動脈瘤、動靜脈瘻和頸部靜脈血栓性靜脈性靜脈炎等。
5.神經損傷:因頸椎移位或局部腫脹壓迫脊神經或脊髓橫斷,或頸動脈損傷和出血性休克使腦組織長時間缺氧等,均可致脊神經和腦神經損害。如休克後腦缺血性神經系統功能紊亂,聲帶癱瘓,Ⅶ、Ⅸ、Ⅺ、Ⅻ腦神經損傷,膈肌癱瘓,Horner綜合徵,臂叢輕癱,頸動脈損傷後腦缺血性偏癱,頸脊髓損傷後高位截癱和腦膜炎等。
13 檢查
13.1 X線檢查
(1)胸部側位片:縱隔氣腫時,胸骨側位X線片可見胸骨後有空氣存在。
(4)CT掃描。
(5)必要時作頸部血管造影。
13.2 行纖維食管鏡檢查
13.3 間接喉鏡、纖維喉鏡和氣管鏡檢查
15 頸部開放性損傷的治療
15.1 急救處理
頸部開放性損傷的主要危險爲出血、休克、窒息、截癱及昏迷等。急救處理應執行創傷復甦的ABC原則,即首要注意氣道(airway),出血(bleeding)和循環(circulation)狀況,挽救生命,減輕病殘。
15.1.1 (1)止血
頸部開放性損傷常傷及頸部大血管,出血快而多,是頸部損傷最重要的致死原因。
15.1.1.1 ①指壓止血法
指壓止血法用於頸總動脈緊急止血。以拇指在胸鎖乳突肌的前緣,齊環狀軟骨平面,向第6頸椎橫突施壓,可閉合頸總動脈。亦可將手指伸入傷口內緊壓出血血管。
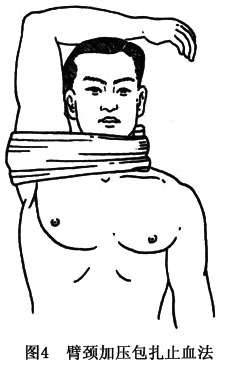
15.1.1.2 ②臂頸加壓包紮止血法
臂頸加壓包紮止血法用於單側小血管出血。將健側上肢舉起,貼於頭側。以舉起的手臂爲支柱,將舉起的手臂和頸一起加壓包紮(圖4)。此法不致壓迫呼吸道,有壓迫止血作用。加壓包紮止血時切不可單獨將繃帶圍繞頸部加壓包紮,以免壓迫呼吸道,造成呼吸困難。小血管出血,亦可採用填塞止血法。
15.1.1.3 ③加壓包紮
頸部大靜脈破損時,應立即加壓包紮。因爲頸部大靜脈與筋膜密切相連,靜脈破裂後,破口不能閉合,反而張開。當吸氣時,胸腔負壓可將空氣吸入靜脈破口中,發生空氣栓塞。故傷後應立即加壓包紮,嚴密觀察患者的呼吸情況。
注意:初步處理時,忌用止血鉗盲目鉗夾止血。特別是頸總和頸內動脈出血時,盲目鉗夾會導致同側大腦供血不足。此外,出血點不明時切勿盲目鉗夾止血。因易損傷頸部重要的血管、神經等,造成不良後果。
15.1.1.4 ④手術探查
初步處理無效,須立即手術,進行氣管插管術及頸部切開探查術止血。有作者認爲,頸部大血管損傷的處理,可按頸部3區分別對待。
A.血流動力學不穩定者,病情危急,無論損傷何區,均需即刻手術探查止血。
B.血流動力學穩定者,可行選擇性處理:Ⅰ區鄰近胸腔,Ⅲ區鄰近顱底,解剖複雜,處理較難,多需輔助檢查(血管造影、內鏡檢查等)確定損傷部位和性質,決定手術進路和措施。Ⅱ區損傷,以往多采取立即手術探查血管,由於陰性率較高,近年主張亦行選擇性處理,效果較好。
15.1.2 (2)抗休克
①出血雖已止住,但因失血過多,出現或即將出現休克時,應立即測量血壓。收縮壓低於12.0kPa(90mmHg),脈搏高於100次/min,應考慮休克的存在。應迅速雙側靜脈輸液。給予乳酸林格液2 000ml,一般可使丟失10%~20%血容量的成年人恢復血容量。嚴重血容量降低、重症休克或嬰幼兒休克及原有肝臟功能損害者,可改用碳酸氫鈉林格液或碳酸氫鈉與等滲鹽水的混合液,或葡萄糖加碳酸氫鈉溶液。
②嚴重血容量不足或中等血容量不足,而有繼續出血者,必須加輸全血,使血紅蛋白達到100g/L以上,以維持正常血容量及重要器官的生理功能。然後繼續輸入平衡電解質溶液。
③動脈輸血能迅速恢復血壓,對大量失血性休克者確爲有效的方法。
④其他:如給予吸氧、鎮痛、鎮靜、保暖和頭低位等。
15.1.3 (3)解除呼吸困難
頸部開放性損傷時,必須密切觀察呼吸情況。呼吸困難時立即採取有效通暢措施。
15.1.3.1 ①排除氣道異物
用吸引器或注射器抽吸口腔、喉咽或喉氣管破口內的血液和分泌物等。如發現異物,應立即取出。
15.1.3.2 ②防止舌後墜
舌後墜者,應用舌鉗將舌體牽出口外。或托起下頜骨,或插入通氣管,以解除呼吸困難。
15.1.3.3 ③氣管插管與斷端縫合
喉氣管破裂時,可經破口處暫時插入氣管套管,或適宜的塑料管和橡皮管等。如喉氣管斷離,應立即將向下退縮的氣管向上拉起並作暫時縫合固定,在斷口內暫時置入適當的管子,以維持呼吸道通暢。
15.1.3.4 ④低位氣管切開
待頸部開放性損傷患者運抵有條件的醫療機構後,應立即進行低位氣管切開術,以免傷口內長期置管,造成喉氣管瘢痕性狹窄。
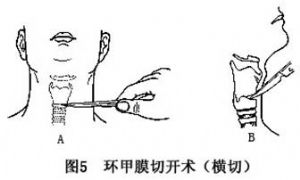
15.1.3.5 ⑤環甲膜切開
在緊急情況下,也可作環甲膜切開術,插入氣管套管或塑料管、橡皮管等,以暫時解除患者呼吸困難(圖5)。待情況穩定後,再行低位氣管切開術。
此外,Mosher急救管,麻醉喉插管或氣管鏡,如能迅速插入,可有效解除呼吸困難,但有些頸部開放性損傷的喉腔黏膜或頸部軟組織高度腫脹,或頸部有大血腫,無法仰頭致不易插管,此時須立即施行緊急氣管切開術或環甲膜切開術。
若呼吸道通暢後,仍有呼吸困難,應想到氣胸或血胸的可能,需立即進行胸部檢查及處理。
15.1.3.6 ⑥急症喉部探查術
頸部開放性損傷波及喉部,應視情況行急症喉部探查術及低位氣管切開術。
A.喉部探查術適應證:呼吸道阻塞和頸部皮下氣腫進行性加重者;喉腔內可見大塊粉碎撕裂的喉軟骨片者;喉軟骨塌陷或骨折致喉部嚴重變形;雙側喉返神經損傷者。
B.氣管切開的作用:解除呼吸困難,創造搶救和進一步診斷治療的機會,避免死亡;若發生突然窒息(如血液或血塊進入呼吸道)時,易行緊急處理,減少上呼吸道無效腔;易於呼吸道分泌物經短路(氣管套管)無阻礙地咳出,或經氣管套管抽吸,減少頸部感染和氣腫發生的機率;方便有效的給氧;減輕咳嗽時的氣道內壓力,減小傷口的縫合張力,促進傷口癒合,防止破裂;促進傷喉的休息和功能的恢復。
15.1.4 (4)頭部制動
如有頸椎疼痛、壓痛、血腫或畸形,應想到頸椎損傷(骨折和移位)的可能性。若患者高位截癱,說明脊髓受到損傷。急救時切忌伸屈和扭轉頭頸;搬運時用雙手托起肩部和頭部;靜臥時應去枕平臥或俯臥,頭部兩側應置沙袋等。
忌行氣管切開術、麻醉喉插管和內鏡手術。必須時,應在不仰頭的情況下施行。
15.1.5 (5)昏迷的處理
昏迷提示合併有顱腦損傷或失血過多,應立即急救,並請神經外科及內科醫生協助處理。
15.1.6 (6)異物的處理
在急救時一般可以不取出傷口內異物,除非異物造成呼吸障礙,而且又容易取出。還須注意取出異物是否會發生再度大出血,如有出血可能,可留待手術處理時再摘取異物。
15.1.7 (7)合併傷的急救
急救場所的搶救設備有限,頸部開放性損傷患者經初步處理即應迅速轉送到有條件的醫療機構,以便更好地作進一步處理。爲了避免血液、唾液、嘔吐物吸入呼吸道,造成呼吸困難,在運送時,應將頭部轉向患側,亦可採取俯臥位。若患者昏迷或下呼吸道分泌物較多,應行氣管切開術後再轉診,但頸椎骨折者,氣管切開要特別慎重。
15.2 一般手術處理
15.2.1 (1)清創縫合術
15.2.1.1 ①清創、止血
以無菌紗布塞住傷口,用無菌肥皂水及生理鹽水洗滌傷口周圍的皮膚(圖6A)。更換手套和無菌布單後,經創緣外皮膚注射l%普魯卡因溶液作浸潤麻醉,用無菌生理鹽水洗滌傷口並仔細檢查傷口。已喪失活力的組織,可予切除(圖6B)。但對重要結構組織的切除應慎重。仔細尋找出血點,尤其是潛在的出血點,予以結紮。以防休克糾正後,因血壓恢復,或術後換藥、咳嗽、血塊感染等,再度誘發活動性出血,甚至大出血。
15.2.1.2 ②取除異物
對創口內異物,原則上應及時取除,這是減少併發症和病死率的關鍵。異物的存留,不僅增加了傷口的感染機率,還會進一步損傷頸部的重要結構。取除異物需結合術前檢查和術中所見,對其位置、大小和形狀等,進行深入的檢查和研究,擬定安全取出的方法和步驟後再行取除。
15.2.1.3 ③創口縫合
A.污染不嚴重的傷口經仔細探查和修復,可以縫合關閉:充分清洗傷口,將肌肉斷端拉攏,予以縫合;縫合皮下組織及皮膚,在縫合創口的低處放入橡皮膜條或捲菸式引流條;術後配合應用抗生素。
B.有明顯感染的創口,必須敞開換藥:去除傷口的膿性分泌物,清洗傷口後蓋上凡士林紗布塊及敷料,結束手術(圖6C)。術後每日用呋喃西林液或抗生素換藥,使創口肉芽由底部逐漸向外生長。待創口長平後植皮,或任其上皮化,或予二期縫合(圖6D)。

15.2.2 (2)頸內重要結構損傷的處理
頸部大血管、重要神經、喉氣管和咽食管等重要結構的損傷,常發生危險的併發症,使病死率增加。因此必須及時予以恰當的處理。
15.2.2.1 ①喉氣管損傷的手術處理
頸部開放性損傷的診斷明確後,及早在全麻下(必要時採用喉氣管插管麻醉)進行清創縫合。
15.2.2.1.1 A.軟骨縫合
喉氣管切割傷,多系橫切口,可採用吸收縫合線(4-0號鉻制腸線)或Dexon縫線,將喉氣管破口的外軟骨膜縫合。如軟骨只有一處被橫行切開,並無碎軟骨片,則只需將外軟骨膜間斷縫合,軟骨和黏膜即可對合復位,良好固定。若軟骨切口較大,只縫好軟骨膜不能很好地對合固定切斷的軟骨,則可用極細不鏽鋼絲(28號),將軟骨鑽幾個小孔,對準縫合固定。如軟骨系粉碎性骨折,不可隨便取出軟骨碎片,必須很好地復位、縫合和固定。
15.2.2.1.2 B.放置喉擴張管
爲了預防喉氣管瘢痕性狹窄,復位後要放置喉擴張管。
喉擴張管(喉模)可用刺激性較小硅橡膠管制成。術中根據需要修成一定的形狀,通過氣管切開口,送入氣管和喉腔,放在喉氣管腔的適當位置,然後將穿過喉擴張管下端的細不鏽鋼絲拴在氣管套管上以固定之。
摘取喉擴張管時,先剪斷拴在氣管套管上的鋼絲,然後在直接喉鏡下,用鉗子鉗住喉擴張管抽出。
手術時也可將喉擴張管置於喉氣管腔內適當的位置,再把軟骨碎片很好地對合復位,以4-0號鉻制腸線或Dexon縫線將外軟骨膜縫合。如喉氣管破口較大,管壁缺損較多,放置喉擴張管後,可以鬆鬆地把軟組織縫攏一些,再用鄰近可利用的肌肉組織或甲狀腺覆蓋,並用縫線固定。最後縫合斷裂肌肉、皮下組織和皮膚,置橡皮膜條或捲菸式引流於縫合傷口的最低處,予以包敷,結束手術。
15.2.2.1.3 C.嚴重污染化膿創口的處理
對於嚴重污染化膿的創口,修復喉氣管破口後,可用肌肉或甲狀腺蓋在縫合破口處,並予以縫線固定。頸部傷口讓其敞開,不予縫合,術後每天用呋喃西林液或敏感的抗生素換藥,待其逐漸癒合。
15.2.2.1.4 D.會厭軟骨被切斷時的處理
會厭軟骨被切斷,如有黏膜聯繫在一起,可用28號不鏽鋼絲縫合軟骨l~2針,使之復位,並用4-0鉻制腸線或Dexon縫線間斷縫合黏膜。如會厭軟骨已被切斷有根蒂相連,可間斷縫合軟骨及破損黏膜即可。
縫合軟骨片時,多使用三角針和28號不鏽鋼絲。一般青年人和中年人的軟骨尚未鈣化,可以用三角針縫合。老年人的軟骨已鈣化,須用0.5mm直鑽頭鑽孔,然後穿好鋼絲用鉗子鉗住。待全部鋼絲穿好以後,再行打結。
15.2.2.1.5 E.氣管大缺損的處理
大缺損可用皮片或筋膜包在喉氣管擴張管表面,置入缺損處,環狀軟骨前壁和氣管前壁缺損過多,可用自體軟骨片或帶蒂方骨片進行移植修補。如氣管完全切斷退縮,要將氣管上、下端遊離後拉攏,進行對端吻合。
15.2.2.1.6 F.穿入傷手術
如繫頸部穿入傷,喉氣管損傷診斷一經確定,就應及早在局麻或氣管插管麻醉下切開頸部,查明損傷,予以修復。可採用頸中線縱行切口,或通過甲狀軟骨中點作一微弧形橫切口,即沿皮紋切開,術後切口瘢痕不明顯。無論採用何種切口,可不切斷胸骨舌骨肌和胸骨甲狀肌,在遊離皮下組織以後,向兩側拉開,使手術野寬敞。縫合喉氣管軟骨和置放喉擴張管都很方便。
喉氣管破口的修復很重要,應該做到細緻、牢靠,使氣體和分泌物不能外漏防止併發症的發生,使術後迅速痊癒。
15.2.2.2 ②咽食管損傷的手術處理
手術前放入鼻胃管,不僅可以供給營養,且對辨認和查明咽食管破口很有幫助,若術前未能插入鼻胃管,可在手術開始時或術中,插入鼻胃管。
15.2.2.2.1 B.咽食管肌層的縫合
爲了防止咽食管內容物漏入頸部傷口,對咽食管肌層也要予以仔細縫合,還可用鄰近的結締組織或其他肌肉或甲狀腺蓋在縫合破口處,並予以縫線固定,以加強破口修復的機會。咽食管損傷時間較長的,也要予以縫合,並引流傷口。
如咽食管破口很大,無法進行初期縫合時,可用細腸線鬆鬆地間斷縫合幾針,將破口適當地拉攏。如能癒合最爲理想;若不能癒合,也希望破口儘量變小,日後也較易修復。頸部傷口可讓其敞開,以便充分引流,有利於破口癒合。已感染化膿的傷口,也應修復咽食管破口,將頸部傷口敞開。如咽食管破口修復成功則頸部傷口也會慢慢地癒合。
15.2.2.2.2 C.食管斷離的處理
15.2.2.2.3 D.創口引流
咽食管損傷易併發頸部和縱隔感染,常由於手術修復不妥或頸部引流不暢等原因所致。所以,頸部傷口充分引流是修復成功的關鍵,否則,將造成頸部和縱隔嚴重感染,甚至死亡。必要時,縫合切口的兩端都要放置引流條,但須注意引流條不能放置在咽食管破口修復處,以免影響修復處的癒合。
15.2.3 (3)胸導管損傷的手術處理
15.2.3.1 ①清創縫合
清創縫合時,需查明乳糜液漏出的破口或斷離情況,將胸導管破口處的遠近兩端,予以絲線結紮,這是最可靠的處理。結紮胸導管後,不致發生後患,因其與右側淋巴管間有許多交通支,且有許多淋巴靜脈通道。如繫頸部穿入傷,在頸部切開探查術時,也要仔細尋找乳糜液漏出的部位,予以同樣處理。
如經上述處理乳糜漏復發者,需再度開放頸部傷口,再行結紮止漏。術前15min囑患者進食含脂肪的飲食或適量脂溶性染料,術中即可見到涌出的乳白色液體和染料,有助於胸導管破損處的辨認。
15.2.3.2 ②乳糜胸處理
發生乳糜胸時,需進行胸腔穿刺抽液,必要時作閉式胸腔引流。無論是頸部乳糜瘻或是乳糜胸,可發生長時間、多量乳糜液漏出,患者常有嚴重脫水和消瘦,應積極處理,每天給予足量靜脈輸液補充電解質、蛋白質及脂肪。如頸部開放性損傷患者能夠進食,應給予高脂肪、高蛋白飲食。
15.2.4 (4)甲狀腺損傷的手術處理
甲狀腺破損的主要問題是頑固性出血,難以止住,有時可形成頸部大血腫,壓迫呼吸道,引起呼吸困難,甚至死亡。應立即止血,將破碎的甲狀腺切除,予以貫穿結紮。如左右兩葉甲狀腺均有破損出血,可均予切除,將甲狀腺峽留在原位,一般不致有甲狀腺功能不足或黏液性水腫出現。如甲狀腺破損嚴重,界限模糊不清,出血難以止住,切除破損甲狀腺又無法進行,此時可以壓住頸外動脈,減少出血,立即找到甲狀腺上下動脈,予以結紮,方能止血。雖結紮兩側上、下甲狀腺動脈,亦不致發生甲狀腺壞死。
15.2.5 (5)唾液腺損傷的手術處理
一般可進行縫合,若破口內有明顯腺管可見,則應結紮。如下頜下腺破損嚴重,難於修復,或修復後有造成唾液瘻的可能時,可將下頜下腺切除。一般唾液瘻在3個月之內可自行封閉,如長久不愈,則可考慮行瘻管切除術或修復術。傷及腮腺總管者較少見,如已斷離,需用小塑料管自口腔內插入腮腺總管兩斷端內,然後再作對端吻合術。待連接處癒合後,即將小塑料管拔出。
15.2.6 (6)胸膜頂損傷的手術處理
胸膜頂損傷多併發氣胸或血氣胸。手術中發現胸膜頂破口,應予以結紮,如不能查明,可用頸部結締組織或肌肉填塞在胸膜頂損傷處,以阻止空氣繼續進入胸膜腔,並可促使其癒合。此外,還應抽出胸膜腔內空氣,如系張力性氣胸,須立即進行閉式胸膜腔引流術。
胸膜腔積血一經發現須立即施行胸膜腔穿刺,抽出積血。如血液不斷進入胸膜腔內,則需作閉式胸膜腔引流,同時進行止血,給予止血藥,必要時輸血。如胸膜腔內有大量血液凝固,心肺受壓,則須進行開胸術取出其中血塊。
15.2.7 (7)頸椎損傷的手術處理
如頸部開放性損傷患者出現進行性神經功能障礙,或者椎管內有骨折片和彈片存在時,應進行頸部椎管切開探查術,由脊柱專科醫師處理。頸椎骨折移位或壓迫脊髓時,應採用顱骨牽引法,使之復位和固定。
15.3 頸部切開探查術
15.3.1 (1)適應證
疑有重要結構損傷者,須擴大原有傷口,進一步探查。穿入傷系高速度槍彈所致,或有明顯頸部重要結構損傷,則應作頸部切開探查術。若爲戳傷或系低速度槍彈所致,無明顯的頸部重要結構損傷者,是否作頸部切開探查術,意見尚不一致。但已穿過頸闊肌的穿入傷,均應作頸部切開探查術。
如穿入傷位於頸後三角區,多無重要結構損傷,可觀察6~10h,如仍無深層結構受傷的證據,亦應繼續觀察。如在觀察過程中出現大出血、流血不止、血腫形成、脈弱、兩臂血壓有差別、皮下氣腫、縱隔氣腫、氣胸、血胸、唾液漏出、氣泡逸出、喉軟骨骨折、氣管移位、唾液帶血、咳痰帶血、吞嚥困難、呼吸困難、聲嘶、神經功能障礙、偏癱、四肢癱瘓、頸椎骨折脫位等,在急救處理的同時,應進行間接喉鏡、纖維喉鏡、氣管鏡、食管鏡、頸或胸X線攝片及CT掃描等檢查,必要時作頸部血管造影或其他檢查,以便及時瞭解情況,然後進行頸部切開探查術。
如頸部切開探查術後,不久又出現頸內重要結構的損傷徵象,應迅速採取有關的診斷措施,以查明損傷的情況,還可以進行第2次頸部切開探查術。
15.3.2 (2)麻醉方法
多采用氣管內插管乙醚吸入麻醉,便於手術中進行比較廣泛的探查及擴大傷口。伴有頸椎損傷時,不宜進行氣管插管,可採用靜脈麻醉法。若頸部有大血腫,喉氣管被擠壓偏向一側,不易插入氣管插管,應在麻醉插管前,作氣管切開術。
15.3.3 (3)手術方法
15.3.3.1 ①插入鼻胃管
皮膚消毒前,先插入鼻胃管,以便抽吸胃內容物,防止胃擴張,同時可探查食管有無損傷。
15.3.3.2 ②切開探查
消毒皮膚後,自胸骨切跡起,沿胸鎖乳突肌前緣,到乳突尖處爲止,切開皮下組織和頸闊肌,並切開胸鎖乳突肌前緣筋膜,將胸鎖乳突肌向外側牽開,暴露頸動脈鞘內的頸動脈、靜脈和迷走神經。將胸骨舌骨肌和胸骨甲狀肌向中線牽拉。必要時,可切斷以上兩肌,亦可切斷肩胛舌骨肌,使手術野暴露更好。如需探查雙側頸部,可以作領式橫行切口,與甲狀腺切除術的切口相似,但其位置較高較長。
鎖骨上及鎖骨後血管損傷時,若無胸腔內損傷的證據,不必作緊急處理。暴露鎖骨下動脈損傷,可切除鎖骨內半,作初期動脈損傷修復。
如右側鎖骨下動脈損傷靠近起源處,則須從第3或第4肋間進入胸腔,暴露其近心端加以處理。右鎖骨下動脈、無名動脈及左頸總動脈損傷,則宜作胸骨正中劈開切口,以控制出血,進行修復(圖8)。
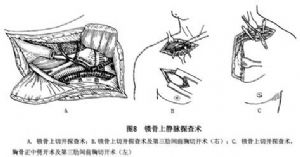
如頸部傷口嚴重出血,在緊急情況下,可用手指插入傷口內,壓迫血管暫時止血。然後從下向上劈開胸骨,在血管遠近兩端,用滌綸帶或臍帶線圍繞迅速止血。當患者休克逐漸恢復後,可延長切口至頸部,然後處理血管及其他損傷。
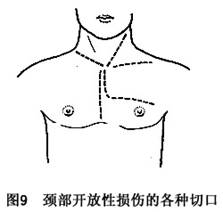
如出血漏入胸膜腔,則應作胸側切口,以手指壓住出血處,即用滌綸帶或臍帶線,控制出血的動脈遠近兩端。如系左側開胸,暫時阻斷胸主動脈,有助於急救。然後可在胸鎖乳突肌前緣或鎖骨上,另作一切口,以處理頸部創傷。如創傷累及縱隔,上述兩切口不能暴露,可再劈開胸骨全長,以利操作(圖9)。
頸內靜脈破口應立即壓住或結紮,以免吸入空氣,造成循環系統內空氣栓塞。頸內靜脈上端出血,宜採用乳突鑿開術,暴露乙狀竇,用碘仿紗布條或凡士林紗布條填塞,壓住乙狀竇,可以止血。
在頸內重要結構修復妥善以後,仔細沖洗傷口,再進行詳細檢查。要查明手術傷口內有無異物存在。最後將胸鎖乳突肌前緣筋膜縫合,然後再縫合切斷的肌肉。將胸鎖乳突肌的胸骨頭肌腱與鎖骨頭肌腱合併在一起,縫合固定於胸骨上緣的骨膜上,然後縫合皮下組織和皮膚,關閉傷口。傷口兩頭各置入橡皮膜條或捲菸式引流物。已開胸的還應縫合胸壁切口,並作胸腔閉式引流。
15.4 手術後處理
15.4.1 (1)術後觀察
術後應嚴密觀察頸部傷口內腔和全身情況,注意其傷口有無紅腫、壓痛等感染現象,有無積液或血腫體徵。
15.4.2 (2)傷口處理
傷口無感染或積液情況,可術後24h取除引流條;如有感染,需每12~24小時換引流條1次,直到感染消退爲止。如有明顯化膿和積液或積血現象,應及時拆除全部或部分縫線,用止血鉗開放傷口,置入引流條,以後每日換藥數次。如系嚴重感染的未縫合傷口,應敞開傷口,每天1次或多次用抗生素液紗條換藥。膿液較多者,可用無刺激性的生理鹽水、硼酸液或稀淡的抗生素溶液沖洗,然後用抗生素液紗條放在傷口內,再予以包紮。待感染被控制,傷口長出健康肉芽時,可作第2次縫合或植皮。
15.4.3 (3)抗生素應用
除傷口的清潔、換藥處理外,術後應給予有效抗生素,直到炎症得到控制時爲止。
15.4.4 (4)加強營養
頸部開放性損傷患者多用鼻胃管或輸液維持其營養。鼻胃管留置時間,一側1~2周,到期後換新管,從另一鼻孔插入。使用鼻胃管並不排斥輸液,可補充輸入高滲葡萄糖、脂肪乳劑注射劑注射液、血漿、全血或其他營養液等,同時可注入治療藥物。鼻胃管供食超過l~2月者,如病情需要可作胃造口或空腸造口術,插入橡皮管,注入飲食,以達到長期維持營養的目的。
15.4.5 (5)氣管套管的拔除
16 預後
頸部開放性損傷的死亡率爲2%~10%。其致死原因有:
16.1 大量失血
特別是大血管破裂大量出血可立即死亡。其他如總失血量很大、深度不可逆轉的休克;出血性休克後致急性腎功能衰竭;大血管管壁糜爛引起大出血、動脈瘤或動靜脈瘻突然破裂、持續性胸腔出血未能及時止住;心包積血引起的心臟壓塞等。還有少見的頸根部大血管破口與氣管破口通連,當時被血凝塊堵住,未及時查出,術後血凝塊脫落,突然大出血而窒息死亡。
16.2 感染
頸部損傷後併發肺炎、縱隔炎、縱隔膿腫、食管氣管瘻所致的吸入性肺炎、肺膿腫、膿胸、肺水腫等。
16.3 氣道阻塞
常因呼吸道損傷,血塊堵塞呼吸道所致。亦可因頸部大血腫或大動脈瘤壓住呼吸道引起窒息。張力性氣胸亦可致死。
16.4 腦組織和腦功能異常
頸部大血管損傷後,大腦血管內血栓形成,頸內動脈或頸部大血管損傷後結紮所致嚴重腦缺血;頸部大靜脈破口後,空氣吸入循環系統,形成空氣栓塞;大出血後腦水腫,外傷後腦膜炎等,均可引起死亡。
16.5 頸椎脊髓損傷
16.6 合併其他部位重要器官的損傷可致死
16.7 其他原因
上述致死性併發症的突然出現,如未能採取有效措施,患者可立即死亡。因此及早注意到這些致死性併發症的可能性,及時採取有效措施,往往可以挽救患者生命。
病死率的高低與止血關係極大,如能及時止血,常可以挽救患者生命。同時也與及時預防和治療休克有密切關係。有人報道入院時收縮壓低於12.0 kPa(90mmHg)者,病死率約20%;高於12.0 kPa者,病死率約5%。休克愈深,持續時間愈長,病死率亦愈高。又據統計,輸入全血l000ml以上者,病死率爲5%;而輸血少於1000ml者,病死率爲18%。足見休克的預防和治療是很重要的。
迅速準確地查明損傷情況和及時恰當地施行頸部切開探查術,亦是很重要的。有報道,傷員到達醫院後6h內施行頸部切開探查術者,病死率約10%;而6h以後施行頸部切開探查術者,病死率約30%。足見儘早施行頸部切開探查術可以減少病死率,而延遲探查手術,往往會增加病死率。