2 基本信息
《兒童及青少年鼻咽癌診療規範(2021年版)》由國家衛生健康委辦公廳於2021年4月29日《國家衛生健康委辦公廳關於印發兒童血液病、惡性腫瘤相關12個病種診療規範(2021年版)的通知》(國衛辦醫函〔2021〕249號)印發,通知要求各省、自治區、直轄市及新疆生產建設兵團衛生健康委結合臨牀診療實際參照執行。
3 發佈通知
國家衛生健康委辦公廳關於印發兒童血液病、惡性腫瘤相關12個病種診療規範(2021年版)的通知
國衛辦醫函〔2021〕249號
各省、自治區、直轄市及新疆生產建設兵團衛生健康委:
爲進一步提高兒童血液病、惡性腫瘤診療規範化水平,保障醫療質量與安全,按照《關於進一步擴大兒童血液病惡性腫瘤救治管理病種範圍的通知》(國衛辦醫函〔2021〕107號)要求,我委組織國家兒童醫學中心(北京兒童醫院)開展了兒童血液病、惡性腫瘤相關12個病種的診療規範制修訂工作,形成了相關病種診療規範(2021年版)。現印發給你們(可在國家衛生健康委網站醫政醫管欄目下載),請結合臨牀診療實際參照執行。
附件:
5-1.兒童中樞神經系統生殖細胞腫瘤診療規範(2021年版)
國家衛生健康委辦公廳
2021年4月29日
4 全文
4.1 一、概述
鼻咽癌(nasopharyngeal carcinoma, NPC)是發生於鼻咽部黏膜的上皮細胞惡性腫瘤。兒童及青少年鼻咽癌較爲罕見,佔所有兒童青少年惡性腫瘤的 1%~3%,好發年齡 11~20 歲,中位年齡 13~16 歲,男孩較女孩多見。NPC 在我國南方特別是廣東省的發病率較高。非角化型鼻咽癌常與Epstein-Barr 病毒(EBV)感染有關,病理類型以非角化型未分化癌爲主。兒童鼻咽癌就診時往往已爲晚期,IV 期者>40%,但遠處轉移者<10%,其治療效果優於成人鼻咽癌。兒童鼻咽癌最常見的症狀爲區域淋巴結轉移引起的頸部腫塊,其他症狀包括涕中帶血、鼻出血、鼻塞及聽力下降等。NPC 的治療以放射治療爲主,晚期患兒採取以放化療爲主的綜合治療,治療策略應由多學科聯合制定。由於兒童處於生長發育期,應在最大限度地提高治療效果的同時減少長期併發症和不良反應,重視系統治療和長期隨訪。
4.2 二、適用範圍
經病理檢查明確診斷 NPC,年齡<18 歲的所有患兒,無嚴重臟器功能不全,符合兒童腫瘤診治的倫理要求並簽署知情同意書。
4.3 三、診斷
4.3.1 (一)臨牀表現
鼻咽癌的好發部位爲咽隱窩,由於咽隱窩位置隱匿,患兒可能長時間無明顯臨牀症狀,早期不易發現,大多數患兒就診時已爲局部晚期。最常見的症狀是因區域淋巴結轉移引起的頸部腫塊,腫塊多位於頸深部上羣,呈進行性增大,質地較硬,觸之無壓痛,早期可活動,晚期與皮膚或深層組織粘連而固定。與原發腫瘤發生發展相關的症狀包括涕血及鼻出血、鼻塞、耳鳴與聽力下降等。晚期症狀包括頭痛、面部麻木、複視、眼球固定、失明等顱神經損害症狀。吞嚥困難、張口困難以及味覺減退等症狀在兒童患者中較爲罕見。鼻咽癌可轉移至全身各個部位,常見的轉移部位爲骨、肺、肝及遠處淋巴結,且常爲多個器官同時發生。鼻咽癌還可發生多種副腫瘤綜合徵,包括中性粒細胞增多症、不明原因發熱、肥大性骨關節病和皮肌炎等。
4.3.2 (二)病理分型
WHO 將 NPC 分爲以下三種病理亞型。
4.3.2.1 1.角化型鱗狀細胞癌:
僅佔鼻咽癌極少數。癌細胞鱗狀分化顯著,可見細胞間橋及角化,很少有腺樣或棘細胞溶解型變化。此類對放射治療不敏感,預後較差。
4.3.2.2 2.非角化型癌:
爲鼻咽癌中常見的病理類型,包括分化癌和未分化癌。分化癌在光鏡下無明確的鱗狀細胞分化特徵,未見角化和清楚的細胞間橋,但癌細胞境界清楚。未分化癌細胞呈卵圓形,胞界不清楚,呈合體狀,癌細胞核內異染色質稀少,核仁較明顯,核呈空泡狀。地方流行性鼻咽癌常爲非角化型癌。非角化型癌與基因遺傳易感性、EBV 感染及環境因素相關,比角化型鱗狀細胞癌對放射更敏感。
4.3.2.3 3.基底樣鱗狀細胞癌:
該類型少見,但此類病例因侵襲性臨牀病程和較差的生存率而引起關注。少數被覆鼻咽鱗狀化生上皮的基底細胞向下增生癌變,癌巢周邊細胞呈明顯的基底細胞樣柵狀排列,而角化和細胞間橋的數量不多。
4.3.3 (三)輔助檢查
4.3.3.1 1.鼻咽部檢查
4.3.3.1.1 (1)前鼻鏡檢查:
原發於鼻咽頂前壁的腫瘤易通過後鼻孔累及鼻腔及鼻竇,充分收縮鼻腔後可通過前鼻鏡檢查窺及鼻腔後部腫瘤,兩側後鼻孔應對比檢查。腫瘤原發於鼻咽側壁或其他部位且瘤體較小時,受視野侷限的影響,不易通過此法窺清腫瘤。
4.3.3.1.2 (2)間接鼻咽鏡檢查:
此法可用於檢查鼻咽部及後鼻孔,檢查時應注意鼻咽部黏膜有無充血、出血、隆起、潰瘍、結節狀或肉芽腫樣新生物等,特別應注意雙側咽隱窩及鼻咽頂壁的檢查。兒童對此項檢查配合度較差,咽反射敏感者,可先行咽部表面麻醉,待咽反射消失後再行檢查。
4.3.3.1.3 (3)纖維鼻咽鏡或鼻內鏡檢查:
分爲軟性纖維鼻咽鏡或硬性內鏡檢查,能進入鼻腔全面仔細地觀察鼻咽部病變,並可行照相、錄像及活檢。此法是檢查鼻咽部最爲有效的方法。
4.3.3.2 2.影像學檢查
兒童及青少年鼻咽癌與成人鼻咽癌表現基本一致,原發竈以鼻咽側壁及頂後壁多見。由於鼻咽位置深在,對於局部病竈範圍的評價主要依賴於斷層影像學,因而 CT 和 MRI 在鼻咽癌的診治過程中起着極其重要的作用。CT 在顯示骨質破壞方面較爲直觀,MRI 在顯示早期骨髓侵犯方面要優於 CT。
4.3.3.2.1 (1)CT 掃描檢查:
CT 掃描不僅能顯示鼻咽部表層結構的改變,還能顯示鼻咽癌向周圍結構及咽旁間隙浸潤的情況,並可提示有無顱底骨質破壞及顱內侵犯。淋巴結轉移在 CT上表現爲大小不等的圓形或橢圓形軟組織密度影,中央常有低密度壞死區,增強掃描可見腫大淋巴結不均勻強化或環形周邊強化。胸部 CT 及腹部 CT 平掃可用來判定有無肺部及肝臟的遠處轉移。
4.3.3.2.2 (2)磁共振成像(MRI)掃描:
MRI 對軟組織的分辨率高,爲定位、定性及分期診斷的最佳影像學方法。鼻咽癌病竈 MRI 檢查一般呈長 T1、長 T2 信號,即 T1WI 低信號、T2WI高信號,脂肪抑制 T2WI 顯示更爲清晰,增強 T1WI 提示較明顯強化。頸部轉移淋巴結爲 T1WI 中等信號、T2WI 稍高信號,增強後淋巴結呈環形強化。對放療後復發的鼻咽癌,MRI 可鑑別放療後的組織纖維化和復發的腫瘤,復發腫瘤呈不規則塊狀,可同時伴有臨近骨和(或)軟組織結構的侵犯。通常要求行鼻咽及頸部增強核磁對病竈進行評估。頭顱 MRI 可明確是否存在顱內轉移。
4.3.3.2.3 (3)PET/CT 檢查:
局部晚期鼻咽癌患兒,其他影像學檢查(B 超、CT、MRI 等)提示遠處轉移患兒,或 EBV DNA載量≥4 000 copies/mL 患兒,可行 PET/CT 檢查,以瞭解淋巴結、骨骼、骨髓等遠處轉移情況。
4.3.3.2.4 (4)B 超檢查:
頜面部 B 超檢查可瞭解轉移淋巴結大小以及周圍組織侵犯情況;頸部、腹部等部位 B 超可用來評估有無轉移竈及監測治療效果。
4.3.3.2.5 (5)心臟彩超及心電圖:
4.3.3.3 3.EB 病毒檢測
幾乎所有非角化型鼻咽癌患者均存在EBV感染。因此EBV相關標誌物是鼻咽癌標誌物的主要組成,也是目前臨牀應用最爲廣泛、成熟的診斷和預後判斷標誌物。EBV 相關標誌物可以分爲血清抗體類標誌物和血漿核酸類標誌物。治療前血漿 EBV DNA 水平爲鼻咽癌診斷和分期評估的常規檢查項目,因其具有明確的預後判斷意義。
4.3.3.4 4.病理學檢查
4.3.3.4.1 (1)活檢:
可採用經鼻腔徑路或經口腔徑路,若活檢結果爲陰性,對可疑患兒可多次活檢,密切隨診。
4.3.3.4.2 (2)細針穿刺抽吸活檢(FNA):
儘管 FNA 檢查具有安全、簡便、結果快速、可靠等優點,但對原發病竈病理類型不容易確定。臨牀上一般不建議行該項檢查。FNA 對鼻咽癌遠處轉移竈的診斷十分有價值,如有肺部轉移,此法可以對臨牀分期進行評估。
4.3.3.4.3 (3)頸部淋巴結活檢:
對於頸側淋巴結腫大且質地硬的患兒,若鼻咽部無可疑病變,可行淋巴結活檢。但切除活檢不要輕易實行,應先選用無創或微創的檢查方法,如PET-CT 和細針穿刺細胞學檢查,不能確診時,才選用切除活檢。
4.3.3.4.4 (4)分子病理學檢查:
有助於診斷和指導治療,通常建議行 EBER、EGFR、VEGF 等分子標誌物的檢查。
4.3.3.5 5.血常規、血生化及凝血功能檢查
4.3.3.5.1 (1)血常規:
4.3.3.5.2 (2)血生化:
肝腎功能、乳酸脫氫酶(LDH)、電解質是必查項目。腫瘤負荷大的患兒可出現 LDH 升高。
4.3.3.5.3 (3)凝血功能:
瞭解患兒有無凝血功能異常,高腫瘤負荷、巨大瘤竈合併腫瘤破裂出血者可出現 FIB 下降及 D二聚體升高等。
4.3.3.6 6.其他檢查
4.3.3.6.1 (1)聽力檢查:
評估腫瘤本身對聽力的影響,同時用於評估鉑類藥物的耳毒性。此外還應行中耳及咽鼓管功能檢測。
4.3.3.6.2 (2)眼科檢查:
視力檢查、眼球運動檢查、眼底檢查等以評估腫瘤是否侵犯眼眶及顱底。
4.3.3.6.3 (3)甲狀腺超聲及甲狀腺功能:
定期行甲狀腺超聲及甲狀腺功能檢測以評估放療所致甲狀腺組織及功能異常。
4.3.3.6.4 (4)垂體相關激素檢查:
放療前後監測垂體激素水平的變化,以評估放療所致垂體功能受損情況。
4.3.4 (四)鑑別診斷
4.3.5 1.腺樣體增生:
兒童期腺樣體增生比較常見,一般在 10歲以後腺樣體漸趨萎縮。嚴重者影響呼吸、阻塞咽鼓管而致聽力下降。需與鼻咽癌相鑑別。
4.3.6 2.鼻咽纖維血管瘤:
鼻咽癌需注意與鼻咽纖維血管瘤相鑑別。此病好發於青少年男性,表現爲反覆大量鼻出血。CT及 MRI 檢查提示病變血管豐富,造影后明顯強化。
4.3.7 3.鼻咽淋巴瘤:
此病局部表現爲黏膜下隆起或結節狀腫塊,表面尚光滑,亦可表現爲黏膜壞死及肉芽組織形成,肉眼有時難以診斷,需病理檢查明確診斷。
4.3.8 4.其他惡性腫瘤:
如橫紋肌肉瘤、平滑肌肉瘤、血管肉瘤、纖維肉瘤、來自其他部位的頸部淋巴結轉移癌、顱咽管瘤以及鼻咽或顱底脊索瘤等。
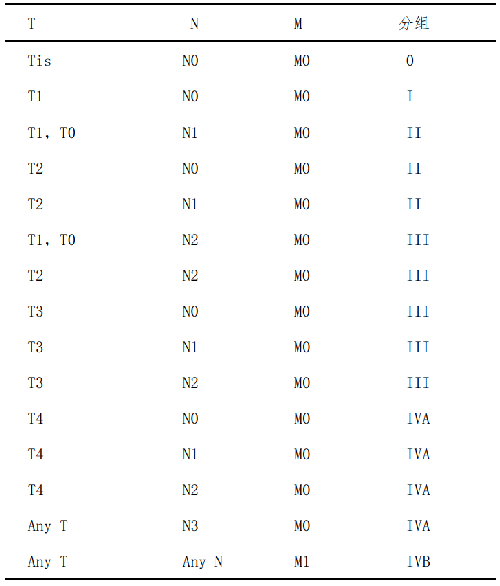
4.4 四、臨牀分期及危險度分組
根據國際抗癌聯盟(Union for International Cancer Control,UICC)和美國癌症聯合委員會(American Joint Committee on Cancer,AJCC)鼻咽癌 TNM 分期(第 8 版,2017 年),確定分期及分組(表 1,2)。
4.5 五、治療
4.5.1 治療原則:
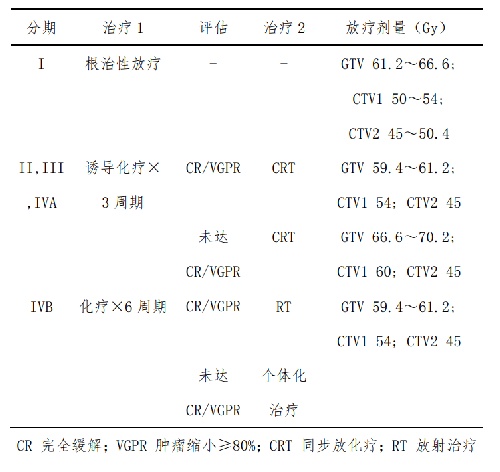
鼻咽癌的診治需要多學科團隊(MDT)協作,特別是對於局部晚期的鼻咽癌患兒,MDT 原則應該貫穿治療全程。對於放療敏感的病理類型,放療是早期鼻咽癌的一線治療方法。鼻咽部的解剖位置複雜,手術切除目前僅爲放療後局竈殘留或者早期復發腫瘤的挽救治療。參考美國國家綜合癌症網絡 NCCN 臨牀實踐指南(2020 年)及中國臨牀腫瘤學會 CSCO 鼻咽癌診療指南(2020 年):I 期鼻咽癌,可採用鼻咽根治性放療和頸部預防性放療;II 期鼻咽癌,建議同步放化療,而非單純放療;對於局部晚期 III-IVA 期患者,可採用誘導化療加同步放化療的綜合治療模式,以降低遠處轉移率,並提高局部控制率和總生存率;有遠處轉移的 IVB 期患者,行支持治療的同時予全身姑息性化療和姑息性放療。
4.5.2 (一)放射治療
4.5.2.1 1.放療指徵:
放療是鼻咽癌的主要治療手段,各期(AJCC 8thI-IV 期)鼻咽癌均需要接受放射治療。
4.5.2.2 2.放療時機:
T1N0的 I 期鼻咽癌患兒可在診斷後直接行根治性放療獲得治癒,10 年生存率可達 98%。對於 II-IVA期的患兒,出於減少放療劑量的目的,推薦在放療開始前先進行誘導化療,之後進行療效評估,再進行同步放化療(照射劑量依據化療反應可適當減量)。IVB 期患者則先行化療,如化療後腫瘤可達完全緩解(CR)/部分緩解(PR)再考慮行原發竈放療及殘存轉移部位放療。對於廣泛轉移的鼻咽癌患兒,放療也能取得良好的姑息減症效果。
4.5.2.3 3.體位固定及模擬體位:
患兒一般採用仰臥位,合適角度的頭枕,採用低溫熱塑膜覆蓋頭部至肩膀,難以配合的兒童可適當鎮靜,CT 模擬定位掃描範圍包括整個頭顱、全頸至上胸部(達隆突),掃描層厚 3mm,推薦增強掃描,有條件的中心建議核磁模擬機定位,利用 MRI 定位數據協助進行靶區勾畫。
4.5.2.4 4.靶區範圍及重要危及器官
(1)腫瘤靶區(gross tumor volume,GTV):以影像學檢查、內鏡檢查、臨牀查體所顯示的腫瘤範圍爲主,根據具體情況可分爲 GTVnx(鼻咽原發腫瘤)、GTVnd(頸部轉移淋巴結)、GTVrpn(咽後淋巴結)。誘導化療後如腫瘤縮小,則參考化療前腫瘤侵犯的範圍以及化療後腫瘤體積和位置的改變進行靶區勾畫,保持化療前後腫瘤與受侵結構的相關關係不變爲原則。勾畫時推薦結合 MRI 影像技術,有條件者可以結合 PET 影像。
(2)臨牀靶區(clinical target volume,CTV):包括高危臨牀靶區(CTV1)、低危臨牀靶區(CTV2)或稱爲預防照射區。高危臨牀靶區(CTV1)具體範圍應根據患者實際病情個體化確定,通常首先需包含原發腫瘤區域、周圍高危區域、陽性淋巴結區域,其次還需包含面頸鼻咽區域的一些重要結構,包括:顱底、蝶竇、後組篩竇;圓孔、翼管、卵圓孔、破裂孔等顱底通路;全鼻咽壁、咽後間隙、咽側間隙(包括莖突前、後間隙)、鼻腔及上頜竇後 1/3 的結構、翼齶窩,及後上頸深、頸後淋巴結等。
如爲 N0 病變,CTV1 可包含咽後、Ⅱ-Ⅲ、Ⅴa 區等中上頸淋巴結引流區,Ⅳ區和Ⅴb 區至鎖骨等中下頸淋巴結引流區可不做預防;如 N+病變,CTV1 在同側應比所侵犯區域低至少一區,例如一側Ⅱ區陽性,則 CTV1 需包括病變側的Ⅲ區;當腫瘤累及頜下腺、口腔、鼻腔前半部時(等以 Ib 區爲首站淋巴結引流區的解剖結構),Ⅱ區淋巴結有包膜受侵或最大徑超過 2cm 時,CTV1 需要包括同側的Ⅰb 區。
(3)計劃靶區(planned tumor volume,PTV):各中心應根據自身放療選用的固定方式及擺位誤差數據確定 PTV外放距離,通常可將 CTV、GTV 外放 3~5 mm 形成對應的 PTV,並在重要器官(如腦幹、晶體、視交叉等)處進行適當修正。
(4)危及器官(Organ at risks,OARs):鼻咽癌放療的危及器官包括腦、顳葉(需單獨勾畫)、腦幹、垂體、脊髓、腮腺、晶體、視神經、視交叉、外耳、中耳、內耳、口腔、喉、甲狀腺等,製作放療計劃時需要注意勾畫並給予適當的劑量限值。
4.5.2.5 5.照射劑量
對於 CTV,推薦進行單次劑量 1.8 Gy(1.6~2.2 Gy)左右的常規分隔模式。基於成人的隨機對照研究發現,鼻咽癌序貫補量或同步調強放療都可以取得良好的療效,並且不增加患者的不良事件發生率。但考慮到治療相關風險,多數醫生不建議 CTV 單次劑量超過 2 Gy。對於 GTV,可在保證危及器官限值的前提下適當提高單次劑量,單次劑量的大小可根據患兒年齡等因素適當調整。
照射總劑量方面,依據臨牀分期以及對誘導化療的反應,選擇不同的照射劑量以及治療策略(推薦劑量見表 3)。目的是在保證療效的前提下,將劑量控制在儘可能較低的水平以減少急慢性毒性。雖然兒童鼻咽癌的放療劑量較成人已有大幅度的下降,但瘤區仍需要保持至少 60 Gy 以上的劑量,明顯殘留的腫瘤需要 66~70 Gy,部分患者甚至需要更高的劑量才能達到較好的控制。
4.5.2.6 6.放療技術。
成人研究已證實調強放療(IMRT)相比三維適型(3D-RT)放療可提高鼻咽癌患者的局部控制率和生存率,改善生活質量,且毒性更小。雖然尚缺乏充分的兒童數據,我們仍推薦對所有有條件的患者進行調強放療。質子治療方面的研究目前尚在開展當中,現有的證據不足以展示其足夠的優勢,有待未來進一步的隨訪、觀察。圖像引導放射治療能明顯降低擺位誤差,推薦有條件的中心應用圖像引導技術。
4.5.3 (二)系統化療
兒童鼻咽癌對化療相對敏感。對於癌症晚期患兒,單獨的放療已經不能滿足控制病情的需要,故推薦放化療聯合治療的綜合治療模式以提高局部晚期鼻咽癌患兒的生存率。化療方案可分爲誘導化療、同期化療和輔助化療。對於晚期非IVB 期患兒,化療建議共 4~6 個療程。
4.5.3.1 1.誘導化療:
誘導化療是指在放射治療前的化學治療。放療前患兒一般情況較好,腫瘤局部血管尚未形成纖維化,化療藥物容易在腫瘤組織中達到需要濃度,且對於巨大瘤竈及淋巴結轉移者,誘導化療可以改善周圍組織壓迫等臨牀症狀,有助於消滅亞臨牀轉移病竈,還可以減少局部腫瘤照射劑量,增加放療敏感性;同時可以降低遠處轉移的概率。對於局部晚期青少年鼻咽癌患兒,推薦誘導化療聯合同步放化療。可選擇的化療方案包括 TPF 方案(紫杉醇類+順鉑+5-氟尿嘧啶)、TP 方案(紫杉醇類+鉑類)、PF 方案(5-氟尿嘧啶+鉑類)和 GP 方案(吉西他濱+鉑類)。每 21 天爲 1 週期。3週期後對治療效果進行評估。II、III、IVA 期患兒根據 3 週期後療效評估結果,再進行同步放化療(照射劑量依據化療反應可適當減量)。對於 IVB 期患兒,誘導化療時間及療程需延長,可 6 週期後視化療效果開始放療。
4.5.3.2 2.同期化療:
放療聯合以鉑類藥物爲基礎的同期化療可以通過放療增敏及細胞毒性藥物的全身效應達到減少腫瘤的復發、提高局部控制率、減少遠處轉移的目的。放療期間,同步順鉑化療建議每 3 週一次。對於腎功能不良、神經系統病變嚴重、一般狀況差不能耐受者,可用卡鉑、奈達鉑、奧沙利鉑、洛鉑代替順鉑,同時進行額外補液等對症治療以保護腎臟功能。
4.5.3.3 3.輔助化療:
同期放化療+輔助化療是局部晚期鼻咽癌可選擇的治療方式之一。可選擇的化療方案包括 PF 方案、TP 方案、GP 方案等。多藥聯用效果優於單用藥物。輔助化療應在放療結束後 4 周開始。局部晚期鼻咽癌病人,放療結束後輔助化療的療程建議根據療效評估結果而定。
4.5.4 (三)手術治療
手術切除治療不是 NPC 的一線治療方案。主要適用於放射治療後復發或無效的患者。
4.5.4.1 1.活檢手術:
由於鼻咽部的解剖位置複雜,兒童鼻咽癌確診時多爲局部晚期,腫瘤侵犯重要神經血管結構,因此外科手術不是一線治療方法。首次手術一般僅限於對原發部位腫瘤的活檢。活檢可在鼻內鏡下進行。
4.5.4.2 2.鼻咽局部挽救性手術:
根治性放療後鼻咽局部殘餘或復發病竈,考慮再放療、手術或聯合化療等綜合治療。對於局部復發的 T1、T2 無遠處轉移的患者,可選擇鼻咽癌切除術,首選經鼻內鏡下手術,目標是在獲得充足切緣的同時,保護頸內動脈和顱神經。根據病變部位和範圍選擇不同術式,採取儘可能損傷小的術式,最大限度地切除腫瘤,可選擇內鏡手術或開放手術。鼻咽部手術徑路衆多,如:經顳側入路、經齶-上頜-頸部入路、經前側面入路等。術前影像學資料的評估、患兒全身耐受手術的情況以及患兒和監護人的治療意願對於手術的選擇均十分重要。
4.5.4.3 3.頸部手術:
應避免頸部病竈部分活檢及淋巴結活檢術,因其會對後續治療產生負面影響。在初次根治性放療後,頸部淋巴結殘餘病竈或孤立性復發病竈,可行根治性頸清掃術、改良根治性頸清掃術或擇區性頸清掃術。術前需嚴格評估是否有頸動脈受累以及大腦基底動脈環發育即雙側代償情況。
4.5.4.4 4.手術後再次放化療:
應視具體情況即患兒全身狀態和手術切緣情況等,由放療科及腫瘤科等參與的 MDT 團隊共同評估決定手術後是否再次放化療。
4.5.5 (四)免疫及靶向治療
免疫治療有望改善晚期患者的預後。鼻咽癌相關的 EB 病毒免疫治療是除常規放化療、手術治療之外的治療手段之一。β-干擾素在 EB 病毒陽性的鼻咽癌患者中有抗腫瘤細胞增殖及直接殺傷腫瘤細胞的作用。另外,表皮生長因子受體(epidermal growth factor,EGFR)爲靶點的單抗藥物,如西妥昔單抗或尼妥珠單抗,能夠競爭性地結合 EGFR,阻斷EGFR 與其介導的下游信號傳導通路,從而抑制腫瘤細胞的增殖和分化,促進細胞凋亡,抑制腫瘤血管生成。PD-1 單抗作爲挽救治療的方案,目前也在臨牀試驗中。
4.6 六、治療相關毒副反應監測及輔助治療
4.6.1 (一)放療的遠期毒副反應及隨訪
鼻咽癌放療後常見的急性期毒副反應主要有黏膜炎(化療會使其加重),還包括神經系統異常、嘔吐、中性粒細胞減少、腎臟毒性、耳毒性和其他血液系統異常。遠期可能損傷顳葉導致認知功能受損。垂體處於高劑量區,對於兒童垂體受損可造成生長發育障礙、青春期延遲及臟器功能不良。所以放療過程中,除了調整照射劑量外、應儘可能避開垂體,在隨訪過程中觀察患兒有無復發或轉移外,還應注意垂體功能,一旦發現患兒有垂體功能低下時,應在內分泌醫生指導下,進行正常的激素替代治療。頸部照射可能引起甲狀腺功能減退,故需長期監測甲狀腺功能。放療對機體器官的損傷,可能造成生長發育障礙及遠期的臟器功能不良。因此,治療腫瘤的同時,需關注兒童腫瘤的生存質量,警惕第二腫瘤的發生。腫瘤患者治療結束,仍需長期隨訪。
4.6.2 (二)藥物近期毒副反應及輔助治療
4.6.2.1 1.順鉑:
累積性及劑量相關性腎功能不良是順鉑的主要限制性毒性,應用鉑類藥物前計算腎小球濾過率(GFR),若明顯降低,鉑類藥物需要適當減量。鉑類藥物還可以引起聽力損傷,故每次用藥前應常規檢測聽力。若出現聽力下降,需首先除外感染、耵聹栓塞等原因,及時對症治療。若確認無其他原因所致聽力受損,鉑類藥物應適當減量,甚至暫時停用,待聽力恢復,再考慮使用。
4.6.2.2 2.多西他賽:
爲紫杉烷類抗癌藥。最主要也是最嚴重的不良反應是過敏,可表現爲潮紅、皮疹、胸部緊縮感、背痛、呼吸困難、藥物熱和寒戰,大多發生於開始輸液後的幾分鐘。皮膚反應也較爲常見,表現爲侷限於手、足、雙臂、面部或胸部的皮疹,可伴瘙癢,少數情況可發生脫皮。神經系統症狀可表現爲感覺遲鈍、燒灼感等。另外,還包括水鈉瀦留,停藥後可消失。與順鉑聯用可能出現心肌缺血、嗅覺改變、昏睡、頭暈、胃腸道痙攣、胃腸道出血、水腫等。爲避免上述過敏反應發生,應預防性應用皮質類固醇。其他的副作用還包括骨髓抑制、胃腸道反應、肝功能損害、低血壓、乏力、肌痛、色素沉着、靜脈炎等。
4.6.2.3 3.氟尿嘧啶:
最常見的副作用包括胃腸道反應、骨髓抑制,但多不嚴重,長期應用可導致神經系統毒性。
4.6.2.4 4.吉西他濱:
最常見的副作用包括發熱、頭痛、寒戰、肌痛、乏力、骨髓抑制、肝功能損害、噁心、嘔吐、輕度蛋白尿、血尿、皮疹及脫髮等。
4.7 七、療效評估標準和隨訪
4.7.1 (一)治療中評估
診斷初、治療期間及停治療前應進行全面的全身檢查,包括原發瘤竈增強 CT 或 MRI 及內鏡檢查。化療每間隔 3 療程需評估原發瘤竈及轉移瘤竈大小:複查鼻咽內鏡、增強 CT或 MRI、頸部 B 超等。定期行外周血 EB 病毒 DNA 及抗體載量檢測。治療結束後對原發及轉移瘤竈進行評估,包括原發瘤竈增強 CT 或 MRI、頸部 B 超、胸部 CT、頭顱 MRI 等。
4.7.2 (二)治療結束後隨訪時間點
治療結束 2 年內,每 3 個月複查一次;治療結束 2~5 年,每 6 個月複查一次;治療結束 5 年後,每年複查一次。隨訪內容包括病史、體格檢查、血 EB 病毒檢測、纖維鼻咽鏡或鼻內鏡、原發部位的 CT/MRI、轉移部位的 B 超、臟器功能(特別是腎功能 GFR、聽力、甲狀腺超聲及甲狀腺功能)、免疫功能、口腔科檢查。其他檢查還包括心臟、眼部、關節損害和其他晚期副作用如繼發的惡性腫瘤等相關檢查。
4.8 八、轉診條件
4.8.1 (一)適用對象
1.存在以下可疑鼻咽癌的初診患兒:頸部進行性增大包塊,持續鼻塞、耳鳴、鼻衄、聽力下降、頭痛、複視等症狀而用其他原因無法解釋,伴或不伴發熱、體重減輕等。
2.病理確診的鼻咽癌。
4.8.2 (二)轉診標準
4.8.2.1 1.Ⅰ級轉診:
症狀及影像學懷疑鼻咽癌,如具有以下條件之一,則建議由縣級醫院轉至上級醫院。
(1)醫院不具備進行 B 超、磁共振、CT 等影像學檢查條件者;
(2)初步檢查高度懷疑鼻咽癌,但醫院不具備進行腫物穿刺、手術活檢條件者;
(3)醫院不具備病理診斷條件者;
4.8.2.2 2.Ⅱ級轉診:
(1)經就診醫院完成影像檢查、活檢等進一步檢查仍無法明確診斷者(如當地多加醫院病理會診不一致或當地病理科無法確定診斷);
(3)出現腫瘤或治療相關嚴重併發症,而當地醫院無相關治療經驗者。
4.8.2.3 3.如具有以下條件之一,則建議由省、市級醫院轉診至具有兒童腫瘤診療條件的當地醫院。
(1)已在省市級醫院明確診斷、分期、分組,及制定出治療方案患者,但是,因無兒童患者放療或化療或手術等條件,不能實施後續治療,可轉診至具有兒童腫瘤診療條件的當地醫院繼續完成後續治療、評估、隨訪。
(2)已在省市級醫院完成複雜腫瘤放療、切除手術,嚴重併發症得到控制,但因無兒童患者化療條件,不能實施後續治療,可轉診至具有兒童腫瘤診療條件的當地醫院繼續完成後續治療、評估、隨訪。
4.8.3 (三)不納入轉診標準
1.已明確診斷、且符合轉診標準,但已參加鼻咽癌相關臨牀研究者;
2.患兒符合轉診標準,但因腫瘤進展、復發、腫瘤和/或治療相關併發症等原因出現生命體徵不穩定,長途轉運存在生命危險者;
6 兒童及青少年鼻咽癌診療規範(2021年版)編寫審定專家組
(按姓氏筆畫排序)
組長:倪鑫
成員:馬曉莉 王生才 王煥民 文衛平 劉志凱
劉紹嚴 孫念 李曉豔 李超 何寧
張傑 張福泉 邰雋 易俊林 郎錦義
房居高 趙文 鍾琦 葛文彤 葛明華
僧東傑 潘新良