3 概述
腹膜後纖維化(retroperitoneal fibrosis,RPF)由法國泌尿外科醫生Albrran在1905年首先報道並使用了腹膜後纖維化這一概念,直到1948年Ormond報道了2例腹膜後纖維化後,有關本病的個案報道才逐漸增多並被越來越多的臨牀醫師所認識。該病的病理改變以腹膜後纖維組織增生並導致腹膜後廣泛纖維化爲特徵。臨牀表現與腹膜後組織或臟器(如輸尿管)受壓的程度關係密切。
腹膜後纖維化可發生於任何年齡,但以40~60歲者多見,約佔2/3。男性發病較多見,是女性的2~3倍。臨牀上分爲發病初期、活動期和纖維板塊收縮期3期。
約2/3的腹膜後纖維化發病原因不明,臨牀上將其稱爲特發性腹膜後纖維化(idiopathic retroperitoneal fibrosis);另1/3病例的發病原因可能與某些藥物、腫瘤、外傷或手術、出血、尿外滲、輻射、非特異性胃腸炎症(如Crohn病)、闌尾炎、憩室炎,各種感染(如結核、組織胞漿菌病、梅毒、放線菌病)等因素有關,故稱爲繼發性腹膜後纖維化。
對繼發性腹膜後纖維化,針對病因選擇治療方法有時可獲得良好療效。對於特發性腹膜後纖維化,目前尚無特異性治療手段,治療方法包括非手術治療、手術治療以及手術加非手術治療3種。
腹膜後纖維化臨牀缺乏特異性表現,早期極易誤診。診斷往往在一些模糊症狀出現後數月甚至數年才能作出。病人常因腹膜後廣泛纖維化、輸尿管與大血管受壓出現腎積水或腎功能不全時才就診,而延誤治療。當出現原因不明的中下腹痛、腰背痛,伴有腎盂、輸尿管積水或腎功能受損時,應想到本病的可能,及時行影像學檢查,以早期正確診斷。確診有賴於病理組織學檢查。已有應用CT引導細針抽吸來診斷本病獲得成功的報告,也可經腹腔鏡活檢或剖腹探查。
腹膜後纖維化是有一定自限性而進展較緩慢的疾病,但預後較好。由麥角衍生物引起者停藥後病變會逆轉。如及時診斷,解除梗阻,可長期緩解。後腹膜纖維化死亡率約9%,死因通常爲腎功能不全,常因診斷延誤發生。
除免疫因素外,某些藥物(如甲基麥角類、各種麻醉劑、止痛藥等)也是腹膜後纖維化的致病因素。因此,應針對病因進行有效的預防。
9 流行病學
特發性腹膜後纖維化非常少見,發病率約1/20萬;發病年齡8~75歲,多見於40~60歲,20歲前、70歲之後發病罕見;男女比例爲2∶1~3∶1。甲基麥角類藥物引起的繼發性腹膜後纖維化病例中,男女比例爲1∶2;而伴有惡性病變的腹膜後纖維化中,男女比例相等。腹膜後纖維化以白種人相對多見,我國患此病者極其罕見。
10 病因
約2/3的腹膜後纖維化發病原因不明,臨牀上將其稱爲特發性腹膜後纖維化(idiopathic retroperitoneal fibrosis);另1/3病例的發病原因可能與某些藥物、腫瘤、外傷或手術、出血、尿外滲、輻射、非特異性胃腸炎症(如Crohn病)、闌尾炎、憩室炎,各種感染(如結核、組織胞漿菌病、梅毒、放線菌病)等因素有關,故稱爲繼發性腹膜後纖維化。
11 發病機制
11.1 致病因素
大量臨牀研究發現以下因素可能與腹膜後纖維化有關。
(1)自身免疫缺陷:臨牀資料表明,有8%~15%的特發性腹膜後纖維化患者可同時伴有腹膜後以外的纖維化,其病史中有硬皮病、嗜伊紅細胞增多症、結節性動脈炎、系統性紅斑狼瘡、腎小球腎炎、Riedle甲狀腺炎、硬化性膽管炎、縱隔纖維化和眶後纖維假腫瘤等疾病,提示腹膜後纖維化可能是系統性硬化性疾病的一種局部表現,也表明本病可能與免疫缺陷有關。
(2)藥物副作用:自1964年Grahacn報道服用甲基麥角酸丁醇酰胺(methysergide)的病人發生腹膜後纖維化以來,類似的病例報道相繼見於文獻中。長期服用者,其腹膜後纖維化的發生率可達10%~12.4%。此外,β受體阻滯藥(心得安)、抗高血壓藥物(甲基多巴、利血平、肼苯噠嗪)、止痛藥(阿斯匹林、非那西汀)等藥物也可誘發本病,但它們與腹膜後纖維化的因果關係有待進一步研究證實。
(3)感染與炎症:早在1948年Ormond就認爲本病是一種腹膜後炎症,而Mathisen等則提出腹膜後纖維化可能與腹腔臟器和下肢病毒感染有關,綜合文獻中報道,與腹膜後纖維化相關感染和炎症有:結核、梅毒、放線菌病和各種黴菌感染等特異性感染;憩室炎、闌尾炎等非特異性感染;潰瘍性結腸炎、Crohn病、皮膚和皮下組織的血管炎等與免疫因素有關的炎症性疾病;炎性肺損傷、血栓性靜脈炎、胰腺炎等其它炎症性疾病亦可致腹膜後纖維化。
(4)惡性腫瘤:惡性腫瘤誘發的腹膜後纖維化佔所有病例的8%~10%。已有報道,能引起結締組織反應增生和纖維化的惡性腫瘤包括:乳腺癌、肺癌、甲狀腺癌、胃癌、結腸癌、泌尿生殖器癌(腎癌、膀胱癌、前列腺癌及子宮癌)、Hodgkin病和其它惡性淋巴瘤、某些肉瘤、類癌等。
(5)主動脈瘤:文獻報道中比較常見的一種腹膜後纖維化是動脈瘤周圍纖維化,纖維化可只在動脈瘤周圍,也可能向側面生長包繞輸尿管並引起梗阻。據報道,主動脈或主動脈髂動脈瘤周圍纖維化的發生率爲5%~23%。
(6)損傷:臨牀資料顯示,外傷、腹膜後血腫和放射性損傷等均可導致腹膜後纖維化。
(7)石棉:Boulard和Sauni等作者分別在1995年及1998年報道了2例和7例腹膜後纖維化病人既往有石棉密切接觸史,其X線胸片顯示有胸膜蝕斑或鈣化斑和圓形的肺膨脹不全等,屍體解剖亦發現腹膜後存在石棉小體。提示石棉可能是引起腹膜後纖維化的病因之一。
11.2 致病過程
(1)藥物致腹膜後纖維化:常見爲甲基麥角酸丁醇酰胺,其爲半合成麥角類衍生物,是5-羥色胺拮抗藥,長期服用時可競爭性抑制5-羥色胺受體,引起內源性5-羥色胺(serotonin)的升高。在類癌綜合綜合徵的病人中,5-羥色胺升高可致腹膜後、肺臟、胸膜及胃腸道等組織器官的纖維化。綜合文獻報道,下述幾點可能與其引起腹膜後纖維化有關:
①內源性5-羥色胺升高,使易感患者發生類癌綜合綜合徵樣異常纖維化反應。
③可能導致主動脈痙攣時間延長及缺血,由此引起主動脈周圍炎症及纖維化。
④麥角生物鹼可能作爲半抗原引起機體的自身免疫或超敏反應而致病。
(2)感染致腹膜後纖維化:Mathisen等認爲,某些特異性和非特異性感染可致腹膜後纖維化, 是因爲病毒感染造成淋巴管發生炎症並阻塞,淋巴液、漿細胞進入細胞間質,引起蛋白沉積和成纖維細胞釋出,繼而導致膠原化。
(3)惡性腫致瘤致腹膜後纖維化:據推測其機制可能爲,惡性腫瘤細胞小轉移竈刺激後腹膜,誘發後腹膜強烈反應,引起結締組織反應增生,形成纖維腫塊。這種小轉移竈及其誘發的腹膜後纖維化,應與腹膜後轉移淋巴結和一些原發惡性腫瘤相鑑別。
(4)動脈瘤致腹膜後纖維化:動脈瘤周圍纖維化的發生機制不明,有人認爲主動脈瘤的“漏”可能是引起動脈瘤周圍纖維化的原因,但在纖維化板塊中卻沒有發現血液沉積。約10%的主動脈瘤爲炎症性的,也稱爲炎性動脈瘤,因此有人認爲主動脈瘤周圍發生炎症浸潤可能與之有關。近年來發現,主動脈瘤周圍炎症浸潤與腹膜後纖維化所導致主動脈周圍炎(periarteritis),在組織病理學上並無差別,其區別在於主動脈有無擴張。
(5)動脈粥樣硬化區域的腹膜後纖維化:近年發現腹膜後纖維化多發生於動脈壁有嚴重動脈粥樣硬化和動脈中層減弱的主動脈區域,發病機制不明。目前,多數學者認爲本病是一種自身免疫性疾病,是機體對主動脈粥樣硬化斑塊的蠟樣質抗原高度敏感,誘發免疫反應的結果。Bullock和Zdrojewski等提出,當動脈粥樣硬化斑塊破裂,其蠟樣質(一種氧化類脂和蛋白質的非溶性聚合物)經變薄的動脈壁“漏出到”腹膜後主動脈周圍組織內,蠟樣質作爲抗原可引起自身免疫反應,周圍組織發生慢性炎症反應,繼而誘發纖維組織增生並形成纖維化板塊。Hughes等學者在研究中發現,動脈粥樣硬化的血管周圍及其壁內有大量的巨噬細胞聚集、淋巴細胞和相關抗體,在巨噬細胞內以及鄰近反應性淋巴小結內可見到蠟樣質,免疫組化也發現有大量的組織巨噬細胞免疫顯型和細胞因子。組織病理學顯示,主動脈粥樣硬化的病理改變與主動脈炎相類似,故又稱爲“慢性主動脈周圍炎”。Ramshaw在有慢性大動脈周圍炎的大動脈外膜組織標本中發現,IL-1α、IL-2、IL-2受體和IL-4的mRNA表達隨着外膜炎症程度增加,而且γ干擾素(γ-IFN)mRNA表達也增加。但是,這一理論確不能解釋沒有動脈粥樣硬化疾病存在的兒童腹膜後纖維化的發生原因。
11.3 組織病理
腹膜後纖維化病變主要以腹主動脈爲中心、多發生於腰骶部腹膜後,上緣可達腎上腺,下緣延至骨盆壁。也可以越過膈肌與縱隔纖維化連成一體,曾有報道最大的範圍從主動脈根部一直到分叉。纖維化通常始於骶骨岬附近的主動脈分叉或以下部位,從中線向一側或雙側不對稱生長,然後沿腹膜後的主動脈及分叉向周圍生長,下可到盆腔髂血管,上可至腎蒂。腹主動脈、下腔靜脈、髂總血管被其包繞,纖維化向兩側延伸,輸尿管、腎蒂、性腺血管也可被累及。受累下腔靜脈呈念珠狀,內腔狹窄伴血栓形成或脫落。纖維組織包繞並將輸尿管拉向中線,致使輸尿管摺疊、扭曲和受壓梗阻,造成腎盂積水,一側或雙側輸尿管在其全長範圍內均可受累,但最常見的是中1/3段。少數不典型病例可累及腰大肌、十二指腸、結腸、膀胱及上腹部,骶前區、腸繫膜、膽管、胰脾和肝血管也可被侵及,但較少。
纖維化形成的纖維板塊呈細密灰白色,境界不清,無包膜,厚度2~6cm不等。鏡下主要呈不同程度的炎症反應改變,早期呈慢性主動脈周圍炎表現,主動脈周圍脂肪小葉外圍多竈性脂肪細胞變性壞死,脂肪細胞崩解消失,間質內可出現遊離脂肪和膽固醇結晶,繼而有大量的淋巴細胞、漿細胞、單核細胞、嗜酸性細胞和巨噬細胞浸潤,有的病例中漿細細胞內有盧梭小體。中期炎症細胞減少,脂肪組織壞死竈周圍出現較多的成纖維細胞、膠原纖維和毛細血管增生,形成肉芽組織並逐漸吸收取代壞死組織。成纖維細胞及膠原束構成的框架中仍有淋巴細胞、漿細胞、單核細胞等浸潤,但常缺乏中性粒細胞,組織滿布小血管。後期炎性細胞、成纖維細胞和新生血管消失,肉芽腫形成和機化,並形成大量緻密纖維瘢痕,內有玻璃樣變及鈣化,炎症現象大大減少,僅見散在性血管周圍淋巴細胞浸潤。以上不同病理變化在一些病例中可同時存在(圖1)。

惡性腹膜後纖維化表現爲炎症浸潤同時有散在的惡性細胞巢,惡性細胞常常分化良好,呈低度惡性。
主動脈有嚴重的粥樣硬化病理改變,一些病例主動脈呈慢性炎性改變,主動脈壁內有慢性炎症細胞浸潤。少數病例在中等動脈可出現慢性活動性全動脈炎的改變,小血管主要表現爲小動脈炎,變化與結節性動脈炎相似。大靜脈可受累、內膜增厚,甚至導致阻塞。小靜脈亦可受累,有炎細胞浸潤,繼之發生纖維化而閉塞。主動脈周圍的淋巴管受累也可能發生閉塞,輸尿管壁的肌層被纖維性變病竈分離,雖然仍通暢,但常有水腫,黏膜下有淋巴細胞的浸潤。
12 腹膜後纖維化的臨牀表現
腹膜後纖維化可發生於任何年齡,但以40~60歲者多見,約佔2/3。男性發病較多見,是女性的2~3倍。臨牀上分爲發病初期、活動期和纖維板塊收縮期3期。
1.疼痛
初起可無症狀,以後可出現疼痛,多發生於腰部或下背部並放射至下腹部、腹股溝區、外生殖器或大腿的前內側。疼痛爲鈍脹痛,開始爲單側,隨病情發展可出現雙側痛。
2.亞急性炎症表現
如下腹痛、腎區壓痛、低熱、白細胞計數增加、紅細胞沉降率增快和疲乏不適、厭食、噁心嘔吐以及體重下降等。
3.腹部腫塊
4.壓迫症狀
75%~80%的病人出現輸尿管部分或完全梗阻的表現,如腎盂積水、尿路刺激徵、少尿或無尿、慢性腎功能衰竭和氮質血癥等。壓迫淋巴管和下腔靜脈可引起下肢水腫,但少見。偶見壓迫小腸或結腸而發生腸梗阻者。
靜脈腎盂造影是最具診斷價值的方法,可表現爲典型的三聯徵:①腎盂積水伴有上部輸尿管擴張迂曲。②輸尿管向中心移位。③輸尿管受外部壓迫的徵象。晚期雙腎可均不顯影。
14 實驗室檢查
1.血常規:可有紅細胞、血紅蛋白降低;嗜酸性粒細胞升高,紅細胞比容少於33%。
2.尿常規:1/3的患者有蛋白尿。
15 其他輔助檢查
15.1 超聲檢查
本檢查無創、無放射性、廉價便捷,可作爲腹膜後纖維化的篩選診斷方法之一。
(1)B超:可發現腹膜後纖維化斑塊,提示腎盂及輸尿管積水的程度,並可排除引起腎積水的結石等常見原因。
腹膜後纖維化腫塊典型的超聲特徵爲,從雙腎動脈水平至下腰椎或骶骨岬前緣可見邊界清晰的低迴聲腫塊,內部回聲較均勻。腹主動脈前方及兩側被片狀低迴聲包繞,腹主動脈壁內有時可見鈣化斑塊強回聲。病變前緣邊界較清,後緣與腹主動脈前壁密不可分,兩側因與後腹膜腔後壁粘連且受腸氣影響顯示欠佳。被累及輸尿管以上的腎盂和輸尿管擴張積水。早期腹膜後纖維化,因改變輕微和受腸氣或腸腔內液體的影響易漏診。
(2)彩色多普勒:可觀察腹主動脈及髂血管的血流信號及判斷血管是否存在狹窄及狹窄程度。
(3)超聲鑑別:須注意與腹主動脈瘤伴發血栓和腹膜後惡性腫瘤相鑑別。
①與腹主動脈瘤伴發血栓的鑑別:腹膜後纖維化腹主動脈內膜尚清晰平整,可有鈣化,低迴聲多位於腹主動脈前方及兩側,範圍較大,很難探及邊界。而腹主動脈瘤表現爲動脈壁梭形膨出,內膜不光整,血栓低迴聲位於管壁內且不規則,可探及動脈瘤邊界。
②與腹膜後惡性腫瘤的鑑別:腹膜後纖維化主要分佈於主動脈前方及兩側,腫塊範圍廣泛。邊界探查不清,但非融合狀或分葉狀,內部回聲較均勻,很少引起主動脈移位,無腸繫膜淋巴結轉移及腹腔種植。
15.2 X線檢查
(1)靜脈尿路造影(IVU):由於腹膜後纖維化最常見的症狀爲輸尿管受壓迫所致,故一旦懷疑本病,應選擇靜脈尿路造影。有文獻報道,90%以上的患者可顯示異常,且2/3的成人病例和l/2兒童病例雙側輸尿管受累(圖2)。故是最具診斷價值的方法。
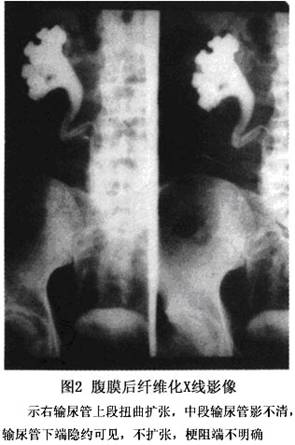
B.輸尿管向中心移位。
C.輸尿管受外部壓迫的徵象。晚期雙腎可均不顯影。
②影像鑑別:原發性輸尿管腫瘤、輸尿管旁淋巴結腫大、輸尿管術後或炎性狹窄病人靜脈尿路造影亦可能有類似的徵象,應與之鑑別。
少數情況下,纖維化範圍廣泛累及到盆腔時,膀胱因環狀受壓可產生淚珠狀外形,應與盆腔脂肪過多症、盆腔血腫、雙側盆腔淋巴結腫大以及下腔靜脈閉塞後盆腔側支血管形成相鑑別。
(2)血管造影:
①下腔靜脈造影:可顯示腰骶部的下腔靜脈段呈光滑的逐漸狹窄,少數病例下腔靜脈可完全梗阻。
②主動脈造影:受累主動脈和髂總動脈可顯示有光滑或不規則狹窄改變。
(3)淋巴管造影:淋巴管呈擴張、扭曲改變,造影劑通過主動脈旁淋巴結排空延遲,但有時淋巴管造影可能表現爲正常。
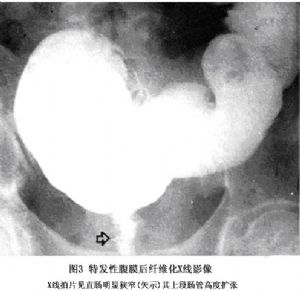
(4)消化道鋇劑造影:消化道受累時可顯示管腔光滑的外壓性逐漸狹窄。直腸、乙狀結腸受壓時,應與盆腔脂肪過多症、放射性腸炎等相鑑別(圖3)。
(5)CT掃描:CT不僅可以瞭解腹膜後纖維化的範圍,而且在尿路梗阻之前,就可發現明顯的病變,是腹膜後纖維化診斷及隨訪的主要手段之一。
①影像特點:腹膜後纖維化的CT表現多種多樣,通常表現爲單個或多個均勻密度的大小不一軟組織腫塊影,前緣清楚而後緣不清,包繞主動脈及下腔靜脈。從腎門至骶骨岬兩側包繞輸尿管並有不同程度的腎盂積水。腫塊不僅僅在主動脈前延伸,還可造成在腫塊及附近的腰大肌之間脂肪墊的閉塞。早期的腹膜後纖維化血管增生活躍,板塊血運豐富。因此,靜脈注射造影劑後,腫塊明顯強化,晚期則強化程度很弱。需指出的是,少數病例CT可無異常發現(圖4)。
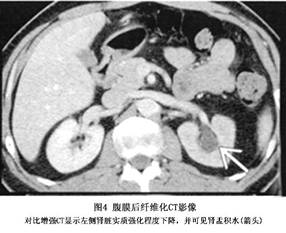
②影像鑑別:腹膜後纖維化的CT值與肌肉或實質性臟器密度相似,在CT上與新生物或腫大的淋巴結包塊不易區別。因此,應注意與以下疾病鑑別:
A.淋巴瘤、原發性肉瘤以及其它惡性轉移竈:腹膜後纖維化腫塊內有特徵性的條索狀影呈分隔樣,可有鈣化,病竈不穿破腹膜,不產生局部骨質破壞,對鄰近的主動脈、下腔靜脈多趨向於包繞固定而不是使之移位。而轉移到腹膜後的惡性腫瘤多表現爲主動脈和腔靜脈旁腫塊影,淋巴瘤、原發性肉瘤以及其它惡性淋巴結腫大常常抬高主動脈,使之遠離椎體。
B.動脈瘤:動脈瘤周圍纖維化雖同樣可強化,環繞擴張的主動脈周圍組織環與腹膜後纖維化表現相似,但被纖維包繞的主動脈呈瘤樣擴張。
15.3 磁共振成像(MRI)
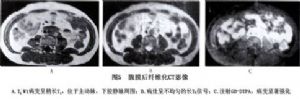
與CT相比,MRI的優點不僅能顯示腹膜後纖維化所形成腫塊的形態,而且能顯示血管狹窄程度和CT上表現爲正常的硬化區域,能通過血管內的流空現象來確定腫塊與這些大血管之間的關係。此外,其T2加權像可爲鑑別病變的良惡性提供依據。Arrive等學者認爲T2信號強度增高對診斷惡性有重要意義。在T1加權像上,良、惡性腹膜後纖維化無明顯差別,不論是良性腹膜後纖維化還是惡性腹膜後纖維化腫塊,都表現爲低-中信號強度,但良性纖維化所形成腫塊在T1及T2加權像上均表現爲均勻的低信號強度,邊緣銳利清楚。而惡性腹膜後纖維化所形成腫塊的特點是T2加權像呈密度不均勻的高信號,邊緣較模糊(圖5)。
15.4 放射性核素掃描
Hillebrand等報道應用67Ga檸檬酸鹽閃爍掃描法對5例腹膜後纖維化進行掃描,較CT、MRI能更好反映腹膜後纖維化疾病過程中病變的嚴重性和活動性。
15.5 正電子發射X線斷層攝影術(PET)
對良、惡性病竈的鑑別診斷有積極的意義。Kubota等報道腹膜後纖維化病竈中,正電子發射X線斷層攝影顯示腫塊/肌肉的放射能比輕度升高,而惡性淋巴結疾病中其比例明顯升高。
16 診斷
腹膜後纖維化臨牀缺乏特異性表現,早期極易誤診。診斷往往在一些模糊症狀出現後數月甚至數年才能作出。病人常因腹膜後廣泛纖維化、輸尿管與大血管受壓出現腎積水或腎功能不全時才就診,而延誤治療。當出現原因不明的中下腹痛、腰背痛,伴有腎盂、輸尿管積水或腎功能受損時,應想到腹膜後纖維化的可能,及時行影像學檢查,以早期正確診斷。確診有賴於病理組織學檢查。已有應用CT引導細針抽吸來診斷腹膜後纖維化獲得成功的報告,也可經腹腔鏡活檢或剖腹探查。
如有下列情況可考慮爲腹膜後纖維化:
(1)長期服用甲基麥角胺類藥物、β受體阻滯藥、甲基多巴或鹽酸肼苯達嗪等。
(2)有結核、梅毒、放線菌病和各種黴菌感染等特異性感染病史,或患有Crohn病、憩室炎、闌尾炎等非特異性感染。
(3)患有乳腺癌、肺癌、甲狀腺癌、胃腸道、泌尿生殖器癌以及淋巴瘤和肉瘤等。
2.中年以上,特別是男性病人,有腹背疼痛、疲乏、體重減輕及發熱等症狀,以及不明原因的腹、盆部包塊。
3.實驗室檢查符合腹膜後纖維化病變,如有貧血、血沉加快、鹼性磷酸酶升高等情形。
4.B超檢查提示腎盂及輸尿管積水,且腎積水、輸尿管積水非結石、腫瘤等原因引起,在腹膜後(腎動脈水平至骶骨岬前緣範圍內)發現邊界清晰的無回聲腫塊,腹主動脈前方及兩側被片狀低迴聲包繞,腹主動脈及髂血管存在不同程度的狹窄。
5.IVU顯示一側或兩側輸尿管受壓變窄、僵直、扭曲且向中線移位,但不超過中線,受累輸尿管以上有不同程度的腎盂、輸尿管擴張積水。
6.CT掃描顯示均勻密度的軟組織腫塊影,其前緣清晰而後緣不清,包繞主動脈、下腔靜脈以及輸尿管,病變以上腎盂和輸尿管擴張、積水。
7.MRI可顯示腹膜後纖維化腫塊,血管有不同程度狹窄,腫塊包繞大血管。T1、T2加權像均表現爲低信號強度,邊緣銳利清楚者,應考慮爲良性;T2加權像呈密度不均勻的高信號,邊緣較模糊者,則考慮爲惡性腹膜後纖維化。
8.放射性核素掃描和PEI檢查。放射性核素掃描可瞭解腹膜後纖維化病變的嚴重性和活動性,PET則對診斷良、惡性腹膜後纖維化有價值。
9.有條件時,可對懷疑爲本病的患者行B超或CT引導下的細針抽吸活檢、或腹腔鏡手術活檢,可明確診斷。
此外在診斷本病時還應注意兩點:
1.是否爲系統性硬化症的局部表現。腹膜後纖維化可以是系統性硬化症的一部分,8%~15%的病人同時伴有其它部位的纖維化及相關疾病,如:盆腔纖維化、攣縮性腸繫膜炎、Riedel甲狀腺炎、眶後的纖維假腫瘤、硬化性膽管炎、縱隔纖維化等。
2.是良性腹膜後纖維化還是惡性腹膜後纖維化。結合前面所述的影像學特徵和組織病理學檢查,一般可明確良惡性病變。須指出的是,活檢取材時應多與臨牀聯繫,依據病史和手術所見,應在幾個不同部位切取組織,切取宜稍深,以便明確是良性腹膜後纖維化還是惡性腹膜後纖維化,並排除其它惡性腫瘤(如惡性淋巴瘤、轉移性癌等),否則,即使組織病理學檢查亦可誤診或漏診。
17 鑑別診斷
17.1 與易受累器官或組織自身疾病的鑑別
(1)輸尿管疾病:本病與輸尿管腫瘤、炎性狹窄等均可引起腎盂和輸尿管積水,應注意二者相鑑別。
(2)胰腺癌:腹膜後纖維化累及並導致胰腺周圍脂肪墊閉塞常誤診爲胰腺癌,需注意各自的臨牀、影像特點。
(3)膽總管疾病或硬化性膽管炎:該病累及膽總管可引起黃疸等表現,應注意排除膽總管疾病或硬化性膽管炎等疾病引起的黃疸。但腹膜後纖維化可以與硬化性膽管炎同爲系統性硬化症的組成部分,須想到二者同時存在的可能性。
(4)結、直腸疾病:腹膜後纖維化累及結、直腸時,病人可出現腹瀉、便祕,甚至梗阻症狀,易誤診爲結、直腸腫瘤或炎性疾病,而且二者可互爲因果,臨牀上遇到腹瀉、便祕、甚至梗阻的病人,在排除腸道本身疾病後,應想到腹膜後纖維化的可能。
(5)小腸慢性不全性梗阻及功能障礙:本病累及腸繫膜後可引起小腸慢性梗阻及蠕動障礙,常誤診爲小腸慢性不全性梗阻或功能障礙。因此,當遇到原因不明的小腸慢性不全性梗阻或功能障礙時,應想到本病。
17.2 與腹膜後的某些原發疾病的鑑別
如腹膜後黃色肉芽腫、腹膜後血腫、原發性腹膜後腫瘤(包括脂肪肉瘤、纖維肉瘤、惡性淋巴瘤、纖維瘤、淋巴管瘤、平滑肌瘤等)腹膜後澱粉樣變性等。
17.3 與腹膜後惡性轉移竈的鑑別
17.4 與動脈瘤的鑑別
主動脈瘤或主動脈髂動脈瘤周圍可形成纖維化環包繞動脈瘤或向側面生長包繞並引起輸尿管梗阻。影像學顯示被包繞的主動脈呈瘤樣擴張,而腹膜後纖維化所累及的主動脈和髂總動脈則顯示有光滑、不規則狹窄改變。
18 腹膜後纖維化的治療
對繼發性腹膜後纖維化,針對病因選擇治療方法有時可獲得良好療效,如:甲基麥角胺類藥物引起的腹膜後纖維化,停用藥物後多能使纖維化腫塊縮小,常常能解決由腫塊引起的輸尿管梗阻問題;各種特異性或非特異性感染病引起的腹膜後纖維化,以及惡性疾病引起的腹膜後纖維化,應以治療原發疾病爲主,如發生梗阻可手術治療。
對於特發性腹膜後纖維化,目前尚無特異性治療手段,治療方法包括非手術治療、手術治療以及手術加非手術治療3種。臨牀資料表明,手術治療只能解決腹膜後纖維化所累及的組織或器官(輸尿管)發生的梗阻問題,但不能解決炎症和纖維化的繼續進展;手術能成功解除尿路梗阻者約佔手術病人的90%,而且這一部分病人在手術解除梗阻後如不進一步治療,其中22%將再次發生梗阻。自1958年Ross首次報道應用皮質激素治療特發性腹膜後纖維化並獲得成功以來,藥物治療已成爲臨牀醫師治療本病的主要方法之一。近年來認爲特發性腹膜後纖維化的發病與免疫因素關係密切,故目前多選用藥物,如皮質激素和(或)免疫抑制劑等,抑制免疫性炎症的進一步發展。但對於藥物的應用劑量(如激素的劑量仍是經驗用法),以及應用藥物治療前是否手術多處、深部活檢以排除惡性腫瘤問題,當前依然存在爭議。因此,大多數學者認爲:輕、中度的特發性腹膜後纖維化和不能耐受手術者,以及術後鞏固性治療者,可單純非手術治療(藥物治療);藥物治療有禁忌或不能耐受藥物治療者可單純手術治療;嚴重的特發性腹膜後纖維化阻塞伴尿毒症者,可選擇手術加非手術治療聯合治療。
1.非手術治療
(1)皮質激素:適用於:①因急性水腫引起輸尿管梗阻者,皮質激素可暫時解除輸尿管水腫性梗阻,可使病人症狀好轉、避免急診手術。②手術後需鞏固性用藥、或術後再次發生梗阻及合併其它症狀者。③有手術禁忌或不能耐受手術者,如高齡或極度衰弱者可單純選用皮質激素來治療。皮質激素具有抗炎及促纖維組織成熟作用,對有活動性炎症的早、中期腹膜後纖維化療效明顯,有效率達75%,但對後期形成纖維化的患者並無多大療效。如治療6~8周後,複查CT、MRI腫塊不縮小或增大,應考慮惡性腹膜後纖維化或其它疾病。
(2)免疫抑制劑:常用的免疫抑制劑有氨甲蝶呤、硫唑嘌呤或環磷酰胺等。與皮質激素聯合應用效果更好。
(3)三苯氧胺:該藥具有抑制脂蛋白氧化,減少蠟樣質產生,促進生長抑制因子B的合成與分泌等作用,故能緩解病症。據Deverey等學者報道,單獨應用他莫昔芬治療特發性腹膜後纖維化可獲得較好療效,加用皮質激素有助於防止復發。生長抑制因子B雖然能減輕炎症,但有促進纖維化的作用,因而有學者對其作用機制和療效提出質疑,並認爲他莫昔芬治療特發性腹膜後纖維化有待進一步研究和觀察。
2.手術治療
外科手術治療主要是解除腹膜後纖維化腫塊引起的壓迫症狀,其中最主要的是針對輸尿管壓迫的手術,目的在於解除梗阻、改善腎功能、防止輸尿管再次粘連和梗阻。手術方式應依據病變部位、範圍、程度而定,手術包括腹腔探查、腹膜後多處深組織取材活檢、分離纖維腫塊包埋的輸尿管並使之脫離纖維化環境,以及各梗阻臟器的引流術等。常用手術方法:
(1)輸尿管單純鬆解術:該法簡單易行,但輸尿管沒有避開纖維化環境,易再次發生梗阻,目前已廢棄不用。但若病人不適合其它手術時,可在此基礎上將鬆解遊離以後的輸尿管置於腹膜後脂肪中遠離纖維化。
(2)輸尿管鬆解置入腹腔術:主要用於病變範圍廣泛的嚴重纖維化、雙側纖維化病變和輸尿管腔無器質性狹窄者。由於手術改變了輸尿管位置,故易致輸尿管成角而引流不暢,同時干擾腹腔易引起腸粘連。
(3)輸尿管鬆解加帶血管蒂大網膜包裹固定術:該術式簡單安全,輸尿管置於原位,有利於蠕動的恢復及尿液引流,同時大網膜本身具有吸收、抗炎作用,可防止纖維包裹,效果好,複發率低。目前被大多數學者採用。
(4)輸尿管鬆解加Gore-Tex膜包裹術:有學者報道將Gore-Tex外科膜放在腹膜內的輸尿管與後腹膜之間,取得了較好療效。
(5)部分輸尿管切除、端-端吻合術:適用於小段的輸尿管侵犯可以部分切除輸尿管者。
(6)自體腎移植或迴腸代輸尿管術:適用於:①輸尿管器質性狹窄,且切除狹窄段後輸尿管自身難以吻合者。②輸尿管鬆解、遊離不能完成者。③輸尿管的完整性不能肯定者。④手術後復發者。術中自體腎移植手術創傷大,易出現腎臟缺血再灌注損傷;迴腸代輸尿管創傷小,但易引起泌尿系的繼發性感染、高氯性酸中毒和腸粘連等。
(7)腹腔鏡手術:近年來一些學者應用腹腔鏡手術行輸尿管鬆解置入腹腔術、輸尿管鬆解加帶血管蒂大網膜包裹固定術、輸尿管鬆解加Gore-Tex外科膜包裹術,取得了較好療效,且創傷小、恢復快,深受外科醫師和病人的歡迎。特別適合於單側輸尿管被纖維腫塊包繞長度≤2cm者。
(8)經皮腎造口術或放置雙J管內引流術:對於年老體弱不能耐受手術者,可先行經皮腎造口術或插置雙J管內引流術,及時解除梗阻,同時口服皮質激素,可獲得較好療效;對於發生急性腎衰暫不宜手術者,選擇該方法治療,可改善症狀,爲下一步治療手術做準備,但應注意防止繼發性感染。
需要指出的是,輸尿管鬆解、遊離一般不難,如果異常困難時應考慮惡性腹膜後纖維化或其他惡性腫瘤浸潤,須從多處、深部組織取材快速冰凍切片活檢,並依據具體情況選擇術式。