3 概述
腹膜透析(peritoneal dialysis,PD)是利用多南平衡原理,透析液灌入腹腔與腹膜毛細血管內的血液之間水和溶質的交換過程。溶質的轉運機制主要是擴散,水分的清除主要是超濾。腹膜透析反覆更換透析液,清除代謝產物和糾正水電解質、酸鹼失衡,從而保持機體內環境恆定。腹膜透析是一種符合生理性的治療手段。隨着技術上的不斷改進與逐步完善,腹膜透析已成爲治療急慢性腎衰的重要方法。
腹膜是一種很好的生物性半透膜,具有良好的彌散、滲透、分泌和吸收功能。成人腹膜面積約爲2.2m2,比二側腎臟腎小球毛細血管表面面積1.5m2爲大。在病情需要時,腹膜可作爲透析膜,通過與腹膜表層血管中的血液進行透析,體內蓄積的代謝產物和過多的電解質可隨透析液排出體外,從而達到消除體內有毒物質,調節水、電解質和酸鹼平衡的目的。
腹膜對各種溶質清除能力不同,清除尿素較快,鉀、氯、鈉、肌酐次之,尿酸和碳酸鹽較慢,清除鈣和鎂最慢。一般一次透析8000~10000ml作爲一個療程,可使尿素氮每日平均下降3.3~7.8mmol/l,並可帶出水分約500~1500ml;應用無鉀透析液,每日可清除鉀7.8~9.5mmol/l。
4 適應證
1.急性腎功能衰竭,在診斷明確後即可採用。早期可作爲預防性透析,療效較好;病情較重時,也能把疾病穩定在一定水平;病情十分嚴重時,則需與血液透析合併使用,對於伴有休克、心功能不全的急性腎功能衰竭,及伴有嚴重出血傾向的病人,腹膜透析療法爲首選。
2.慢性腎功能衰竭。
6 準備
6.1 透析管
(1)腹膜透析管的基本條件:①能夠長期留置於腹腔內;②透析液出入引流通暢,確保良好的透析效果;③對機體無刺激性、無組織不良反應;④不易發生移位、滑脫、堵塞、大網膜包裹、纖維素塊形成及誘發感染。
(2)腹膜透析管類型:①緊急腹膜透析管:所有緊急腹膜透析管都有相同的基本結構,爲一根直或輕度彎曲的、相對堅硬的腹膜透析管,管的末端側方有許多孔,可用一根金屬探針或柔韌的導絲在透析管內滑動,以引導透析管的植入。由於透析管無滌綸套以防止細菌的侵入,腹膜炎的發生率高,長時間使用有增加腸穿孔的危險性。②慢性腹膜透析管:慢性透析管由1個硅橡膠管和1個或2個滌綸套組成。管的末端也有許多小孔。目前常用的慢性透析管有Tenckhoff管,是目前國內外使用最廣泛的慢性腹膜透析管,採用優質醫用硅膠製成,現已有在原料中加入X線不易穿透的物質,製成不透光的硅膠管。Toronto Western Hospital管(TWH管)是在Tenckhoff管的基礎上加以改進製成。腹透管末端有2個扁平的圓形硅膠片,不易發生管端移位、漂浮,減少了單向阻滯的發生率。Swan neck管(鵝頸管)是在腹透管2個滌綸套之間設計了固定彎曲,便於皮膚隧道出口處向下,有利於局部分泌物的引流通暢、降低皮膚出口處及隧道感染的機會。Coil式管(捲曲管)是通過捲曲降低高流量透析液速度,從而引起噴注效應,同時不易移位。Column disc管(柱盤管)固定在腹壁上,有良好的穩定性,而且不易被大網膜所纏繞。Valli管(橢圓球管)呈橢圓球型構造,不易被大網膜所纏繞和閉塞,支架及導管均可在X線下顯影,有助於定位。
(3)腹透管的選擇:腹透管的選擇與置管方法相關。目前常用的透析管是雙滌綸套標準條Tenckhoff管和鵝頸管,以後者最佳,但需外科手術置管。
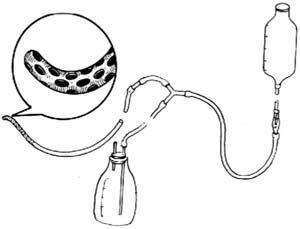
目前臨牀上常用的腹膜透析管爲帶兩個滌綸絨套環作固定時用的tenckhoff管,適用於一切腹膜透析的病人,其他幾種導管,如捲曲雙套管等,均爲tenckhoff管的改良型,主要是對tenckhoff管的腹腔內段作了改良[圖1 ⑴]/
6.2 透析液
目前透析液均爲袋裝的商品腹膜透析液,有500ml、1000ml、2000ml等幾種不同包裝;其基本成分見表1;如果病情緊急而又無現成的腹膜透析液,可參考表2配製臨牀透析液,以搶救病人生命。
(1)透析液成分:目前市場上銷售的各種腹膜透析液成分基本相同(表1)。
表1 標準透析液成分
| 葡萄糖 | 0.5~4.25g/dl |
| 鈉 | 132~141mmol/l |
| 氯化物 | 107mmol/l |
| 醋酸或乳酸根 | 35~45mmol/l |
| 鎂 | 0.25~0.75mmol/l |
| 鈣 | 1.5~1.75mmol/l |
| 滲透壓 | 340~390mosm/kg* |
| ph | 5.0~7.0 |
* 1nisn=2.57kpa
(2)腹膜透析液配製原則:透析液的電解質濃度與正常人血漿成分相仿(可不含鉀),無菌、無致熱原及無刺激性,pH>5.5,有機鹼緩沖劑常用乳酸鹽和醋酸鹽,醋酸鹽併發症多,碳酸鹽必須在透析前臨時加入,十分繁瑣,目前多選用乳酸鹽透析液。
表2 臨時透析液配方
| 成分 | 含量(ml) | 葡萄糖(g%) | 電解質含量mmol/l | ||||
| na+ | k+ | ca++ | cl- | hco3- | |||
| 5%gns | 500 | 25 | 77 | 77 | |||
| 5%gs | 250 | 12.5 | |||||
| ns | 250 | 38.5 | 38.5 | ||||
| 4%nahco3 | 60 | 28.5 | 28.5 | ||||
| 5%cacl2 | 5 | 1.7 | 3.4 | ||||
| 10%kcl | 3 | 4 | 4 | ||||
| 合計 | 1063 | 37.5 | 144 | 4 | 1.7 | 122.9 | 28.5 |
| 摺合 | 1000 | 35.1 | 136 | 3.7 | 1.6 | 115 | 26.7 |
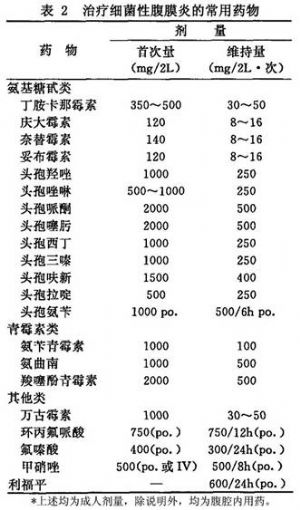
①抗生素:目前不主張預防性應用抗生素,主要用於治療細菌性腹膜炎。常用抗生素劑量見表2。
②肝素:置管術後1周,透析液內加入肝素1~5mg/L,可防止血凝塊堵塞透析管。當發生腹膜炎時應用肝素,可防止纖維蛋白凝塊堵塞透析管,應用2~3d即可。
③普魯卡因:透析中如有腹痛可在透析液中加入0.5%~1%普魯卡因10~20ml/L,症狀緩解後停用。
④胰島素:根據病情需要透析液中可加入胰島素,按每8g葡萄糖加入胰島素1U計算。
⑤氯化鉀:透析液中加入10%氯化鉀3ml/L相當於溶液含鉀4mmol/L。
6.3 腹膜透析連接管
目前常用的透析液的容器(袋)與腹膜透析液管之間的導管連接管有3種。
(1)“直”型連接管:是一根簡單的塑料管,一端連接腹透管,另一端連接透析液。透析治療時,取新透析液經連接器與腹透管連接,將透析液置於高處,透析液藉助重力灌入腹腔,捲起透析液袋及導管裝置,儲存於患者隨身攜帶的特製布袋中,患者完全不用臥牀,可以從事日常工作。換液時展開卷起的空袋,放置地面上,利用虹吸作用,液體自腹腔流入透析液袋中,然後斷開透析液袋與導管的連接。丟棄此透析液,再接新透析液,進行下一輪操作。連接管在透析護士及技術員的指導下定期更換。現在由於採用了壽命更長的導管,可允許患者1~6個月更換1次連接管。
(2)“Y”型連接管:爲一柄3支。1支接腹膜透析管,1支接新鮮透析液,另1支接廢液袋。目前常用“Y”型連接管有2種:拆裝式“Y”型導管,在每次交換液體後,可從腹透管上拆除下來,患者完全脫離導管及透析液袋。另一種是一次性“Y”型導管,腹膜炎發生率低,但醫療費用增加。
(3)“O”型連接管:“O”型管是由“Y”型管改進而來。用“O”型管者,在透析液交換完畢後,將連接管從腹透管卸下,灌入消毒劑後,將“Y”管連接排液袋的1支與排液袋分離,與連接管另一端連接,形成一個“O”型,儲存起來備用。
6.4 腹膜透析各種連接裝置
這些裝置的目的是爲了在腹透管與連接管或透析液袋連接時減少細菌污染的可能性。
(1)腹透管與連接導管之間連接器:①鈦連接器;②快速連接—斷開系統。
(2)導管與透析液袋之間的連接器:①插接式連接器(spike port design);②改良插接式連接器(inpersol systen);③易卡式連接器(easy lock connector);④改良旋鈕式連接器(delflex system)。
6.5 腹膜透析的特殊連接裝置
包括機械輔助插入裝置,紫外線消毒裝置,無菌連接裝置(管路切割器)。
6.6 自動腹膜透析機
能自動地使透析液進出腹腔的機器。患者夜間就寢時與機器相連,機器自動更換透析液3~4次/夜。清晨再更換1次透析液,腹腔內留置透析液,患者與機器斷開,可自由從事日間活動和工作。
8 手術方法
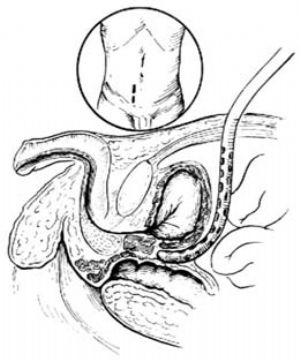
腹膜透析管的放置與腹膜透析效果密切相關,手術要求腹膜透析管放置在膀胱直腸窩(子宮直腸窩)內,以保證引流通暢。
8.1 1.體位,切口
病人仰臥。在恥骨聯合與臍連線中點偏右處將皮膚切開0.5~1cm,分開腹壁各層,切開腹膜,送透析管至膀胱直腸窩,用肝素鹽水沖洗透析管,證明通暢,縫合腹膜[圖1 ⑵];在皮下,肌層外,離切口2~3cm,作一皮下隧道,將透析管穿出腹壁,分別固定好兩個滌綸絨套環,關閉腹壁。
8.2 2.透析管安置方法
目前安置腹膜透析管方法有三種:外科手術置管、封閉穿刺置管(套管針穿刺置管及直接穿刺置管)和腹腔鏡置管。
(1)外科手術置管:手術切口選擇臍下3~5cm正中或旁正中,也可選擇麥氏點或反麥氏點。常規消毒,在局麻下進行手術,切開皮膚,逐層切開分離腹壁組織,暴露腹膜後作一0.5~0.8cm切口,將透析管內插入1根引導軟質金屬芯,將腹透管緊貼腹膜後壁送入膀胱直腸陷窩或子宮直腸窩;隨後取出金屬芯,排出空氣,試行灌注透析液1000~2000ml,如引流通暢,表示透析管腹腔段位置良好。在腹膜切口下1.0~1.5cm處作荷包縫合,可在荷包縫合線下方0.5cm處再結紮1次,以防針孔漏液。第一個滌綸套與腹直肌平行縱向放置,滌綸套被固定在腹直肌上,用隧道擴張器或其他器械作皮下隧道,第二滌綸套放置在距離皮膚出口至少2cm,出口直徑應與透析管基本相符,最後縫合皮膚切口,無菌包紮透析管外端。鵝頸管置管方法與Tenckhoff管相似,術前應在皮膚表面製作隧道及出口處作出標記,術中鈍性分離組織,製作一個囊,可容納2個滌綸套之間呈180°角彎曲部分,使用套管針牽拉導管至出口處。證實引流通暢後,關閉腹直肌前筋膜和其餘的切口,皮下滌綸套距離出口處至少2cm,並且防止牽拉。
(2)封閉穿刺置管:套管針穿刺置管術前應常規排尿和灌腸,以防止損傷膀胱和腸管,穿刺點選擇腹正中或左側麥氏點,先用氣腹針向腹腔內注入1000ml透析液,在穿刺點作5~8mm切口,用內徑5mm的套管穿刺針穿刺至腹腔,抽出針芯,沿穿刺針內腔送入透析管,在金屬芯的引導下,將透析管沿腹後壁下插至膀胱直腸陷窩,先後退出套管針及金屬芯,試行灌入透析液,如出入通暢,表明管端位置良好。透析管在皮下潛行5~7cm,於皮膚出口處固定透析管。
直接穿刺置管的穿刺點與套管針穿刺點相同。在局麻下皮膚作2mm切口,將三棱針頭引導鋼絲插入腹透管中,腹透管與皮膚呈45°角,自切口指向骶尾部輕輕施轉用力刺入,進入腹腔時有“落空感”。此時將引導鋼絲退出1.0cm,再緩慢地把腹透管置入膀胱直腸陷窩,試行透析循環。若引流通暢,將透析管上硬質球移至皮膚切口外,將透析管固定於皮膚切口處。
(3)腹腔鏡置管:此法更爲準確、安全。
8.3 3.透析方式
⑴間歇性腹膜透析(ipd):標準ipd方案,手工操作,透析液2l/次,每個透析日連續交換8~10次,每次1小時,每週4~5個透析日,透析總時數爲36~42小時。
⑵持續不臥牀腹膜透析(capd):標準capd方案,每日交換透析液4次,每次2l。交換時間,上午8點,中午12點,下午5點,晚間10點;透析液選擇,白天3次用含糖1.5%的透析液,晚間用含糖4.25%的透析液。
⑶持續循環式腹膜透析(ccpd):ccpd標準方案,每日交換透析液5次,每次2l。交換時間,晚10點開始,翌晨8點關機,夜間每2.5小時交換1次,共4次;進液10分鐘,留置2小時,放液10分鐘,白天保留11小時;透析液選擇,夜間各次均用含糖1.5%的透析液,白天用含糖4.25%的透析液。
10 注意事項
1.嚴格執行無菌技術 ①透析管、透析液、連接管及連接裝置均應嚴格消毒。②更換透析液、管道時,操作者必須戴口罩,清洗雙手。打開腹透裝置的任何部分都要注意無菌操作,在拆接前後均要消毒,拆接後以消毒紗布密封包紮,紗布潮溼後立即更換。③透析液在使用前應進行檢查,注意有無混濁、沉澱、黴變、破損。儘量避免在透析液中加藥。必須加藥時宜在無菌條件下進行。④透析室要保持清潔,每日至少進行1次空氣消毒,經常用消毒液擦桌、椅、地面,黴雨季節應防潮溼。
2.透析管道的管理 ①保證腹透管在位。避免牽拉透析管,防止管道扭曲。定期腹部X線透視,觀察透析管的位置。②透析管道的各連接部位應保持清潔,用消毒紗布密封包紮,要減少拆接次數,暴露於空氣中的時間應儘量短暫,連接牢固,防止漏液和空氣進入腹腔,防止管道扭曲、脫開。③連接管道每1~6個月更換1次。用瓶裝透析液時,則每日更換1次。透析液在腹腔停留期間,管道應夾閉。④腹膜透析管的皮膚出口處應保持清潔、乾燥,用消毒紗布覆蓋,每週換藥1~2次。在插管後4周內尤要防止感染,可在局部塗以四環素軟膏。傷口痊癒後,可以淋浴。
3.患者的管理
(1)飲食:應進食高蛋白[1~1.5g/(kg·d)]、高維生素、低碳水化合物、低脂肪、低磷飲食。水、鹽的攝入一般無需控制;在治療初期,有高血壓、水腫者可以適當限制水、鹽的攝入。
(2)用藥:患者應長期服用水溶性維生素,如B族維生素、維生素C。長期應用磷結合劑,如碳酸鈣。其他藥物的應用根據患者情況而定。
(3)患者應保持精神愉快,身心舒暢;多做戶外活動;根據體力情況參加部分乃至全部工作;注意清潔衛生,經常洗澡;定期接受醫務人員的指導。
4.透析的監護 ①每次更換透析液時準確記錄輸入、排出的液體量及時間,定期總結。②每次排出的透析液,都應觀察其色澤、透明度,有無凝塊。經常做顯微鏡檢查及細菌學檢查。③定期檢查腹膜清除率。④經常觀察患者的體溫、脈搏、呼吸、血壓,測量體重。⑤定期檢查血尿素氮、肌酐、尿酸、電解質、酸鹼狀態、滲透壓、血紅蛋白、紅細胞比容、血糖、血脂、血漿蛋白、氨基酸濃度以及心功能、骨骼變化、甲狀旁腺功能等。
11 併發症
腹膜透析的效果雖佳,但也存在一些併發症,應予重視和預防。
11.1 (1)腹膜炎
腹腔感染多來源於透析管,特別是無菌操作不嚴格,管道反覆拆接、漏液、透析管皮膚出口處感染而導致;偶可來源於血液、腸壁和女性生殖系統。
防治:①應預防爲主;②一旦確立感染,立即用等滲透析液連續3次進行腹腔沖洗,隨後透析液中加入廣譜抗生素及肝素繼續行原透析方案;③初期可以根據塗片結果選用抗生素,以後根據細菌學檢查及藥敏試驗調整抗生素;④輕度感染僅腹腔內用藥即可,嚴重感染需輔以全身用藥;⑤黴菌感染、金黃色葡萄球菌感染治療2周以上無效,短期內同一病菌反覆感染者應拔除透析管,改用血液透析,3~4周後再重新置管開始腹膜透析治療。
11.2 (2)蛋白質、氨基酸及維生素的丟失
每日丟失蛋白質5~11g,氨基酸<2g,同時隨透析液丟失大量維生素。
防治:患者應進高蛋白、高維生素飲食。有腹腔感染時可補充白蛋白及氨基酸。
11.3 (3)高血糖、高血脂與肥胖
腹透中腹膜持續地吸收葡萄糖入血,每日吸收量120~200g。透析液滲透壓越高,吸收的葡萄糖量越多。若長期用較高濃度的葡萄糖液,可能會發生高血糖,甚至高滲性昏迷、糖尿病。部分患者體重漸增加,血清甘油三酯可以顯著升高,膽固醇亦可升高,發生動脈粥樣硬化者較多。
防治:應限制患者糖及脂肪的攝入;儘可能減少高滲葡萄糖液的應用;鼓勵患者多活動;必要時,在透析液中加入少量胰島素,以降低血糖及血清三酰甘油(甘油三酯)。
11.4 (4)水、電解質、酸鹼失衡
腹透治療的患者很容易發生水代謝失衡。若患者每日體重增加0.5kg,明顯浮腫,甚至出現肺水腫、腦水腫者,提示體內水分過多,短期內體重下降、乏力,發生體位性低血壓,提示體內缺水。
防治:①水分過多,加強超濾;②體內缺水,減少透析液中的葡萄糖用量,應用等滲鹽水或血漿擴容。血中鈉、鉀、鎂、碳酸氫根濃度過高或過低時,應調整透析液中的相應離子濃度來糾正。
11.5 (5)呼吸系統併發症
由於腹腔內存有大量透析液,使膈肌抬高,肺底萎陷,分泌物易於蓄積,患者可能發生呼吸系統併發症,包括支氣管炎、肺炎、肺不張、胸腔積液。
防治:以物理療法爲主,鼓勵患者多做深呼吸、多活動,經常變換體位,排盡呼吸道內的分泌物。必要時,可以選用抗菌藥物。
11.6 (6)腹痛
常見原因有:①腹膜炎;②腹部過度膨脹,尤在透析初期患者還不適應時;③透析液質量不佳、滲透壓高、pH不當,溫度太低或太高時;④透析管位置不當。⑤原因不明。
防治:應針對原因採取相應措施,可在透析液中加入普魯卡因或利多卡因止痛。
11.7 (7)透析管道故障
①透析液外漏:透析液沿管道自皮膚出口或由皮膚切口處漏出,多因腹膜切口過大縫合不嚴、腹壁鬆弛、多次妊娠後,或應用糖皮質激素藥物期間易於發生。防治:插管術中嚴密縫合腹膜,術後5~14d再開始透析可以避免。漏液發生後應排空透析液,停止透析1~2d,同時避免可能延遲傷口癒合的因素如腹肌過度活動,一般休息數日後漏液可自行停止。
②透析液引流不暢:透析管端移位、漂浮,表現爲單向阻滯;腹膜炎後形成纖維蛋白凝塊堵塞管道,使透析液出、入不暢,以排出不暢爲主;腹膜粘連,透析管周圍形成包裹,表現爲輸入透析液不久患者即感腹痛,X線造影可確診;腹腔內進入空氣、腸脹氣、便祕等,亦可導致透析液引流不暢。防治:應根據臨牀表現,結合X線檢查,明確導致引流不暢的原因,分別處理。管端移位時,可囑患者多起牀活動,睡眠時採用半臥位。有金屬頭的透析管常可以在患者活動、蹦跳之後借重力下垂至腹腔最低位。遇凝塊堵塞,可加用有肝素、尿激酶的等滲鹽水沖洗,應用尼龍絲線或細探針疏導。此外,腹部按摩、灌腸常可收效。若上述措施無效,則需要更換透析管。
③皮膚出口感染:常由於局部消毒不嚴、發生漏液後、局部皮膚張力過大、傷口裂開引起。致病菌多爲皮膚表面所帶細菌,以金黃色葡萄球菌、白色葡萄球菌引起者居多。感染可以引起透析管脫落,滌綸套鬆動,導致腹膜炎。
防治:局部清潔,保持乾燥,應用抗菌藥物。插管術後局部塗抹四環素軟膏預防。
11.8 (8)傷及內臟器官
傷及腸管是嚴重的少見併發症;插管時注意操作輕緩,即可避免。
11.9 (9)出血
大量進行性出血多系損傷內臟所致,應及時停止透析並作適當處理;小量出血應嚴密觀察,仍可繼續透析。
11.10 (10)其他
①腹壁切口疝、臍疝、腹股溝疝、膈疝等,因腹內壓增高所致,常需手術修補。②腰痛,因腹透患者長期處於脊柱前凸位置,腹內壓增高,可引起腰痛;有腰椎間盤脫出症者甚至可因腰痛加重而被迫停止透析。痔,子宮、直腸脫垂,均因腹內壓增高所致,部分患者需要外科治療。③腹脹,透析初期出現是因爲不適應所致。若腹脹系腸蠕動減弱、腸腔積氣所致,可酌情應用新斯的明。④少數患者在輸入或排出透析液過程中可發生心動過緩、低血壓、呼吸困難等迷走神經反射症狀,可肌注阿托品,減慢透析液流速。⑤偶有腸粘連發生。⑥原有周圍血管病如下肢動脈栓塞者,因全身血壓下降,下肢血壓隨之降低,血液灌流減少,導致病變加重。甚至發生肢體壞疽,此症以胰島素依賴性糖尿病、吸菸者多見,應更改透析方法。⑦血性透析液,發生於導管移位、患者劇烈運動、灌腸後、月經期,也有原因不明者,無需特殊處理,一般1~2d內會自行停止出血。