2 英文參考
chronic suppurative otitis media[國家基本藥物臨牀應用指南:2012年版.化學藥品和生物製品]
CSOMc[湘雅醫學專業詞典]
OMChSc[湘雅醫學專業詞典]
OMPCc[湘雅醫學專業詞典]
OMPChc[湘雅醫學專業詞典]
OMSCc[湘雅醫學專業詞典]
otitis media purulenta chronicac[湘雅醫學專業詞典]
otitis media purulenta chronica,chronic purulent otitis mediac[湘雅醫學專業詞典]
otitis media,chronic purulentc[湘雅醫學專業詞典]
otitis media,chronic suppurativec[湘雅醫學專業詞典]
otitis media,chronic,suppuratingc[湘雅醫學專業詞典]
otitis media,purulent,chronicc[湘雅醫學專業詞典]
otitis media,suppurative,chronic[湘雅醫學專業詞典]
3 西醫·慢性化膿性中耳炎
慢性化膿性中耳炎(chronic suppurative otitis media)是中耳黏膜、骨膜或深達骨質的慢性化膿性炎症,常與慢性乳突炎合併存在[1]。凡因急性化膿性中耳炎治療不當,細菌毒性過強,機體抵抗力過弱或併發了乳突炎,以致持續流膿1~2個月以上者,都稱爲慢性化膿性中耳炎。本病爲常見病[1]。臨牀上以耳內反覆流膿、鼓膜穿孔及聽力減退爲特點[1]。危險型中耳炎可引起嚴重的顱內、外併發症而危及生命[1]。
慢性化膿性中耳炎發病率較高,國內近年普查小學生千餘名,發病變爲0.5%~4.3%,山東、河南、貴州省調查農民發病率爲1.6%[1]。英國調查小學生髮病率爲0.9%。罹患者多是青壯年,40歲以後很少發生[1]。
3.1 慢性化膿性中耳炎的病因
1.急性期延誤治療和用藥不當等。
3.繼發於急性傳染病如猩紅熱、麻疹和肺炎等,中耳粘膜急性壞死,炎症侵及鼓竇乳突,尤其是繼發於耐藥性較大的變形桿菌和綠膿桿菌感染,治療非常困難。
4.鼻、咽部慢性疾病和鼻竇炎、扁桃體炎及增殖體肥大等,炎性分泌物易於進入咽鼓管內,而且病變妨礙了咽口引流。
5.慢性周身疾病如貧血、糖尿病、肺結核和腎炎等,機體抵抗力減弱。
6.患有過敏性疾病,如上呼吸道粘膜變態反應性水腫、滲出,累及咽鼓管和中耳。
3.2 慢性化膿性中耳炎的病理改變
根據病變輕重和危險程度分爲三型。
3.2.1 單純型
亦稱咽鼓管鼓室型,最多見,病變主要侷限於鼓室內。正常咽鼓管及前鼓室由纖毛柱狀上皮覆蓋,內含腺體,後鼓室、鼓竇及乳突爲立方形上皮,鼓室內聽骨、肌肉、韌帶及神經等均由粘膜包圍,形成很多皺摺及淺袋,一般粘膜感染發炎,如果治療及時,鼓膜穿孔,引流通暢,炎症可很快治癒。否則,淺袋病變擴大,粘膜病變成爲不可逆性,流膿雖不多,但長期流膿不止,或幹愈後不久又反覆流膿。乳突多氣化良好而無恙。
3.2.2 壞死型
亦稱骨瘍型。粘膜組織廣泛破壞,聽骨、鼓環、鼓竇及乳突小房均可發生出血、壞死,尤其是鬆弛部和後鼓室上方多發生穿孔,膿不多而臭味很大,穿孔內常能見到肉芽和息肉阻塞引流,嚴重聽力減退,有時可有頭痛和眩暈,乳突多爲間質或爲硬化型。
3.2.3 膽脂瘤型
亦稱危險型。鼓室或鼓竇內形成增生過長的上皮團塊,其外包以纖維組織,內含壞死上質、角化物和膽固醇結晶。因能壓迫破壞骨質,具有惡性腫瘤性質,故過去錯誤地稱爲膽脂瘤,實質上並非腫瘤。耳流膿雖不多但味奇臭,穿孔內可見有白色碎塊、豆腐渣樣膽脂瘤上皮團。可引起頭痛、頭暈,因骨質廣泛破壞,易併發顱內外併發症,故稱爲危險性中耳炎,乳突多是硬化型(表1)。
表1 三型慢性化膿性中耳炎的鑑別
| 單純型 | 壞死型 | 膽脂瘤型 | |
| 流膿性質 | 粘液或粘膿性,不稠,色白或淡黃,臭味不大 | 完全膿性,不稠,色黃,有時帶血性,有臭味 | 完全膿性,量少,很稠,有痂皮,色黃,臭味極大,似臭雞蛋 |
| 流膿時間 | 反覆發作,間歇性 | 持續性 | 持續或間歇,膿很少外流 |
| 鼓膜穿孔 | 多爲中央性小穿孔 | 中央大穿孔,或邊緣性穿孔 | 鬆弛部或邊緣性穿孔 |
| 聽骨鏈 | 多正常,鼓室粘膜水腫 | 聽骨有破壞,鼓室有肉芽及息肉 | 聽骨有破壞,鼓室有肉芽及膽脂瘤 |
| 耳聾 | 輕度傳導性耳聾 | 中度傳導耳聾 | 重度傳導性耳聾或混合性耳聾 |
| 膽脂瘤 | 無 | 很少有 | 常見 |
| 乳突X線攝片 | 小房密度增加,無骨質破壞 | 間質性乳突骨髓炎,間有骨質破壞 | 硬化乳突,多有邊緣整齊圓形骨質破壞 |
中耳粘膜炎症可誘發含有膽固醇結晶的膽脂瘤與膽固醇肉芽腫,後者雖屬膽固醇脂病(Choleatosis),但僅是一種肉芽腫,和膽脂瘤的上皮堆積團塊迥然不同。二者在病因病理方面的區別要點爲:
1. 膽固醇肉芽腫 因咽鼓管阻塞,鼓室形成負壓、滲出或形成膠耳,毛細血管出血,膽固醇結晶和血鐵質素析出沉着於上皮表層而形成,鼓膜顯藍色,乳突小房粘膜水腫,顯微鏡下典型表現爲膽固醇肉芽腫,膽固醇結晶被異物巨細胞包繞,外層爲纖維肉芽組織,多見於鼓室出血壞死性病變,不是膽脂瘤的前身,與膽脂瘤形成無關。
(1)先天性膽脂瘤 很少見。系中耳內胚胎剩餘上皮組織由於某種因素刺激增生過長,而形成的上皮團塊。多位於上鼓室,可無中耳炎史,鼓膜完全正常,待向外擴張穿破鼓膜後,因繼發感染而開始流膿。
(2)後天性膽脂瘤 系化膿性中耳炎局部刺激上皮增生過度而形成,發病率佔慢性中耳炎的30%,發生原因衆說不一。現在多數人接受的學說,一是上皮移入論,即外耳道皮膚生髮層的基底細胞具有特殊的增殖生長潛力,在中耳炎刺激下,基底細胞增生侵入中耳粘膜下結締組織內或形成肉芽腫,同時粘膜下硬化形成新骨,團塊增大,鼓膜繼發穿孔。形成的上皮團塊上皮角質層脫落壞死,繼發感染,可析出膽固醇和多種化學腐敗物質,這種物理化學性因素可致周圍骨質被侵蝕破壞,暴露出周圍的腦膜、神經和血管,而產生很多顱內外併發症。其破壞組織性能酷似腫瘤,故Wendt(1873年)首次命名爲膽脂瘤,實質上並非腫瘤,但因沿用已久,有待以後糾正。另一種觀點認爲是上呼吸道感染誘發咽鼓管阻塞,鼓室發生負壓,鼓膜鬆弛部內陷,或外耳道後方上皮陷入鼓竇內形成囊袋,即爲膽脂瘤前期。此期可維持數年,如此期及時清除蓄積角質,可免除膽脂瘤形成。否則堆積的上皮團塊一旦感染,便可破入鼓室,形成鬆弛部或邊緣部穿孔和膽脂瘤(圖1)。

3.3 慢性化膿性中耳炎的臨牀表現
1.流膿的性質和時間因病變輕重有所不同,輕者爲粘膿性、間歇性,時好時壞;重者呈持續性,爲黃稠膿液且有臭味。
2.急性發作中可有頭痛、耳痛、頭暈和發熱,嚴重時可出現面癱和腦膜炎等症狀。
3.早期鼓膜爲中央圓形或腎形穿孔,偶可見到鬆弛部及邊緣部小穿孔,該區常由膿痂覆蓋,很少流膿,如不仔細清除膿痂,甚易漏診。
3.4 慢性化膿性中耳炎的併發症
乳突根治術的常見併發症有:
①損傷性面癱,因解剖不熟、操作技術不當和先天性面神經解剖異常所致,可造成部分或完全性損傷,80%位於鼓室段。
②損傷水平半規管或颳去鐙骨,造成眩暈、噁心、嘔吐等症狀,如繼發感染可致永久性全聾。
④損傷頸內靜脈球和頸內動脈,造成大出血,偶見於大膽脂瘤破壞和嚴重骨髓炎病人。
⑤骨橋未完全開放和外耳道後骨壁削低不夠,造成外耳道肉芽增生,日後形成瘢痕狹窄甚至閉鎖。
⑥最常見的是膽脂瘤,若肉芽及骨炎等病變組織清除不盡,術後將依舊流膿不止。
3.5 慢性化膿性中耳炎的診斷
根據病史、臨牀表現,診斷不難。外耳道及穿孔處肉芽組織應送病理檢查,以排除腫瘤。必須清除膿痂和分泌物才能看清有無鼓膜穿孔,可用電耳鏡和西格爾耳鏡檢查。有特殊臭味膿液,可取少許用氯仿或丙酮溶解之,如變爲黃綠色,提示有膽脂瘤形成。可用音叉和電測聽儀檢查耳聾性質和程度。乳突X線攝片常規採用勞氏(Law)或麥氏(Meyer)位,觀察有無骨質破壞,必要時可行乳突CT掃描,觀察有無膽脂瘤骨質破壞。
3.5.1 單純型
流膿多爲間歇性,分泌物無臭味,輕度聽力下降,鼓膜緊張部中央型穿孔,顳骨CT正常。
3.5.2 骨瘍型
流膿多爲持續性,分泌物多爲黏膿性伴有血絲,有臭味,聽力損失較重,可爲傳導性或混合性,緊張部大穿孔,鼓室內有肉芽,顳骨CT檢查提示鼓室或鼓竇有軟組織密度影,可伴有骨質破壞。
3.5.3 膽脂瘤型
不伴感染者不流膿,伴感染者持續流膿,分泌物多爲豆渣樣物,奇臭,聽力損失可輕可重,鬆弛部穿孔或緊張部後上邊緣性穿孔,鼓室內可見灰白色鱗片狀物質,顳骨CT多有骨質破壞,邊緣整齊。
3.6 慢性化膿性中耳炎的治療方案
3.6.1 抗菌藥物
小兒以半合成青黴素類、頭孢菌素類或大環內酯類抗菌藥物爲首選[2]。成人以青黴素或半合成青黴素類抗菌藥物爲首選,也可以選用頭孢菌素類、大環內酯類和喹諾酮類抗菌藥物[2]。
(1)阿莫西林:成人口服阿莫西林0.5g,每6~8小時1次,一日劑量不超過4g[2]。小兒一日劑量按體重20~40mg/kg,每8小時1次;3個月以下嬰兒一日劑量按體重30mg/kg,每12小時1次[2]。
(2)頭孢呋辛(酯):成人口服0.25~0.5g,一日2~3次[2]。兒童應用一日30mg/kg,分2次服用[2]。靜脈劑型,成人一次1.5g,一日2次,感染較重時可一次2.25g,一日2次。嬰兒:每天30~100mg/kg,分3~4次給藥[2]。每天60mg/kg的劑量適用於大部分感染[2]。新生兒:每天30~500mg/kg,分2~3次給藥[2]。對頭孢菌素類抗菌藥物過敏者禁用[2]。
(3)頭孢拉定:口服,成人一次0.25~0.5g,一日4次,一日最高4g[2]。小兒按體重一次6.25~12.5mg/kg,一日4次[2]。
3.6.2 局部治療
據國內慢性化膿中耳炎膿培養,細菌多爲金黃色葡萄球菌、嗜血性流行性感冒桿菌,而且抗青黴素強的革蘭陽性菌不斷增多,用一般廣譜抗生素口服或靜注已難奏效,特別是中耳乳突粘膜下血管已瘢痕纖維化,局部血液內藥物達不到有效濃度,相反卻使細菌產生了耐藥性,故局部用藥反較有利。可取膿培養做藥敏,選用有效藥物,常用製劑和用法基本同急性化膿中耳炎。但僅適用Ⅰ或Ⅱ型慢性中耳炎。用藥前一定要清除外耳道膿痂,患耳朝上側臥,滴藥後取排氣置換法,推壓耳屏,最好用吸引器抽引乾淨,然後推壓藥液迫使進入鼓室乳突腔內,有的長期流膿的Ⅰ型中耳炎,經定期合理的治療後,1~2個月內即能痊癒。否則,用藥不當和不堅持每日定時滴藥,難能達到治癒目的。
滴耳劑:氧氟沙星滴耳劑成人一次6~10滴,一日1~2次[2]。氧氟沙星滴耳液對小兒滴數酌減,孕婦不宜應用,一般不用於嬰幼兒及對本品過敏的患者[2]。使用本品時若藥溫過低,可能會引起眩暈,因此,使用溫度應接近體溫[2]。出現過敏症狀時應立即停藥[2]。使用本品的療程以四周爲限。哺乳期婦女使用時應停止授乳[2]。
麻黃鹼滴鼻劑:滴鼻,一次1~2滴,一日3~4次[2]。麻黃鹼滴鼻劑連續使用不得超過3日[2]。小兒、孕婦慎用[2]。連續長時間使用,可產生“反跳”現象,出現更爲嚴重的鼻塞[2]。冠心病、高血壓、甲狀腺功能亢進、糖尿病、閉角型青光眼患者慎用[2]。不能與單胺氧化酶抑制劑、三環類抗抑鬱劑同用[2]。
3.6.3 手術治療
3.6.3.1 慢性單純性及骨瘍性中耳炎
(1)去除周圍感染病竈 影響鼻通氣的鼻甲肥大、鼻息肉、鼻中隔偏曲等,應予手術切除和矯正,慢性鼻竇炎應進行根治,慢性扁桃體炎和增殖體肥大應予切除,尤其是小兒增殖體肥大和發炎,是中耳炎長期不愈的原因,切除後往往中耳炎也加速痊癒。
(2)鼓室成形術 爲清除病變,重建聽力,50年代Wüllstein及Zöllner曾創用鼓室成形術(Tympanoplasty),現已被後人廣泛應用。該氏於1956年將鼓室成形術分爲五型:Ⅰ型(鼓膜修補術):適用於鼓室內無肉芽、膽脂瘤、骨質無病理變化者,鼓膜修補成功,聽力能顯著提高。Ⅱ型(上鼓室乳突鑿開術):適用於鼓膜邊緣部或鬆弛部穿孔,有肉芽及膽脂瘤,骨質有病理改變者。Ⅲ型(鳥聽骨式術):適用於病變輕重,聽骨鏈中斷而鐙骨完整者。清除病變組織,用殘留鼓膜或植皮與鐙骨粘着,建成一新鼓室或聽骨鏈成形,聽力即得以提高。Ⅳ型(全鼓室與小鼓室修建術):適用於全部聽骨破壞。手術清除病變後,用殘餘鼓膜或植皮,建成一圓窗與咽鼓管相通的小鼓室,使兩窗間音波阻力差增大,可改善聲音傳導以提高聽力。Ⅴ型(小鼓室加開窗術):適用於聽骨缺失,鐙骨被肉芽和瘢痕組織固定。除手術建立小鼓室外,再在水平半規管上開窗,使聲波經新窗傳入內耳,以提高聽力(圖1)。

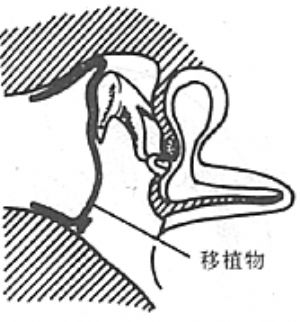
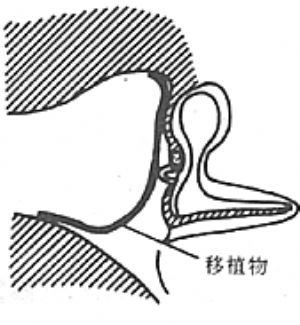

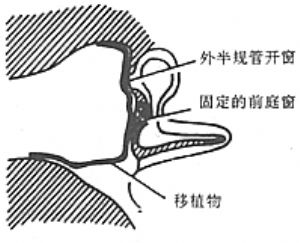
圖1 Wullstein鼓室成形術術式
此五型有的涉及到鼓竇和乳突手術,內容含混不清。美國眼耳鼻喉科學院聽力保存委員會提出,鼓室成形術的定義應是一種清除鼓室疾病和重建聽覺機構的手術,僅包括鼓膜和聽骨修補,不應包括乳突手術。如涉及到乳突,應標明鼓室成形加乳突手術。國內鼓室成形術多采用Ⅰ、Ⅱ、Ⅲ、Ⅳ型,Ⅴ型者很少採用。通常Ⅰ型即爲鼓膜修補術,Ⅵ型即爲乳突根治術。
3.6.3.2 嚴重骨瘍性和膽脂瘤中耳炎手術
因患骨髓炎、肉芽及膽脂瘤等病變,應清除病變以達到幹耳爲主,在可能條件下再改善聽力。有膽脂瘤者,必須徹底清除病變以預防發生顱內外併發症。現將代表性幾種手術介紹如下:
(1)鼓膜修補術 中耳炎幹耳1~2個月後進行。根據穿孔大小選擇修補方法。
①藥物燒灼補貼法 適用於穿孔在3mm以下者,局部用包寧液棉球作鼓膜表面麻醉,亦可用1%利多卡因耳道皮下浸潤麻醉,用30%~50%三氯醋酸小卷棉子將鼓膜穿孔邊緣燒蝕成1~2mm白環,之後取消毒好的幹羊膜片、雞蛋內膜、蒜內衣、塑料薄膜或幹紙片等,塗以生物膠或甘油,貼在穿孔表面,用酒精棉球堵塞外耳孔,亦可用小明膠海棉塊塞在穿孔內。1~2周後取下貼補片觀察,如穿孔邊緣不見肉芽,可再進行一次燒灼。因鼓膜表層爲復層鱗狀上皮,具有較強的增殖再生能力,據Litton觀察,每日可自鼓臍向外周移行生長0.05mm,一般小穿孔燒灼2~3次即可修補成功。
②組織瓣膜移植修補術 適用於穿孔大於0.4cm者。移植材料種類繁多,經證實最好爲自家中胚層組織,如顳筋膜、耳屏軟骨膜和乳突骨膜等。鼓膜移植分內植、外植和夾層移植等法。除小兒外一般採用局麻。用耳道浸潤麻醉後,在顯微鏡下用小刮刀或刮匙將穿孔邊緣上皮刮除2~3mm,如穿孔大、邊緣窄,可由穿孔邊緣向外耳道延長2~3mm,刮除耳道上皮,造成供皮創面。取少許蘸有青黴素的明膠海棉顆粒墊在鼓室內,取備好的移植片貼敷在刮好的鼓膜表面,外用明膠海棉填塞,爲外植法(圖2)。如將鼓膜穿孔內層粘膜颳去,將移植物片貼補在穿孔之內,爲內植法。內外植入法效果相同,可根據術者習慣選用。夾層法最適用於邊緣部穿孔者,在靠近穿孔邊之外耳道於距鼓環外3~5mm處,環形切開皮膚及鼓膜邊緣表面,取筋膜或骨膜片植入耳道皮下及鼓膜表層與纖維層之間,有利於癒合。

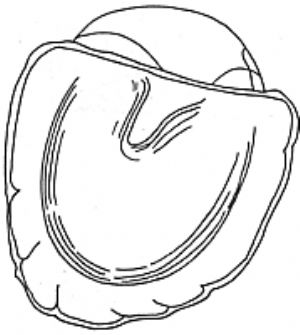
圖2 鼓膜修補術(外植法)
(1)颳去鼓膜穿孔外緣上皮(斷續線) (2)遊離皮片或筋膜覆蓋穿孔外方
(2)聽骨鏈修復術 慢性中耳炎聽骨壞死很多,最常見的是砧骨長腳,術中應修復聽骨鏈。如砧骨長腳壞死,可將砧骨體下拉與鐙骨相接;如砧骨消失,應轉移錘骨長突與鐙骨連接,亦可做人工砧骨連接;如只有鐙骨或足板,可做鳥聽骨和小鼓室成形。近年曾有不少採用異體聽骨及全聽骨鏈移植成功者,但取材不便,難能普遍推廣使用。
(3)上鼓室鼓竇鑿開術 於局麻或全麻下進行。耳內切口,將外耳道上方皮片連同鼓膜後份翻向前下,暴露上鼓室外側壁,用骨鑿或電鑽去除外側壁,開放鼓竇入口,暴露所有骨質破壞和膽脂瘤病變。清除所有壞死粘膜、肉芽,清除壞死的部分聽骨和膽脂瘤,剪去錘骨頭,沖洗止血後,將外耳道皮片拉回壓向鼓竇區,並可取顳筋膜或骨膜貼補於鼓膜穿孔之下,外用碘仿條填塞。此術亦稱改良性乳突根治術(圖3)。
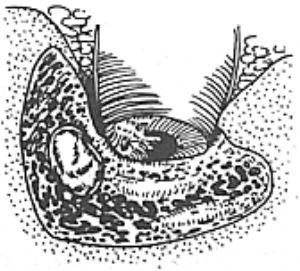


圖3 去除上鼓室及鼓竇內膽脂瘤
(4)鼓室切開術 在保留外耳道後上壁和鼓室的基礎上清除病竈,手術分爲前後徑路和聯合徑路三種。
①前徑路法 病變僅限於上鼓室,而鼓竇正常者。耳內切口,將外耳道前後皮片翻向前下,暴露上鼓室壁,鑿開上鼓室,不打開鼓竇,僅清除鼓室前上及咽鼓管口病變,並進行鼓膜及聽骨成形術。
②後徑路法 耳後切口,完成單純乳突鑿開術,清除乳突和鼓竇病竈後,在顯微鏡下用電鑽自鼓竇向前下擴大,保留鼓溝及較薄的外耳道後骨壁,於砧肌短突與鼓索神經之間,用小鑽頭磨去面神經隱窩後壁,暴露中鼓室的後上區,清理面神經隱窩和圓窗周圍的病變,然後的情進行鼓膜和聽骨重建術(圖4)。

圖4 面神經隱窩與鼓室竇的關係
③前後聯合進路 亦稱保留外耳道後壁的乳突鑿開術。1957年Jansen爲了徹底清除病竈和改進聽力,倡用聯合徑路保留外耳道後骨壁法,治療Ⅱ或Ⅲ型慢性中耳乳突炎,但必須有過硬的顯微耳科手術技術,否則中耳炎難以治癒。據Jansen報道1000手術,膽脂瘤複發率爲2.2%(圖5)。
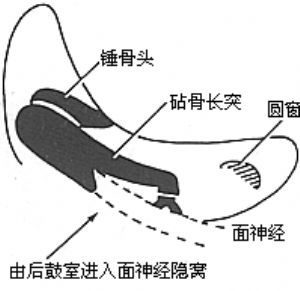
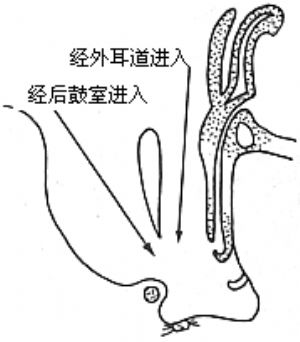
圖5 Jansen前後聯合進路手術
(5)乳突根治術 於全麻下進行,亦可試用局麻。乳突發育很小,用耳內切口,一般用耳後切口。暴露乳突,用電鑽或骨鑿將整個乳突病變小房去除,徹底刮除肉芽和膽脂瘤(圖6),如進行根治應擴大鼓竇,去除外側骨壁即斷橋,削底外耳道後骨壁至不低於砧骨窩水平,否則易損傷面神經垂直段。在明視下手術,勿損傷腦膜板、乙狀竇板、面神經和半規管。如疑有顱內併發症,即使骨壁完整,也應磨開骨板進行探查。如病變不重,外耳道皮膚正常,可將外耳道皮片由鼓竇處縱行剪開,分成上下兩瓣推向前方,亦可完全切除,然後清理鼓室病變,最好在顯微鏡下明社中進行。除保留鐙骨及圓窗口外,鼓室內壞死粘膜、肉芽、壞死聽骨、膽脂瘤及鼓膜張肌等,應予一併清除。如鼓室病變不重,聽力損失不大,咽鼓管功能正常,可望二期進行鼓室成形術者,清理病變組織時可以略有保守,否則病變均應清除乾淨,尤其是咽鼓管鼓口病變粘膜、肉芽,清除不盡往往是術後繼續流膿的主要原因。一般乳突根治術後,外耳道、鼓室、鼓竇及乳連成一大空腔,將保留的外耳道後壁皮片分成上下兩瓣翻向乳突腔內,固定在耳後軟組織上,另取大腿替爾皮片植於乳突鼓室腔內,外用碘仿紗條填塞。術後9~10日取碘仿紗條,用4%硼酸酒精滴耳,1~2周後即可幹耳。手術後遺留大空腔的缺點是,遇有冷熱空氣和水刺激可發生眩暈和頭痛。所植皮片很薄,供血不足,容易發生上皮剝脫,產生潰瘍,再度流膿,或上皮堆積形成膽脂瘤。爲消除術後空腔,60年代曾盛行乳突腔填塞術,即主中保留完整的外耳道後壁皮膚,然後取附近帶蒂顳肌瓣和胸鎖乳突肌瓣填充幹乳突腔內,亦有用自體肋骨、髂骨移植,甚至充填異體骨者。經遠期隨訪,雖有個別骨頭感染脫落或肌瓣吸收,腔隙復現,還有少數復發膽脂瘤者,一般術後均無痂皮產生,很少再發生感染,仍有采用價值。
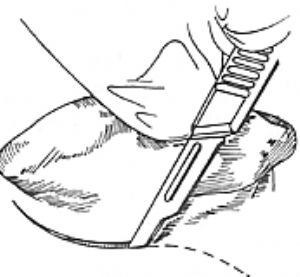

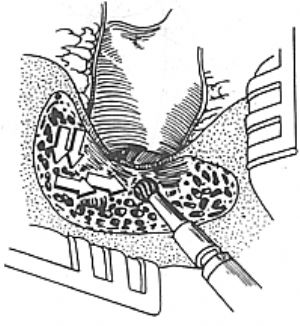


圖6 簡單乳突鑿開及根治術
(2)用鑿或電鑽去除乳突皮層及氣房
(4)簡單乳突鑿開術腔
(5)乳突根治術術腔。
4 中醫·慢性化膿性中耳炎
慢性化膿性中耳炎是一種不僅影響聽力並可危及生命的常見病,爲中耳黏膜,甚至鼓膜、骨質的慢性化膿性炎症[3]。引起慢性化膿性中耳炎的主要原因是急性化膿性中耳炎未得到治療或治療不當,以致遷延而成慢性。病變可累及黏膜、鼓膜、骨質,還可引發顱內外併發症[3]。可分爲單純型、骨瘍型、膽脂瘤型[3]。
膿耳是因邪熱上犯耳竅,血腐化膿所致,以鼓膜穿孔、耳內流膿爲特徵的疾病,又名聤耳、耳疳,泛指耳竅化膿性疾病[4]。相當於現代醫學的急性或慢性化膿性中耳炎[4]。
4.1 慢性化膿性中耳炎的病因病機
腎開竅於耳,少陽經脈繞耳循行。急者多爲肝膽火盛所致,病程較久則以脾虛溼困、腎陰虧虛爲多[4]。小兒臟腑嬌嫩每易罹病[4]。
4.1.1 肝膽火熱
風熱溼邪侵襲,引動肝膽之火,內外邪熱搏結於耳竅,燻灼鼓膜,耳內化腐生膿[4]。
4.1.2 脾虛溼困
素體虛弱或病後未復,脾虛失運,溼邪內生,泛溢耳竅成膿;或因沐浴,水入耳中,溼濁滯留,腐蝕鼓膜而致[4]。
4.1.3 腎陰虧虛
4.2 慢性化膿性中耳炎的中醫辨證治療
4.2.1 肝膽火熱
4.2.1.1 症狀和體徵
急性發作,耳深部劇烈脹痛,伴頭痛、耳鳴、聽力下降、發熱、面紅耳赤、小便黃赤,舌紅,苔黃,脈弦數。檢查見鼓膜充血、穿孔,流膿較多[4]。
4.2.1.2 證候分析
內外合邪,邪熱亢盛,灼爍鼓膜,則耳底疼痛劇烈。鼓膜穿孔,氣機失調,則頭痛、耳鳴、耳聾[4]。
血肉化腐,則流膿較多[4]。
4.2.1.3 鍼灸治療
選穴:以足厥陰肝經、足少陽膽經穴爲主。取行間、俠溪、翳風、風池、外關。
方義:行間、俠溪分別爲肝膽兩經滎穴,清瀉肝膽,導熱下行。翳風、風池、外關疏風通絡,清利耳竅。
4.2.2 脾虛溼困
4.2.2.1 症狀和體徵
耳內流膿,量較多,清稀不斷,日久不愈,鼓膜穿孔,伴面色萎黃、倦怠乏力、食少便溏,舌淡紅,苔白膩,脈細無力[4]。
4.2.2.2 證候分析
脾虛則清陽不升,耳竅失養,加之不化水溼,故日久不愈,流膿清稀,甚者如水樣[4]。
面色萎黃、食少乏力、便溏、苔白膩、脈細弱,皆爲脾虛溼困之象[4]。
4.2.2.3 鍼灸治療
刺灸方法 針用補法,加灸。翳風用艾卷灸,灸前先用消毒棉籤擦拭其外耳道膿液,然後再施以艾卷溫和灸10~20min。灸畢置放引流條,以利排膿。
方義 鍼灸足三裏、陰陵泉健脾利溼,托里排膿。取手少陽之翳風、手太陽之聽富以通絡開竅,調和氣血。
4.2.3 腎陰虧虛
4.2.3.1 症狀和體徵
耳內流膿,纏綿不愈,混有豆渣樣物,帶穢臭味,伴神疲、頭暈頭痛、腰痠乏力,舌紅,苔薄,脈細數。檢查見聽力減退明顯,呈混合性耳聾或傳導性耳聾。X線乳突攝片見骨質破壞[4]。
4.2.3.2 證候分析
耳內餘毒滯留日久,故纏綿不愈[4]。
腎陰虧虛,浮火內生,與耳內餘邪爲伍,侵犯耳竅,腐灼脈絡,故腐敗成膿,膿液污濁或成塊狀,如豆腐渣樣,有臭味[4]。
4.2.3.3 鍼灸治療
方義:太溪爲足少陰經原穴,配腎俞以滋陰補腎。近取頭竅陰、翳風以通絡開竅,調和耳竅氣血。
4.3 慢性化膿性中耳炎的其他療法
4.3.1 耳針療法
肝、膽、脾、腎、內耳、內分泌。每次取2~3穴。中等刺激。每日1次,留針20~30min;耳背小靜脈可刺出血。[4]
4.3.2 穴位注射療法
用0.5%鹽酸普魯卡因注射液,按穴位封閉要求取耳區1~2穴,配患側或健側合谷穴,交替使用,每穴0.5~1ml,每日1次。[4]
4.3.3 艾灸療法
4.3.3.1 方一
灸法:採用艾條溫和灸法。先用消毒棉籤擦淨外耳道的膿液,滴入雙氧水灌洗,再用消毒棉籤將外耳道擦淨。然後點燃艾條,在距患側翳風穴3cm左右處燻灸,灸至局部皮膚灼熱有紅暈爲度。每次灸15分鐘,每日1次,5次爲1個療程。本法適用於化膿性中耳炎。
4.3.3.2 方二
先清除外耳道膿液,滴入雙氧水清洗,再以消毒棉籤將外耳道擦淨後施灸,每穴灸3~5分鐘,灸至皮膚紅潤、有灼熱感即停止,耳周圍穴位施灸時間適當縮短。每日或隔日1次,5次爲1個療程。本法適用於化膿性中耳炎。
4.3.3.3 方三
取穴:患耳。
灸法:採用葦管灸法,選兩節4cm左右長的葦管,一節較粗,直徑0.4~0.8cm,一端做成鴨嘴形斜口;另一節較細,直徑0.3~0.6cm,一端插入耳道,插入端用膠布封閉,另一端插入上一節鴨嘴形斜口的對端,取黃豆大艾絨,置於鴨嘴形斜口處,用線香點燃,每次灸3~4壯,每日1次,15次爲1個療程。本法適用於慢性化膿性中耳炎。
4.4 醫案
張××,男,23歲。因兩耳疼痛流膿3日就診。患者6日前發熱,兩耳劇烈疼痛。檢查:雙耳道有大量膿性分泌物流出,外耳道及鼓膜充血,鼓膜緊張部穿孔,舌紅,苔黃,脈數。診斷:急性化膿性中耳炎(肝膽溼熱)。治法:清膽化溼,通利耳竅。取穴:風池、聽會、耳門、翳風、足臨泣。方法:用瀉法,留針30min,每日1次。結果:針1次後耳痛減輕,膿液減少。針治3次,耳痛、膿性分泌物消失。又針2次症狀消失,治癒。(鍼灸集錦)
4.5 慢性化膿性中耳炎的預防
預防本病,應避免水、淚進入耳內。擤鼻時兩鼻翼用手指交替壓緊,分別擤出[4]。
4.6 慢性化膿性中耳炎的預後
早期治療,鼓膜可癒合,聽力能恢復,多可治癒。如治療不當,可轉爲慢性或變爲他證[4]。
經久不愈者常需手術根治[4]。