3 基本信息
ICS 13.100
C 57
GBZ
中華人民共和國國家職業衛生標準GBZ 120—2020《核醫學放射防護要求》(Requirements for radiological protection in nuclear medicine)由中華人民共和國國家衛生健康委員會於2020年10月26日發佈,自2021年05月01日起實施。本標準代替 GBZ 120—2006 等。
4 標準發佈通告
關於發佈《放射工作人員健康要求及監護規範》等5項衛生健康標準的通告
現發佈《放射工作人員健康要求及監護規範》等5項衛生健康標準,編號和名稱如下:
標準編號 | 標準名稱 | 代替標準編號 |
一、強制性國家職業衛生標準 | ||
放射工作人員健康要求及監護規範 | GBZ 98—2017、 GBZ 235—2011 | |
GBZ 101—2011 | ||
GBZ 120—2006、 GBZ 133—2009、 GBZ 134—2002、 GBZ 136—2000、 GBZ 178—2017、 WS 457—2014、 WS 533—2017、 部分代替GBZ 179—2006 | ||
放射治療放射防護要求 | GBZ 121—2017、 GBZ 131—2017、 GBZ 161—2004、 GBZ/T 257—2014、 部分代替GBZ 126—2011、 部分代替GBZ 168—2005、 部分代替GBZ 179—2006 | |
二、強制性衛生行業標準 | ||
WS 76—2017、 WS 518—2017、 WS 520—2017、 WS 521—2017、 WS 522—2017、 WS 530—2017、 WS 581—2017 | ||
上述標準自2021年5月1日起施行,被代替標準同時廢止,GBZ 126—2011、GBZ 168—2005、GBZ 179—2006已被全部代替。
特此通告。
國家衛生健康委
2020年10月26日
5 前言
根據《中華人民共和國職業病防治法》制定本標準。
本標準按照GB/T 1.1—2009給出的規則起草。
本標準代替GBZ 120—2006《臨牀核醫學放射衛生防護標準》、GBZ 133—2009《醫用放射性廢物的衛生防護管理》、GBZ 134—2002《放射性核素敷貼治療衛生防護標準》、GBZ 136—2002《生產和使用放射免疫分析試劑(盒)衛生防護標準》、GBZ 178—2017《粒籽源永久性植入治療放射防護要求》、WS 457—2014 《醫學與生物學實驗室使用非密封放射性物質的放射衛生防護基本要求》、WS 533—2017《臨牀核醫學患者防護要求》、GBZ 179—2006《醫療照射放射防護基本要求》的核醫學部分。
本標準以GBZ 120—2006和WS 533—2017爲主體,整合了核醫學防護相關的標準。與上述標準相比,除編輯性修改外主要技術變化如下:
——增加了外購放射性藥物活度抽樣檢測要求(見 4.1.1);
——增加了按人份分裝藥物活度偏差的要求(見 4.1.1);
——增加了核醫學工作場所輔助用房的要求(見 5.1.3 和 5.1.4);
——增加了核醫學工作場所平面佈局設計原則和相關要求(見 5.1);
——對於核醫學工作場所分類的內容,進行了整理,僅作爲工作場所室內和裝備結構的要求的判定條件,將其計算方法作爲附錄G給出,並對原標準中的相關資料和數據進行了修正 (見5.2.1,GBZ 120—2006 的 4.2~4.4) ;
——增加了核醫學工作場所內放射性氣溶膠濃度的控制要求(見 5.3 和附錄 J 中的 J.2.3);
——增加了個人防護用品配備種類、數量、規格的要求;增加了輔助用品及場所洗消用品的配置要求(見 6.1);
——細化了近期核醫學治療患者死後屍檢管理(見第 9 章,GBZ 120—2006 的 6.9);
——刪除了氣體廢物管理的部分內容(見 GBZ 133—2009 的第 7 章);
——刪除了放射性廢物含有多種核素時判斷的免管計算公式(見 GBZ 133—2009 的 4.5);
——刪除了敷貼治療正當化與最優化要求(見 GBZ 134—2002 的 8.1);
——刪除了敷貼治療時的方案設計、療程分割等屬於計劃階段的要求(見 GBZ 134—2002 的 8.4);
——刪除了最大敷貼治療面積的規定(見 GBZ 134—2002 的 8.12);
——刪除了籽粒源活度測量方法(見 GBZ 178—2017 的附錄 C);
——修改了敷貼器源面照射均勻度和源面空氣吸收劑量率或參考點空氣吸收劑量率的不確定度(見12.1.5,GBZ 134—2002 的 4.5));
——增加了131I 治療放射防護要求(見第 10 章);
——增加了廢棄敷貼器的處置要求(見 12.1.8);
——增加自制敷貼器的活度確定要求(見 12.2);
——增加了應急處理要求(見第 13 章);
——更新了核醫學中患者或受檢者接受劑量的估算方法(見附錄 D);
本標準起草單位:中國疾病預防控制中心輻射防護與核安全醫學所、中國醫學科學院放射醫學研究所、廣東省職業病防治院、山東省醫學科學院放射醫學研究所、蘇州大學、復旦大學放射醫學研究所、中國醫學科學院腫瘤醫院、江蘇省疾病預防控制中心、中國人民解放軍總醫院、中國醫學科學院北京協和醫院。
本標準主要起草人:安晶剛、張良安、鄒劍明、羅素明、鄧大平、塗彧、吳錦海、李海亮、耿繼武、張震、耿建華、餘寧樂、王進、陳英茂、李方、巴建濤。
本標準代替了GBZ 120—2006、GBZ 133—2009、GBZ 134—2002、GBZ 136—2002、GBZ 178—2017、WS 457—2014、WS 533—2017、GBZ 179—2006的核醫學部分。
GBZ 120—2006的歷次版本發佈情況爲:
——GB 16360—1996、GBZ 120—2002。
GBZ 133—2009的歷次版本發佈情況爲:
——WS 2—1996、GBZ 133—2002。
GBZ 134—2002的歷次版本發佈情況爲:
——WS 179—1999。
GBZ 136—2002的歷次版本發佈情況爲:
——WS 181—1999。
GBZ 178—2017的歷次版本發佈情況爲:
——GBZ 178—2006、GBZ 178—2014。
WS 533—2017的歷次版本發佈情況爲:
——GB 16361—1996、GB 16361—2012。
6 標準正文
6.1 1 範圍
本標準規定了醫療機構中核醫學診斷、治療、研究和放射性藥物製備中有關人員以及工作場所的放射防護要求。
本標準適用於醫療機構開展核醫學診斷、治療、研究和放射性藥物製備中使用放射性物質時的防護。
6.2 2 規範性引用文件
下列文件對於本文件的應用是必不可少的。凡是注日期的引用文件,僅注日期的版本適用於本文件。凡是不注日期的引用文件,其最新版本(包括所有的修改單)適用於本文件。
GB 2894 安全標誌及其使用導則
GB/T 4835.1 輻射防護儀器 β、X和γ輻射周圍和/或定向劑量當量(率)儀和/或監測儀 第1部分:便攜式工作場所和環境測量儀與監測儀
GB/T 14056.1 表面污染測定第1部分:β發射體(Eβmax>0.15 MeV)和α發射體
GB/T 14318 輻射防護儀器 中子周圍劑量當量(率)儀
GB 18871 電離輻射防護與輻射源安全基本標準
GBZ 128 職業性外照射個人監測規範
GBZ 129 職業性內照射個人監測規範
6.3 3 術語和定義
下列術語和定義適用於本文件。
3.1
控制區 controlled area
在輻射工作場所劃分的一種區域,在這種區域內要求或可能要求採取專門的防護手段和安全措施,以便在正常工作條件下控制正常照射或防止污染擴散,以及防止潛在照射或限制其程度。
3.2
監督區 supervised area
在輻射工作場所中未指定作爲控制區的一個規定區域,但就該區域而言,即使通常不需要採取非專門防護措施或安全手段,也要對職業照射情況不斷進行審查。
3.3
衰變池 decay pool
用於收集、存儲、排放放射性廢液的容器,放射性廢液在該容器中自然衰變。
3.4
敷貼治療 applicator therapy
選擇適當的放射性核素面狀源作爲敷貼器覆蓋在患者病變部位的表面,照射一定時間,達到治療目的的放射治療方法。
3.5
放射性核素敷貼器 radionuclide applicator
將一定活度的放射性核素,製成具有不同形狀和面積的面狀源,作爲敷貼治療用的放射源,簡稱敷貼器或敷貼源。
3.6
植入槍 implant gun
3.7
定位模板 fixed pattern plate
3.8
植入針 implant needle
3.9
氣溶膠 aerosol
分散在氣體中的固體微粒或液體微滴所構成的懸浮體系。
6.4 4 總則
6.4.1 4.1 管理要求
4.1.1 開展核醫學工作的醫療機構應對放射工作人員、患者或受檢者以及公衆的防護與安全負責,主要包括:
a) 應制定全面的質量保證大綱,該大綱至少包括附錄A中A.1建議的內容;
b) 應建立健全包括患者或受檢者防護在內的管理制度和操作流程,該管理制度和操作流程至少包括附錄A中A.2建議的內容;
c) 應配備與其服務項目相適應並且性能合格的核醫學診療設備(包括相關輔助設備)、放射防護與放射性藥物施用量質量控制儀器、個人防護用品;
d) 應對外購的按人份分裝的放射性藥物活度進行抽樣檢測,抽樣率不應小於10%;按人份分裝的放射性藥物活度實測值與期望值的偏差應不大於±10%;應按國家相關規定定期對防護檢測儀表和活度計進行檢定或校準,取得合格和有效的檢定或校準證書;
e) 應保障放射工作人員、患者或受檢者以及公衆的放射防護安全與健康,對工作人員所受的職業照射應加以限制,使其符合GB 18871職業照射劑量限值的規定,個人監測應符合GBZ 128和GBZ 129的要求;
f) 制定並落實放射防護管理制度,有效實施質量保證大綱,採取合理和有效的措施以預防設備故障和人爲失誤;
g) 應針對實施診療時可能出現的故障或失誤,制定應急預案,並進行應急培訓和演練,將可能出現的故障或失誤所致後果減到最小;
h) 制定人員培訓計劃,對人員的專業技能、放射防護知識和有關法律知識進行培訓,使之滿足放射工作人員的工作崗位要求。
4.1.2 執業醫師應保障患者或受檢者免受不必要的照射,其主要責任與義務包括正當性判斷、告知患者或受檢者輻射對健康的危害,爲其他執業醫師提供相應的信息。
4.1.3 核醫學從業人員、輻射防護負責人和其他相關人員在他們的具體活動領域內對輻射防護法規和標準的應用負有相應的職責。
4.1.4 核醫學設備供方及提供維護服務的公司對本標準負有特定的責任,爲了適應這些責任,供方應:
a) 提供核醫學所涉及的源、設備和儀器生產和銷售的許可證;
b) 在設備運轉出現異常或非計劃的事件時(即使沒有造成對健康的緊急危險)提供技術援助。
6.4.2 4.2 正當性要求
6.4.2.1 4.2.1 一般要求
4.2.1.1 所有新型核醫學診療技術和方法,醫療機構在應用前都應通過正當性判斷;已判斷爲正當的技術和方法,當取得新的或重要的證據並需要重新判斷時,應對其重新進行正當性判斷。
4.2.1.2 核醫學醫師應掌握相關醫學影像診療技術的特點及其適應證,使用時應嚴格控制其適應證範圍。
4.2.1.3 執業醫師在申請放射性藥物診療前,應注意查閱以往患者或受檢者檢查資料,應避免不必要的檢查。
4.2.1.4 爲了避免對胚胎、胎兒和嬰兒造成意外輻射照射,應對患者或受檢者是否懷孕或哺乳進行詢問和評估,並有相應記錄,並將有關告知說明張貼在覈醫學部門入口處和給藥前候診處顯著位置。
6.4.2.2 4.2.2 診斷中的正當性要求
4.2.2.1 除有臨牀指徵並必須使用放射性藥物診斷技術外,宜儘量避免對懷孕的婦女使用診斷性放射性藥物;若必須使用時,應告知患者或受檢者胎兒可能存在潛在風險。
4.2.2.2 除有臨牀指徵並必須使用放射性藥物診斷技術外,應儘量避免對哺乳期婦女使用放射性藥物;若必須使用時,應建議患者或受檢者參照附錄B的建議適當停止哺乳。
4.2.2.3 除有臨牀指徵並必須使用放射性藥物診斷技術外,通常不宜對兒童實施放射性核素顯像檢查,若需對兒童進行這種檢查,應參照附錄C的建議減少放射性藥物施用量,而且宜選擇短半衰期的放射性核素。
6.4.2.3 4.2.3 治療中的正當性要求
4.2.3.1 除非是挽救生命的情況,對懷孕的婦女不應實施放射性藥物的治療,特別是含131I和32P的放射性藥物。爲挽救生命而進行放射性藥物治療時,應參照附錄D的方法對胎兒接受劑量進行評估,並書面告知患者胎兒可能存在潛在風險。
4.2.3.2 除非是挽救生命的情況,宜儘量避免對哺乳期婦女進行放射性藥物治療;若必須使用時,應建議患者或受檢者參照附錄B的建議適當停止哺乳。
6.4.3 4.3 最優化要求
6.4.3.1 4.3.1 一般要求
4.3.1.1 核醫學醫師審查放射性藥物診療申請時,應採用以下措施,使患者或受檢者接受的劑量儘可能低:
a) 根據不同患者或受檢者的身體情況選用適當的放射性藥物及其施用活度,特別要注意兒童與器官功能損害的患者或受檢者;
b) 對非檢查器官應儘量使用阻斷放射性藥物吸收的方法,並使其加速排除;
d) 要充分應用已有的信息,避免一切不必要的重複照射;
4.3.1.2 應有對放射性藥物診療方案及患者或受檢者身份進行驗證的程序。
4.3.1.3 對符合附表L.2 放射性藥物的患者出院時,應提供書面和口頭的指導,以便他們在出院後能有效地減少對家庭成員、護理人員和公衆所造成的照射,特別是未成年人和孕婦。
6.4.3.2 4.3.2 診斷中的最優化要求
4.3.2.1 對患者或受檢者進行核醫學診斷中應注意和採取如下最優化措施:
a) 使用放射診斷藥物之前,應有確定患者或受檢者身份、施藥前患者或受檢者的準備和施藥程序等有關信息的程序,應確保給每例患者或受檢者施用的放射性藥物活度與處方量相符,並做好給藥記錄;
b) 對每個診斷程序,應適當考慮與該程序有關的核醫學診斷參考水平(參見附錄E);
c) 應適當選擇準直器、能量窗、矩陣尺度、採集時間和放大因子等,以及單光子發射計算機斷層成像(SPECT)或正電子發射計算機斷層掃描(PET)的有關參數和放大因子;
d) 採用動態分析時,爲獲取最佳品質影像,也應適當選取幀的數量、時間間隔等參數;
e) 在實施診斷後,尤其是在檢查後的短時間內,應鼓勵患者或受檢者(特別是兒童)多飲水、多排泄,以加快排出放射性藥物。
4.3.2.2 採用99Tcm及其放射性藥物對孕婦進行核醫學診斷時,可直接採用較小的施用藥量和延長成像時間來進行優化,此時通常不需要估算胎兒受照劑量;放射性碘等放射性核素易於穿過胎盤屏障,從而引起胎兒攝入,這時應參照附錄D對胎兒受照劑量進行評估,以避免造成事故性照射。
4.3.2.3 僅當有明顯的臨牀指徵時,纔可以對兒童實施放射性核素顯像檢查,並應根據患兒的體重、身體表面積或其他適用的準則儘可能減少放射性藥物施用量,選擇半衰期儘可能短的放射性核素。
6.4.3.3 4.3.3 治療中的最優化要求
4.3.3.1 應按附錄F的建議告知已接受放射性藥物治療的婦女在一段時期內避免懷孕。
4.3.3.2 已接受131I(碘化物)、32P(磷酸鹽)或 89Sr(氯化鍶)治療的男性宜採取避孕措施 4 個月。
4.3.3.3 在對患者進行核醫學治療時,應採用以下最優化措施:
a) 在使用放射治療藥物之前,應有確定患者身份、施藥前患者的準備和施藥等有關信息的程序;
b) 在給婦女使用放射性藥物前,應詢問確認患者是否懷孕或哺乳;
c) 除非是挽救生命的情況,孕婦不應接受放射性藥物的治療,特別是含131I 和32P 的放射性藥物;放射性藥物的治療,通常應在結束懷孕和哺乳期後進行;爲挽救生命而進行放射性藥物治療時,若胎兒接受劑量不超過 100 mGy,可以不終止懷孕;
d) 要特別注意防止由於患者的嘔吐物和排泄物造成的放射性污染;
e) 當需要進行患者劑量估算時,宜由具備專門知識的人員按附錄 D 建議的方法對每次治療所致患者輻射劑量進行評估並予以記錄,特別是嬰兒和胎兒所受劑量。
6.5 5 工作場所的放射防護要求
6.5.1 5.1 工作場所平面佈局和分區
5.1.1 在醫療機構內部區域選擇核醫學場址,應充分考慮周圍場所的安全,不應鄰接產科、兒科、食堂等部門,這些部門選址時也應避開核醫學場所。儘可能做到相對獨立佈置或集中設置,宜有單獨出、入口,出口不宜設置在門診大廳、收費處等人羣稠密區域。
b) 保持影像設備工作場所內較低輻射水平以避免對影像質量的干擾;
c) 在覈醫學診療工作區域,控制區的入口和出口應設置門鎖權限控制和單向門等安全措施,限制患者或受檢者的隨意流動,保證工作場所內的工作人員和公衆免受不必要的照射;
d) 在分裝和給藥室的出口處應設計衛生通過間,進行污染檢測。
5.1.3 核醫學工作場所從功能設置可分爲診斷工作場所和治療工作場所。其功能設置要求如下:
a) 對於單一的診斷工作場所應設置給藥前患者或受檢者候診區、放射性藥物貯存室、分裝給藥室(可含質控室)、給藥後患者或受檢者候診室(根據放射性核素防護特性分別設置)、質控(樣品測量)室、控制室、機房、給藥後患者或受檢者衛生間和放射性廢物儲藏室等功能用房;
b) 對於單一的治療工作場所應設置放射性藥物貯存室、分裝及藥物準備室、給藥室、病房(使用非密封源治療患者)或給藥後留觀區、給藥後患者專用衛生間、值班室和放置急救設施的區域等功能用房;
c) 診斷工作場所和治療工作場所都需要設置清潔用品儲存場所、員工休息室、護士站、更衣室、衛生間、去污淋浴間、搶救室或搶救功能區等輔助用房;
d) 對於綜合性的核醫學工作場所,部分功能用房和輔助用房可以共同利用;
e) 正電子藥物製備工作場所至少應包括迴旋加速器機房工作區、藥物製備區、藥物分裝區及質控區等。
5.1.4 核醫學放射工作場所應劃分爲控制區和監督區。控制區一般包括使用非密封源核素的房間(放射性藥物貯存室、分裝及(或)藥物準備室、給藥室等)、掃描室、給藥後候診室、樣品測量室、放射性廢物儲藏室、病房(使用非密封源治療患者)、衛生通過間、保潔用品儲存場所等。監督區一般包括控制室、員工休息室、更衣室、醫務人員衛生間等。應根據 GB 18871 的有關規定,結合核醫學科的具體情況,對控制區和監督區採取相應管理措施。
5.1.5 核醫學工作場所的佈局應有助於開展工作,避免無關人員通過。治療區域和診斷區域應相對分開佈置。根據使用放射性藥物的種類、形態、特性和活度,確定核醫學治療區(病房)的位置及其放射防護要求,給藥室應靠近病房,儘量減少放射性藥物和給藥後患者或受檢者通過非放射性區域。
5.1.6 通過設計合適的時間空間交通模式來控制輻射源(放射性藥物、放射性廢物、給藥後患者或受檢者)的活動,給藥後患者或受檢者與注射放射性藥物前患者或受檢者不交叉,給藥後患者或受檢者與工作人員不交叉,人員與放射性藥物通道不交叉。合理設置放射性物質運輸通道,便於放射性藥物、放射性廢物的運送和處理;便於放射性污染的清理、清洗等工作的開展。
5.1.7 應通過工作場所平面佈局的設計和屏蔽手段,避免附近的輻射源(核醫學周邊場所內的輻射裝置、給藥後患者或受檢者)對診斷區設備成像、功能檢測的影響。
5.1.8 正電子藥物製備場所,應按相關的藥物生產管理規定,合理規劃工作流程,使放射性物質的傳輸運送最佳化,減少對工作人員的照射。迴旋加速器室、藥物製備室及分裝區域的設置應便於放射性核素及藥物的傳輸,並便於放射性藥物從分裝熱室至注射室間的運送。
6.5.2 5.2 放射防護措施要求
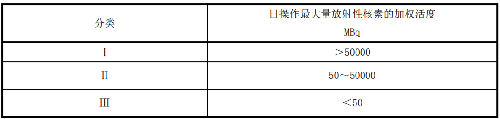
5.2.1 核醫學的工作場所應按照非密封源工作場所分級規定進行分級,並採取相應防護措施。
5.2.2 應依據計劃操作最大量放射性核素的加權活度對開放性放射性核素工作場所進行分類管理,把工作場所分爲Ⅰ、Ⅱ、Ⅲ三類。不同類別核醫學工作場所用房室內表面及裝備結構的基本放射防護要求見表 1,核醫學工作場所分類的加權活度計算方法見附錄 G。
表 1 不同核醫學工作場所用房室內表面及裝備結構的基本放射防護要求
| 種類 | 分類 | ||
| Ⅰ | Ⅱ | Ⅲ | |
| 結構屏蔽 | 需要 | 需要 | 不需要 |
| 地面 | 與牆壁接縫無縫隙 | 與牆壁接縫無縫隙 | 易清洗 |
| 表面 | 易清洗 | 易清洗 | 易清洗 |
| 分裝櫃 | 需要 | 需要 | 不必須 |
| 通風 | 特殊的強制通風 | 良好通風 | 一般自然通風 |
| 管道 | 特殊的管道a | 普通管道 | 普通管道 |
| 盥洗與去污 | 洗手盆b和去污設備 | 洗手盆b和去污設備 | 洗手盆b |
5.2.3 核醫學工作場所的通風按表 1 要求,通風系統獨立設置,應保持核醫學工作場所良好的通風條件,合理設置工作場所的氣流組織,遵循自非放射區向監督區再向控制區的流向設計,保持含放射性核素場所負壓以防止放射性氣體交叉污染,保證工作場所的空氣質量。合成和操作放射性藥物所用的通風櫥應有專用的排風裝置,風速應不小於 0.5 m/s。排氣口應高於本建築物屋頂並安裝專用過濾裝置,排出空氣濃度應達到環境主管部門的要求。
5.2.4 分裝藥物操作宜採用自動分裝方式,131I給藥操作宜採用隔室或遙控給藥方式。
5.2.5 放射性廢液衰變池的設置按環境主管部門規定執行。暴露的污水管道應做好防護設計。
5.2.7 核醫學場所中相應位置應有明確的患者或受檢者導向標識或導向提示。
5.2.8 給藥後患者或受檢者候診室、掃描室應配備監視設施或觀察窗和對講裝置。迴旋加速器機房內應裝備應急對外通訊設施。
5.2.9 應爲放射性物質內部運輸配備有足夠屏蔽的儲存、轉運等容器。容器表面應設置電離輻射標誌。
5.2.10 掃描室外防護門上方應設置工作狀態指示燈。
5.2.11 迴旋加速器機房內、藥物製備室應安裝固定式劑量率報警儀。
5.2.12 迴旋加速器機房應設置門機聯鎖裝置,機房內應設置緊急停機開關和緊急開門按鍵。
5.2.13 迴旋加速器機房的建造應避免採用富含鐵礦物質的混凝土,避免混凝土中採用重晶石或鐵作爲骨料。不帶自屏蔽的迴旋加速器機房的特殊防護措施:
a) 在靶區周圍採用“局部屏蔽”的方法,吸收中子以避免中子活化機房牆壁;
b) 機房牆壁內表面設置可更換的襯層;
c) 選擇不易活化的混凝土材料;
d) 牆體中有含硼等防中子物質。
5.2.14 迴旋加速器機房電纜、管道等應採用S型或折型穿過牆壁;在地溝中水溝和電纜溝應分開。不帶自屏蔽的迴旋加速器應有單獨的設備間。
6.5.3 5.3 工作場所的防護水平要求
5.3.1 核醫學工作場所控制區的用房,應根據使用的核素種類、能量和最大使用量,給予足夠的屏蔽防護。在覈醫學控制區外人員可達處,距屏蔽體外表面 0.3 m 處的周圍劑量當量率控制目標值應不大於 2.5µSv/h,控制區內屏蔽體外表面 0.3m 處的周圍劑量當量率控制目標值應不大於 25µSv/h,宜不大於 2.5µSv/h;核醫學工作場所的分裝櫃或生物安全櫃,應採取一定的屏蔽防護,以保證櫃體外表面 5 cm 處的周圍劑量當量率控制目標值應不大於25 µSv/h;同時在該場所及周圍的公衆和放射工作人員應滿足個人劑量限值要求。屏蔽計算中所涉及的常用放射性藥物理化特性參見附錄 H。PET 相關房間的輻射屏蔽計算方法和示例參見附錄 I。自屏蔽迴旋加速器機房的屏蔽計算方法由迴旋加速器在所有工作條件下所產生中子的最大通量(取決於加速器的類型、能量、粒子類型以及使用的靶等)決定。
5.3.2 應根據使用核素的特點、操作方式以及潛在照射的可能性和嚴重程度,做好工作場所監測,包括場所周圍劑量當量率水平、表面污染水平或空氣中放射性核素濃度等內容, 工作場所放射防護檢測方法見附錄J。開展核醫學工作的醫療機構應定期對放射性藥物操作後劑量率水平和表面污染水平進行自主監測,每年應委託有相應資質的技術服務機構進行檢測。
單位爲貝可每平方釐米
| 表面類型 | α放射性物質 | β放射性物質 | ||
| 極毒性 | 其他 | |||
| 工作臺、設備、牆壁、地面 | 控制區a | 4 | 4×10 | 4×10 |
| 監督區 | 4×10-1 | 4 | 4 | |
| 工作服、手套、工作鞋 | 控制區 | 4×10-1 | 4×10-1 | 4 |
| 監督區 | ||||
| 手、皮膚、內衣、工作襪 | 4×10-2 | 4×10-2 | 4×10-1 | |
a 該區內的高污染子區除外。
6.6 6 操作中的放射防護要求
6.6.1 6.1 個人防護用品、輔助用品及去污用品配備
6.6.1.1 6.1.1 個人防護用品及去污用品
開展核醫學工作的醫療機構應根據工作內容,爲工作人員配備合適的防護用品和去污用品(見附錄K),其數量應滿足開展工作需要。對陪檢者應至少配備鉛橡膠防護衣。當使用的99Tcm活度大於800 MBq時,防護用品的鉛當量應不小於0.5 mmPb,個人防護用品及去污用品具體配置見附錄K;對操作68Ga、18F等正電子放射性藥物和131I的場所,此時應考慮其他的防護措施,如:穿戴放射性污染防護服、熟練操作技能、縮短工作時間、使用注射器防護套和先留置注射器留置針等措施。
6.6.1.2 6.1.2 輔助用品
根據工作內容及實際需要,合理選擇使用移動鉛屏風、注射器屏蔽套、帶有屏蔽的容器、托盤、長柄鑷子、分裝櫃或生物安全櫃、屏蔽運輸容器/放射性廢物桶等輔助用品。防護通風櫃的典型屏蔽厚度參見附錄I。
6.6.2 6.2 放射性藥物操作的放射防護要求
6.2.1 操作放射性藥物應有專門場所,如臨牀診療需要在非專門場所給藥時則需採取適當的防護措施。放射性藥物使用前應適當屏蔽。
6.2.3 操作放射性藥物時,應根據實際情況,熟練操作技能、縮短工作時間並正確使用個人防護用品。
6.2.4 操作放射性碘化物等揮發性或放射性氣體應在通風櫃內進行。通風櫃保持良好通風,並按操作情況必要時進行氣體或氣溶膠放射性濃度的監測;操作放射性碘化物等揮發性或放射性氣體的工作人員宜使用過濾式口罩。
6.2.5 控制區內不應進食、飲水、吸菸、化妝,也不應進行無關工作及存放無關物品。
6.2.6 操作放射性核素的工作人員,在離開放射性工作場所前應洗手和進行表面污染檢測,如其污染水平超過表 2 規定值,應採取相應去污措施。
6.2.7 從控制區取出物品應進行表面污染檢測,以杜絕超過表 2 規定的表面污染控制水平的物品被帶出控制區。
6.2.8 爲體外放射免疫分析目的而使用含3H、14C、125I 等核素的放射免疫分析試劑盒可在一般化學實驗室進行。
6.2.9 放射性物質的貯存容器或保險箱應有適當屏蔽。放射性物質的放置應合理有序、易於取放,每次取放的放射性物質應只限於需用的部分。
6.2.10 放射性物質貯存室應定期進行放射防護監測,無關人員不應入內。
6.2.11 貯存和運輸放射性物質時應使用專門容器,取放容器中內容物時,不應污染容器。容器在運輸時應有適當的固定措施。
6.2.12 貯存的放射性物質應及時登記建檔,登記內容包括生產單位、到貨日期、核素種類、理化性質、活度和容器表面放射性污染擦拭試驗結果等。
6.2.13 所有放射性物質不再使用時,應立即送回原地安全儲存。
6.2.14 當發生放射性物質溢出、散漏事故時,應根據單位制定的放射事故處置應急預案,參照使用 6.1.2 和附錄 K 所列用品,及時控制、消除放射性污染;當人員皮膚、傷口被污染時,應迅速去污並給予醫學處理。
6.2.15 核醫學放射工作人員應按 GBZ 128 的要求進行外照射個人監測,同時對於近距離操作放射性藥物的工作人員,宜進行手部劑量和眼晶狀體劑量監測,保證眼晶狀體連續 5 年期間,年平均當量劑量不超過 20 mSv,任何 1 年中的當量劑量不超過 50 mSv;操作大量氣態和揮發性物質的工作人員,例如近距離操作131I 的工作人員,宜按照 GBZ 129 的要求進行內照射個人監測。
6.7 7 患者或受檢者放射防護要求
6.7.1 7.1 核醫學診斷參考水平
7.1.1 執業醫師應參照核醫學診斷參考水平(見附錄 E),以保證放射性藥物施用活度的合理性。
7.1.2 使用參考水平的原則如下:
a) 當患者或受檢者劑量或施用活度顯著低於相應的參考水平,又不能提供有用的診斷信息或給患者或受檢者帶來預期的醫療利益時,應按需要採取糾正行動;
b) 當患者或受檢者劑量或施用活度顯著超出相應的參考水平時,應考慮參考水平是否未達到輻射防護優化,或醫學實踐活動是否保持在適當良好水平;這些參考水平是對一般而言的,僅具參考作用,實施診斷檢查的醫師,應根據患者或受檢者的體質、病理條件、體重和年齡等具體情況,確定合理的施用量。
6.7.2 7.2 患者出院的管理要求
7.2.1 接受131I 治療的患者,應在其體內的放射性活度降至 400 MBq 或距離患者體表 1m 處的周圍劑量當量率不大於 25μSv/h 方可出院,以控制該患者家庭與公衆成員可能受到的照射。對接受其他放射性藥物治療的患者僅當患者體內放射性活度低於附錄 L 中 L.2 要求時才能出院。患者體內活度檢測控制應按附錄 L 中 L.3 推薦的方法進行。
7.2.2 對甲亢和甲狀腺癌患者,出院時應按附錄L中L.4給出接觸同事和親屬及到公衆場所的合理限制和有關防護措施(限制接觸時間及距離等)的書面建議。
6.7.3 7.3 陪護者、探視者和家屬的防護管理要求
7.3.1 開展核醫學工作的醫療機構應向陪護者、探視者和家庭成員提供有關的輻射防護措施(例如限定接觸或接近患者或受檢者的時間等)及其相應的書面指導(見附錄 L),用附錄 L 中 L.1 給出的劑量控制參考值對其所受劑量加以約束,使其在患者或受檢者診斷或治療期間所受的劑量不應超過 5 mSv。兒童應儘量避免探視已施用放射性藥物的患者或受檢者,無法避免時所受劑量不應超過 1 mSv。
7.3.2 對接受放射性藥物治療的患者,應對其家庭成員提供輻射防護的書面指導。對接受放射性藥物治療的住院患者,僅當其家庭成員中的成人所受劑量不能超過 5 mSv、其家庭成員中的兒童以及其他公衆所受劑量不能超過 1 mSv,才能允許患者出院。探視者和家庭成員所受劑量的估算方法以及與劑量約束相對應的放射性藥物施用量可見附錄 L 中的方法。
6.8 8 醫用放射性廢物的放射防護管理要求
8.1 放射性廢物分類,應根據醫學實踐中產生廢物的形態及其中的放射性核素種類、半衰期、活度水平和理化性質等,將放射性廢物進行分類收集和分別處理。核醫學常用放射性核素的物理特性參見附錄 H。
8.2 設廢物儲存登記表,記錄廢物主要特性和處理過程,並存檔備案。
8.3 放射性廢液衰變池應合理佈局,池底和池壁應堅固、耐酸鹼腐蝕和無滲透性,並有防泄漏措施。
8.4 開展放射性藥物治療的醫療機構,應爲住院治療患者或受檢者提供有防護標誌的專用廁所,專用廁所應具備使患者或受檢者排泄物迅速全部衝入放射性廢液衰變池的條件,而且隨時保持便池周圍清潔。
8.5 供收集廢物的污物桶應具有外防護層和電離輻射警示標誌。在注射室、注射後病人候診室、給藥室等位置放置污物桶。
8.6 污物桶內應放置專用塑料袋直接收納廢物,裝滿後的廢物袋應密封,不破漏,及時轉送存儲室,放入專用容器中存儲。
8.7 對注射器和碎玻璃器皿等含尖刺及棱角的放射性廢物,應先裝入利器盒中,然後再裝入專用塑料袋內。
8.8 每袋廢物的表面劑量率應不超過 0.1 mSv/h,質量不超過 20 kg。
8.10 廢物袋、廢物桶及其他存放廢物的容器應安全可靠,並在顯著位置標有廢物類型、核素種類、存放日期等說明。
8.11 廢物包裝體外表面的污染控制水平:β<0.4 Bq/cm2。
6.9 9 屍檢放射防護要求
a) 屍檢應儘可能推遲到屍體體內放射性活度降低到無需特殊防護措施時進行;
b) 進行屍檢的醫師及相關人員應穿戴防護用品並佩戴個人劑量計;
c) 對屍檢後的房間應進行放射防護監測和去污,對覆蓋物等其他物件也應進行放射防護監測,無法去污或沒必要去污時作放射性廢物處理。
6.10 10131I 治療患者住院期間的放射防護要求
6.10.1 10.1 場所放射防護要求
10.1.1131I 治療病房區應爲相對獨立的場所,病房區入口處應設緩衝區。患者住院後,只能在治療區活動。
10.1.2131I 治療病房區應有獨立的通風系統,通風管道應有過濾裝置,並定期更換,更換的過濾裝置按放射性固體廢物處理。
10.1.3131I 治療住院患者的排泄物不應直接排到醫院的公共污水管道,應先經過衰變池的衰變。下水管道宜短,露出地面的部分應進行防護和標記。
10.1.4 病房內應設置患者專用廁所和淋浴間,廁所內應有患者沖廁所和洗手的提示。
10.1.5 病房可設置採光窗,採光窗應進行必要的防護,使其符合 5.3.1 要求。
10.1.6 分裝室與給藥室之間藥物傳遞應便捷,分裝好的131I 宜採用機械或自動、半自動的方式傳遞到給藥室,給藥過程應有監控。分裝室應設置工作人員通過間,通過間應配備表面污染檢測及劑量率檢測儀表及清洗設施。
10.1.7 施用了131I 治療藥物的患者如需住院應使用專用病房。專用病房宜爲單人間,如不能實現,每間病房最多不應超過 2 人,並且 2 人之間應設置適當的防護屏蔽。
10.1.8 病房中應配備對講、監控等設施。
10.1.9 患者使用過的被服應先進行存放衰變,衰變至少一個半衰期再進行清洗。
10.1.10 在131I 病房場所應使用專用的保潔用品,不能和其他場所(包括核醫學其他放射性場所)混用,病房區域內應有存放及清洗保潔用品的場所。
6.10.2 10.2 治療期間的放射防護要求
10.2.1 宜訂購按照患者人份分裝的131I 藥物,如果需要分裝,則應配備分裝防護通風廚,宜採用自動分裝、機械手分裝或半自動分裝。
10.2.3 除醫護人員之外的人員不應進入病房。
10.2.4 向病房內傳遞生活必需品,應通過病房外的緩衝區傳遞。
10.2.5 2 名及以上患者不宜近距離接觸或者集聚。
10.2.6 給藥過程中應提供防污染措施。
10.2.7 醫護人員宜通過視頻及對講進行查房等醫療活動。當醫護人員必須進入專用病房對患者進行救治時,應穿戴個人防污染用品。
10.2.8 病房區域內應配備測量患者體內活度的設備或可測量周圍劑量當量率的儀器,按照7.2 的要求進行出院管理。
10.2.9 應減少放射性廢物的產生量。患者食物宜選用產生廢物少的食材。
6.11 11 粒籽源植入放射防護要求
6.11.1 11.1 一般要求
11.1.1 應配備粒籽源劑量測量儀器(如井型電離室),測量儀器應定期校準。並配備探測光子能量下限低於 27 keV 的輻射防護監測儀。
11.1.2 應配備 CT 機、X 射線機、B 超等影像設備以及粒籽植入治療的放射治療計劃系統。
11.1.3 應具備對放射性廢物處置的設施和技術方案。
11.1.6 植入治療室應爲工作人員配備個人防護用品(見附錄 K),數量應滿足工作需求。
11.1.7 植入治療室與貯存室應分開。
11.1.8 手術結束後應對手術區域使用劑量率儀進行檢測,以排除粒籽源在手術植入過程中遺漏的可能。拿出手術室的輔料等均應進行檢測,防止粒籽源粘連帶出手術室。
6.11.2 11.2 粒籽源貯存
11.2.1 待用的粒籽源應裝入屏蔽容器內,並存放在專用房間。
11.2.2 應建立粒籽源出入庫登記制度,詳細記錄日期時間、入庫活度/數量、送貨人、接收人、出庫活度/數量、去往場所、出庫經手人、接收人等。
11.2.3 應定期檢查粒籽源實際庫存數量及貯存場所,對庫存中的粒籽源應標明其用途。
11.2.4 應建立顯示每個貯存器的標籤,在標籤上標明取出的粒籽源數量。
11.2.6 廢棄或泄漏的粒籽源應放置在專用鉛罐內,退回廠家。
6.11.3 11.3 工作人員的放射防護要求
11.3.1 操作人員應在鉛當量不低於 0.5 mmPb 的屏風後分裝粒籽源,屏風上應有鉛玻璃觀察窗,鉛玻璃鉛當量不低於 0.5 mmPb。
11.3.2 工作人員防護用品配備見附錄 K,操作前要穿戴好防護用品。防護衣厚度不應小於0.25 mmPb 鉛當量。對性腺敏感器官,可考慮穿含 0.5 mmPb 鉛當量防護的三角褲或三角巾。
11.3.3 粒籽源分裝操作室檯面和地面應無滲漏易於清洗,分裝應採取防污染措施。分裝過程中使用長柄鑷子,輕拿輕放,避免損傷或刺破粒籽源,不應直接用手拿取粒籽源。
11.3.4 在實施粒籽源手術治療前,應制定詳細可行的實施計劃,並準備好所需治療設備,如定位模板、植入槍等,儘可能縮短操作時間。
11.3.5 拿取掉落的粒籽源應使用長柄器具(如鑷子),儘可能增加粒籽源與操作人員之間的距離。在整個工作期間,應快速完成必要的操作程序,所有無關人員儘可能遠離放射源。
11.3.6 如粒籽源破損引起泄漏而發生污染,應封閉工作場所,將源密封在屏蔽容器中,控制人員走動,以避免放射性污染擴散,並進行場所去污和人員應急處理。
6.11.4 11.4 患者治療過程的放射防護最優化要求
11.4.1 治療醫師應根據臨牀檢查結果,分析及確定腫瘤體積。根據治療計劃報告,確定所需的粒籽源總活度及靶區所需粒籽源個數。
11.4.2 治療醫師應正確勾畫實際腫瘤靶區。在影像引導下或術中,通過植入針準確無誤地將粒籽源植入腫瘤靶區,保護靶區相鄰的重要器官。
11.4.3 粒籽源植入後應儘快使用合適的影像方法,確認植入粒籽源個數。
6.11.5 11.5 住院患者管理要求
11.5.1 植入粒籽源術後的患者,當有人接近時應當在植入部位對應的體表進行適當的輻射屏蔽。
11.5.2 植入粒籽源患者宜使用臨時專用病房並將其劃爲臨時控制區。如無專用病房,病人牀邊 1.5 m 處應劃爲臨時控制區。控制區入口處應有電離輻射警示標誌,除醫護人員外,其他無關人員不應入內,患者也不應隨便離開。醫護人員查房,家屬成員如需長時間陪護應與患者保持 1 m 以上的距離。
11.5.3 接受植入粒籽源治療的前列腺患者和胃腸道患者應使用專用便器或專用浴室和廁所。肺部或氣管植入粒籽源患者,在住院期間應帶口罩,以避免粒籽源咳出丟失在周圍環境中,如發現粒籽源咳出,應報告主管醫生並採取相應的應急措施。前列腺植入粒籽源的患者爲防止隨尿液排出,在植入後兩週內,應使用容器接尿液。如果發現植入的粒籽源流失到患者的膀胱或尿道,應用膀胱內鏡收回粒籽源並放入鉛罐中貯存。
11.5.4 當患者或家庭成員發現患者體外的粒籽源時,不應用手拿,應當用勺子或鑷子夾取粒籽源,放在預先準備好的鉛容器內(主管醫師事先給予指導)。該容器返還給主管醫師。
11.5.5 臨時控制區內,任何物品在搬離病房之前應進行監測,被污染物品按放射性廢物處理。
11.5.6 植入粒籽源出院患者應建立登記制度並給患者提供一張信息卡,信息卡內容應包括:患者姓名、住址、電話、年齡、有效個人證件號碼、植入部位、醫院及電話、植入粒籽源個數、植入時間、出院粒籽源數量、檢查日期等。
6.11.6 11.6 出院患者的防護告知內容
11.6.1 粒籽源植入前列腺患者,植入數天內應避免性生活,在 2 周~3 周後可以過性生活,宜使用避孕套。植入粒籽源後的前 4 個月,尤其是前兩週內,日常生活中應與配偶保持 60 cm距離。
11.6.2 粒籽源植入患者出院後,如果發現粒籽源脫出時應用鑷子或勺子將粒籽源放入容器中,然後聯繫主管醫師。
11.6.3 植入粒籽源的患者出院 2 個月內,陪護者或探視者與患者長時間接觸時,距離至少應保持在 1 m 遠;兒童和孕婦不應與患者同住一個房間;患者不能長時間接觸或擁抱兒童。
11.6.4 患者應避免與孕婦近距離接觸,探視時距離患者至少 1 m 以外。植入粒籽源患者,在植入 240 d 後(除到醫院複診外),應儘量避免到公衆場所活動。
6.11.7 11.7 粒籽源活度檢測要求
11.7.1 對植入治療的粒籽源,植入前應至少抽取 10%(至少不能少於 3 顆)或全部(植入數≤5 顆)進行源活度的質量控制檢測。醫院使用當前活度值與實際測量活度值相對偏差不超過 5%。
11.7.2 粒籽源分裝前,用粒籽源活度測量儀器(如井型電離室)測量同批次粒籽源活度或粒籽源使用當天,對出廠源活度進行衰變校正。125I、103Pd 衰變校正因子參見附錄 M。
計算廠家提供源標稱活度Aapp,n與實際測量源活度Aapp,t相對偏差:

式中:
Dev(%) ——相對偏差;
Aapp,n ——廠家提供源標稱活度值,單位爲貝可(Bq);
Aapp,t ——實際測量活度值,單位爲貝可(Bq)。
6.12 12 放射性核素敷貼治療放射防護要求
6.12.1 12.1 放射性核素敷貼治療器的放射防護要求
12.1.1 放射性核素應選用半衰期較長、β射線能量較高,不伴生γ輻射或僅伴生低能γ輻射的放射性核素,例如 90Sr90Y 和32P 敷貼器。
12.1.2 外購放射性核素敷貼器應具有生產廠家或製作者的介紹及檢驗合格證書,並應有生產批號和檢驗證書號。介紹應載明敷貼器編號、核素名稱及化學符號、輻射類型及能量、放射性活度、源面空氣吸收劑量率、表面放射性污染與泄漏檢測、檢測日期、使用須知和生產單位名稱。
12.1.3 商品敷貼器除具有源箔、源殼、源面保護膜、鋁合金保護環框和源蓋外,尚應有防護屏和手柄或其它固定裝置,敷貼器的安全分級應符合 GB 4075 的要求。
12.1.4 商品敷貼源應封裝嚴密,並規定推薦使用期限。超過使用期限或表面污染超過標準或疑有泄漏者應送回製作單位經檢修後,再確定能否繼續使用。
12.1.5 敷貼源投入臨牀使用前,除自制敷貼器(如32P 敷貼器)外應有法定計量機構認可的源面照射均勻度和源面空氣吸收劑量率或參考點空氣吸收劑量率的測量數據,其不確定度不大於±5%,並附帶有劑量檢定證書。
12.1.6 自制敷貼器的處方劑量應根據病變性質和病變部位確定,根據處方劑量和面積大小確定所用放射性核素活度。
12.1.7 眼科用敷貼器可根據病變需要做成不同形狀(如圓形、船形、半圓形)或開有上述不同形狀的窗的防護套來適應治療不同角膜、結膜病變的需要。
12.1.8 廢棄商品敷貼器應按放射性廢源管理,自制敷貼器可根據核素的性質按放射性廢物管理。
6.12.2 12.2 自制32P敷貼器的特殊防護要求
12.2.132P 敷貼器的製作單位應配備活度計及 β 污染檢查儀,並具有製作32P 敷貼器的專用工具。
12.2.232P 敷貼器的製作間,其牆壁、地面及工作臺面應鋪易去除污染的鋪料。
12.2.332P 敷貼器製作時應在通風櫥內操作,製作者應戴乳膠手套。
12.2.5 實施治療時,應由醫護人員操作,在不接觸患者或受檢者皮膚的一面用不小於 3 mm厚的橡皮覆蓋屏蔽。
12.2.6 自制的32P 敷貼器,應對其數量、活度、使用情況等進行登記。
6.12.3 12.3 敷貼器貯源箱的放射防護要求
12.3.1 貯源箱的外表面應標有放射性核素名稱、最大容許裝載放射性活度和牢固、醒目的電離輻射標誌(見 GB 2894)。
12.3.2 貯源箱的屏蔽層結構應分內外兩層。內層爲鋁或有機玻璃等低原子序數材料,其厚度應大於 β 輻射在相應材料中的最大射程。外層爲適當厚度的鉛、鑄鐵等重金屬材料,並具有防火、防盜的性能。
12.3.3 距離貯源箱表面 5cm 和 100 cm 處因泄漏輻射所致的周圍劑量當量率分別不應超過10 μSv/h 和 1 μSv/h。
6.12.4 12.4 敷貼治療設施的放射防護要求
12.4.1 敷貼治療應設置專用治療室,該治療室應與診斷室、登記值班室和候診室分開設置。治療室內使用面積應滿足治療要求。
12.4.2 治療室內高1.5 m以下的牆面應有易去污的保護塗層。地面,尤其在治療患者位置,應鋪有可更換的質地較軟又容易去污染的鋪料。
12.4.3 治療室內患者座位之間應保持 1.2 m 的距離或設置適當材料與厚度的防護屏蔽。
12.4.4 治療室內應制定敷貼治療操作規程及衛生管理制度,並配有 β 污染檢查儀等檢測儀器。
6.12.5 12.5 敷貼治療中的放射防護要求
12.5.1 實施敷貼治療前,應詳細登記治療日期、使用敷貼源的編號、輻射類型、活度、照射部位與面積,併發給具有患者姓名、性別、年齡、住址、診斷和照射次數等項目的治療卡。
12.5.2 每次治療前,先收回患者的治療卡,再給予實施敷貼治療。治療完畢,先如數收回敷貼器再發給治療卡。由工作人員收回敷貼器放回貯源箱內保存。
12.5.4 實施治療時,應用不小於 3 mm 厚的橡皮泥或橡膠板等屏蔽周圍的正常組織。對顏面部位的病變,屏蔽其周圍正常皮膚;對其他部位的病變,則在病變周圍露出正常皮膚不大於 0.5 cm。並在周圍已屏蔽的皮膚上覆蓋一張玻璃紙或塑料薄膜後,將敷貼器緊密貼在病變部位。
12.5.5 敷貼治療時,照射時間長的可用膠布等固定,請患者或陪同人員協助按壓敷貼器,照射時間短的可由治療人員親自按壓固定敷貼器,有條件者可利用特製裝置進行遠距離操作。
12.5.6 敷貼器應定期進行衰變校正,以調整照射時間。每次治療時應有專人使用能報警的計時器控制照射時間。治療過程中應密切觀察治療反應和病變治療情況,及時調整照射劑量,防止產生併發症。
12.5.7 敷貼治療中,醫務人員應採取有效的個人防護措施,如戴有機玻璃眼鏡或面罩和儘量使用遠距離操作工具。
12.5.8 敷貼器使用中應避免銳器損壞源窗面。不應將敷貼器浸入水、酒精等溶劑中,使用後應存放於乾燥處。
6.12.6 12.6 敷貼治療的放射防護檢測
6.12.6.1 12.6.1 驗收檢測
新購置或經檢修後的敷貼器正式用於臨牀前,應進行驗收檢測,驗收檢測項目如下:
b) 距離貯源箱表面 5 cm 及表面 100 cm 處周圍劑量當量率的檢測;
c) 敷貼治療室內地面、牆面及治療設備表面放射性污染的檢測;
d) 治療室外周圍劑量當量率。
6.12.6.2 12.6.2 定期檢測
a) 12.6.1 中 a)、b)、c)每年一次;
b) 當其中任一項疑有損壞或問題時應隨時檢測。
6.12.6.3 12.6.3 檢測方法與評價指標
a) 敷貼器源窗表面完整性污染與放射性物質泄漏的檢測,按 GB 4075 推薦的擦拭法測其β放射性活度,其值應小於 200 Bq;
b) 室內β放射性污染和室外周圍劑量當量率按表 2 和 5.3.1 控制。
6.13 13 應急處理要求
6.13.1 13.1 應急預案的編制要求
6.13.2 13.2 異常照射應急處理
13.2.1 以下情況爲異常照射:
a) 任何放射性核素治療中,出現患者或靶組織辨識錯誤,或使用的藥物、劑量,或劑量的分次給予情況等與執業醫生處方不同;
d) 任何設備故障、事故、錯誤或受到其他非正常發生的潛在照射。
13.2.2 針對異常照射,開展核醫學工作的醫療機構通常應進行以下應急處理:
a) 按附錄D推薦的方法估算患者或受檢者受到的劑量,特別是懷孕患者或受檢者及其胎兒;
b) 當胎兒待積有效劑量有可能大於100 mSv時,應對懷孕患者或受檢者儘快使用阻斷放射性藥物吸收的方法,並使其加速排除;
c) 立即組織實施所有爲防止同類事件再次發生所需的糾正措施;
d) 對異常照射調查後應儘快向監管機構提交書面報告,說明事件的原因,以及上述a)和b)的內容;
13.2.3 如果人員的皮膚或衣物受到放射性物質的污染,除立即進行去污處理外,還應按GBZ/T 244推薦的方法進行皮膚劑量的估算和評價。
6.13.3 13.3 異常照射事例及應急情況類型
7 附錄
7.1 附錄A(規範性附錄)質量保證大綱、有關規章制度和操作流程
A.1 醫療照射質量保證大綱
醫療照射質量保證大綱至少應包括以下內容:
a) 對新或維修過的顯像器件和輻照裝置,使用前應測量其相關的物理參數,並且以後對其進行定期測量;
b) 患者或受檢者診斷或治療中使用的相關的物理參數和臨牀方法;
c) 書面記錄和操作的規範化程序(例如患者或受檢者的病史和體徵、診斷摘要、適應證和禁忌證等);
d) 確認使用的放射性藥物及其使用程序與執業醫師開具的處方相一致的驗證程序;
f) 對已制定的質量保證大綱進行定期審查並及時更新。
A.2 管理制度和操作流程
管理制度和操作流程至少應包括以下內容:
a) 診療申請及處方程序(包括患者或受檢者的病史和體徵、診斷摘要、調查的適合性和禁忌證等內容);
b) 放射藥物使用程序(包括可靠的施藥程序及藥物施用量質控、患者或受檢者信息及身份識別等內容);
c) 臨牀工作程序(包括放射性藥物製備及轉運、臨牀環境、患者或受檢者的運送和準備、設備性能、採購規程和廢物處理等內容);
d) 技術培訓及經驗收集程序(包括所有相關人員的培訓和經驗收集等內容);
e) 數據分析和處理程序(包括處理規程、設備性能、數據完整性等內容);
f)放射性藥品臺賬制度,記錄全部購入的藥品,每次領取的數量及領取人簽字等信息。
7.2 附錄B(資料性附錄)有關患者或受檢者適當停止哺乳的建議
施用不同類型放射性藥物後,需要婦女哺乳中斷及其中斷時期的建議見表B.1。
表 B.1 施用不同類型放射性藥物一定活度後對中斷哺乳的建議


注:此表採用 2018 年 IAEA 安全標準系列 No.SSG-46 附錄 III 的表 3 的建議值。
a 4 小時中斷不但應考慮了奶對嬰兒的內照射,也考慮了母親餵奶時對嬰兒的外照射。
b 4 小時中斷中考慮了奶對嬰兒的內照射時不應忽略遊離高鍀酸鹽的貢獻,同時也應考慮母親餵奶時對嬰兒的外照射。
c 當99Tcm-高鍀酸鹽的活度高於 400 MBq 需要 24h 的中斷時間。
d123I 標記的除碘馬尿的所有物質的中斷時間至少爲 3 周,是可能存在124I 或125I 雜質的風險。
f 患者應在放射性碘給藥前 6 周停止母乳餵養,以儘量減少對乳房的輻射劑量。
7.3 附錄C(資料性附錄)有關兒童減少放射性藥物施用量的建議
一般情況下對兒童施用放射藥物時,其施用量用式(C.1)計算。

式中:
f ——成人施用量施用於兒童的分數,其值列於表C.1;
A成——成人放射藥物施用量,單位爲兆貝可(MBq)。
表 C.1 成人施用量施用於兒童的分數建議
| 年齡段 | f | 年齡段 | f |
| 初生~1 個月 | 1/18~1/14 | 4 歲~6 歲 | 1/3~2/5 |
| 1 個月~6 個月 | 1/14~1/7 | 6 歲~9 歲 | 2/5~1/2 |
| 6 個月~1 歲 | 1/7~1/5 | 9 歲~14 歲 | 1/2~2/3 |
| 1 歲~2 歲 | 1/5~1/4 | 14 歲~18 歲 | 2/3~全量 |
| 2 歲~4 歲 | 1/4~1/3 | —— | |
| 注:以上資料基於《中華人民共和國藥典》1995年版。 | |||
表C.1 中 值是不同年齡組一個範圍值,在這個範圍值內不同放射藥物的取值不相同,其具體值可參考表C.2中不同放射性藥物的有效劑量比進行取值,即有效劑量比大,範圍內的具體 值應向其向小的方向取值。例如,表C.1中初生~1個月的 值在1/18~1/14範圍,按表C.2 中201Tl氯化物的有效劑量比最大(22.8), 值應取1/18;99TcmMAG3(巰基乙酰基三甘氨酸)有效劑量比最小(2.70), 值應取1/14;其他核素按有效劑量比的大小,在1/18~1/14範圍取值。


注:資料來自IAEA,Nuclear Medicine Resources Manual,2006。
對錶C.2中放射性藥物所致不同年齡的有效劑量比小於2時,可直接參考附錄E中兒童的核醫學診斷參考水平給藥。
7.4 附錄D(資料性附錄)核醫學中患者或受檢者接受劑量的估算方法
a) 核醫學診療中,用放射性活度施用量(A)與單位施用量的患者或受檢者不同器官所接受的吸收劑量(dT)的乘積來估算患者或受檢者不同器官的劑量(DT),見式(D.1):
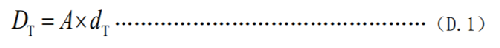
式中:
DT——患者或受檢者 T 器官所受的吸收劑量,單位爲毫戈瑞(mGy);
A ——放射性活度施用量,單位爲兆貝可(MBq);
dT——單位施用量下患者或受檢者 T 器官所接受的的吸收劑量,單位爲毫戈瑞每兆貝可(mGy/MBq)。
b) 在覈醫學患者或受檢者劑量估算中,用有效劑量對全身接受劑量進行綜合評價,有效劑量E用式(D.2)進行計算:

式中:
E ——有效劑量,單位爲毫希沃特(mSv);
A ——放射性活度施用量,單位爲兆貝可(MBq);
dE——單位施用量引起的患者或受檢者的有效劑量,單位爲毫希沃特每兆貝可(mSv/MBq)。
在表D.1~表D.4中分別列出了成人(>14歲)、少兒(≤14歲且>8歲)、幼兒(≤8歲且>3歲)和嬰兒(≤3歲)患者或受檢者的dT和dE的值,這些建議值來自國際放射防護委員會(ICRP)53號、80號、106號和128號出版物。
注1:本附錄各表中僅列出少數器官,不能用這些少量器官的數據估算有效劑量,因爲接受劑量最大的器官有可能未列出,這樣估算的結果可能會有數量級的差異。如果要估算有效劑量,請參看 ICRP53 號、ICRP 80 號、ICRP 106 號和 ICRP 128 號出版物。
注2:在進行核醫學患者或受檢者劑量估算時,應該用 ICRP 53 號、ICRP 80 號、ICRP 106 號和 ICRP 128號出版物的方法及參數,不應使用 GB 18871—2002 附錄 C 中表 C.3 的 e(g),後者不但數據陳舊,而且是連續攝入模式的估算,它僅用於職業照射。
服用放射藥物的懷孕母親所致的胎兒的有效劑量,F E用式(D.3)估算:

式中:
A ——放射性活度施用量,單位爲兆貝可(MBq);
dF——懷孕母親服每 MBq 放射性藥物致使胎兒的有效劑量值,單位爲毫希沃特每兆貝可(mSv/MBq),其值列在表 D.5 中。
當用式(D.3)估算的胎兒劑量超過 100mSv 時,應建議患者或受檢者終止懷孕或避免懷孕。
表 D.1 核醫學中成人單位施用量患者或受檢者接受的器官吸收劑量(dT)及有效劑量(dE)







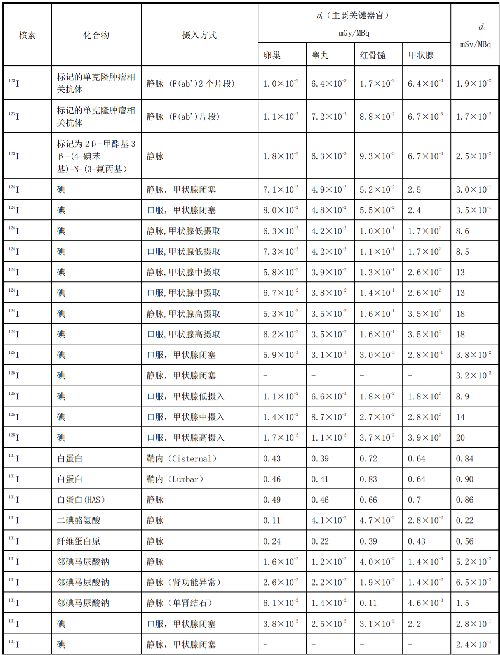


表 D.2 核醫學中少兒單位施用量患者或受檢者接受的器官吸收劑量(dT)及有效劑量(dE)
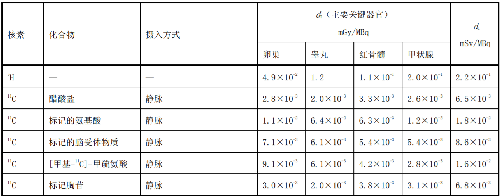
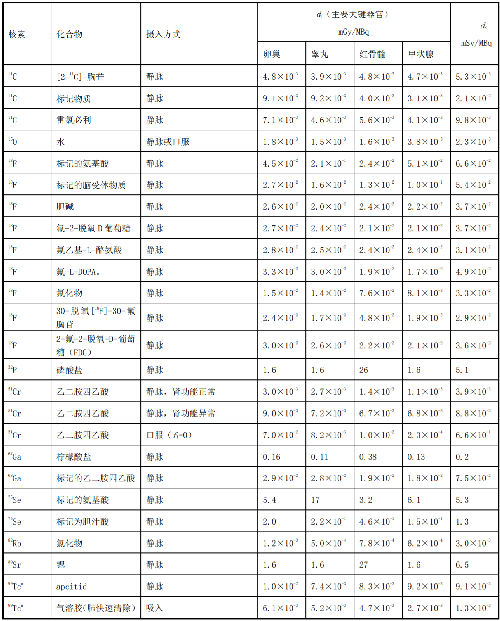


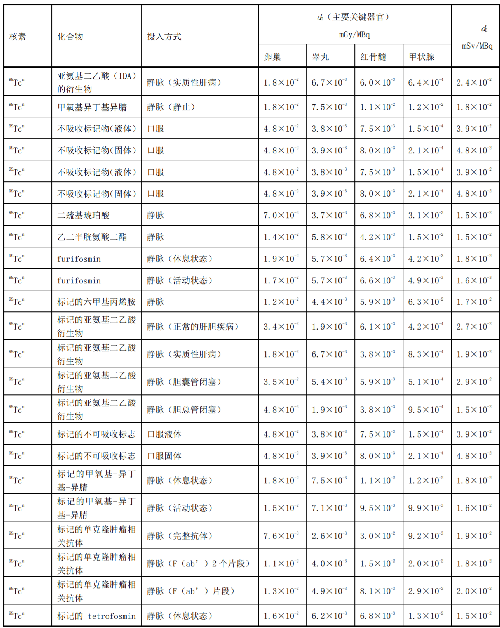


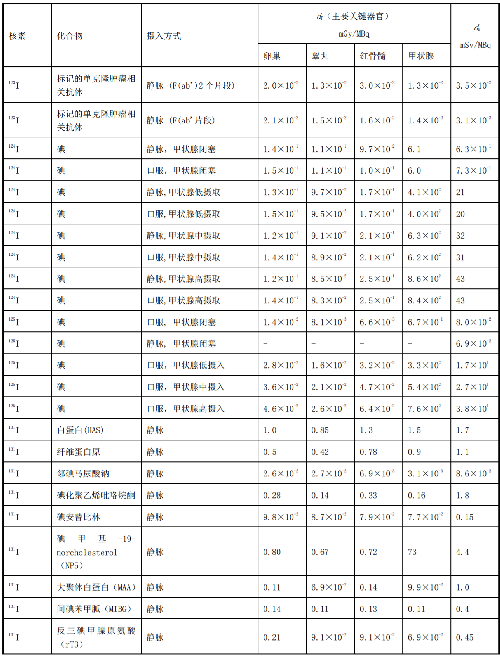

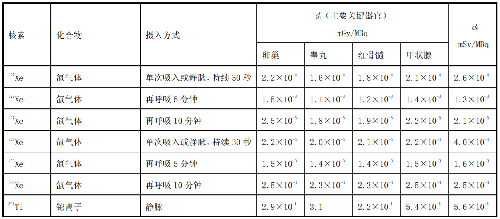
表 D.3 核醫學中幼兒單位施用量患者或受檢者接受的的器官吸收劑量(dT)及有效劑量(dE)
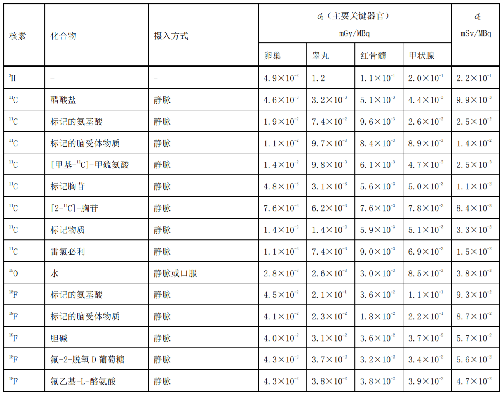








表 D.4 核醫學中嬰兒單位施用量患者或受檢者接受的器官吸收劑量(dT)及有效劑量(dE)
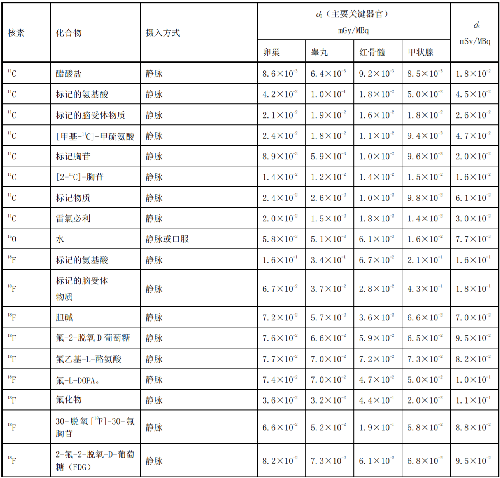


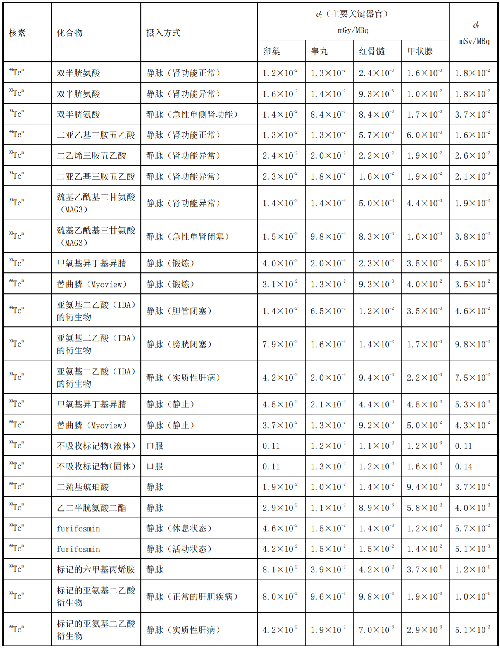
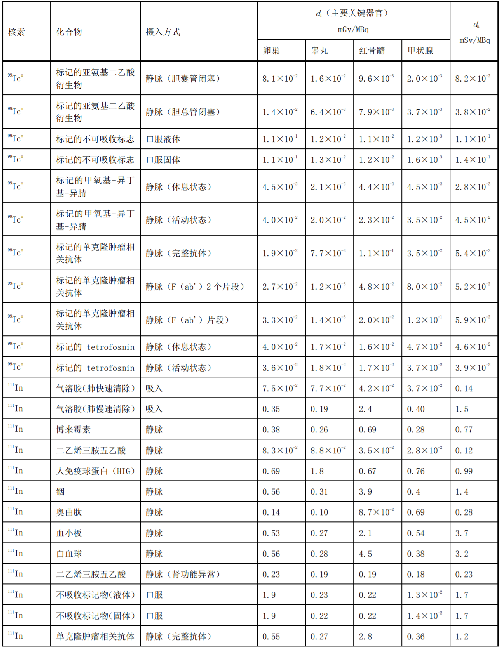


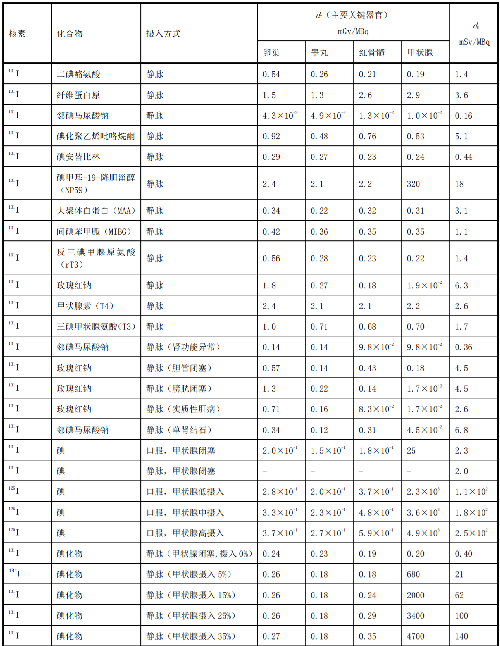
表D.5 懷孕母親施用每MBq放射性藥物致使胎兒的有效劑量值d


注:資料來自IAEA,Nuclear Medicine Resources Manual,2006。
7.5 附錄E(資料性附錄)核醫學診斷參考水平
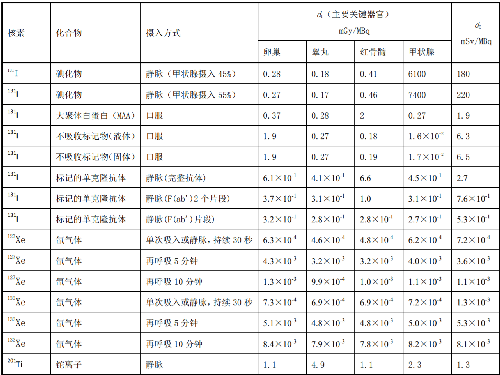
表 E.1 給出了典型成年受檢者各種常用放射藥物施用量的參考水平。
表 E.1 典型成年受檢者核醫學診斷過程放射藥物施用量的參考水平

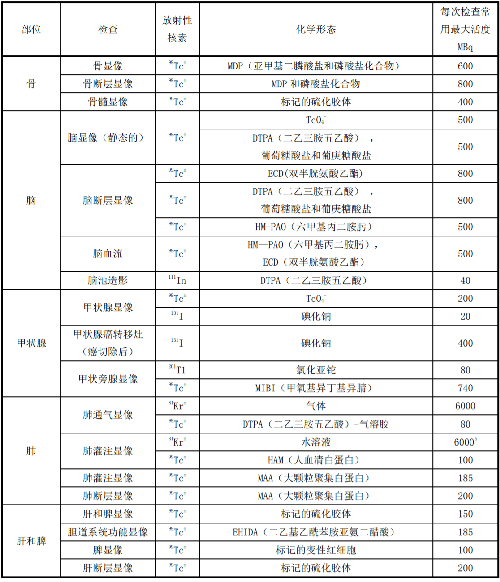
注:本表資料來自 IAEA 第 40 號安全報告的附錄Ⅵ。
原則上,兒童的施用量參考水平可以用成人的參考水平乘以附錄 C 的表 C.1 中的成人施用量用於兒童的分數 f 得到。表 E.2 是一個兒童的參考水平的舉例。

注1:施用量範圍低端應考慮較小的患者或受檢者。施用量取值可以考慮患者或受檢者的質量和 PET掃描時間。
注2:資料來自 2010 North American Consensus Guidelines。
7.6 附錄F(資料性附錄)接受放射性藥物治療的婦女在一段時期內避免懷孕的建議
對於使用下述放射性核素治療後的婦女,表 F.1 給出了治療用最大活度和治療後避免懷孕時間的建議。表 F.1 採用了 2018 年 IAEA 安全標準系列 No.SSG-46 附錄 II 的表 2 的建議值。
表 F.1 放射性核素治療用最大活度和治療後避免懷孕時間的建議

注:即使施用活度小於表列的值,避免懷孕的時間也按此表建議處理。
7.7 附錄G(規範性附錄)核醫學工作場所分類
G.2 加權活度計算方法見式(G.1):

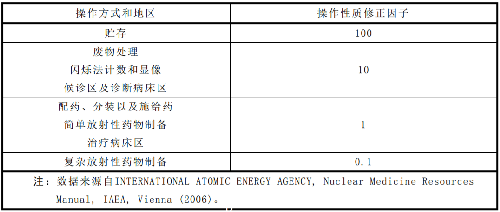
G.3 核醫學常用放射性核素的毒性權重因子相關參數見表G.2,不同操作性質的修正因子取值見表G.3。
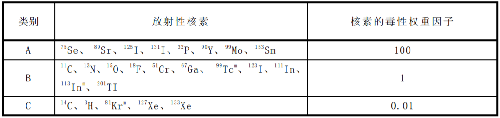
表 G.3 不同操作性質的修正因子
7.8 附錄H(資料性附錄)核醫學常用放射性核素參數
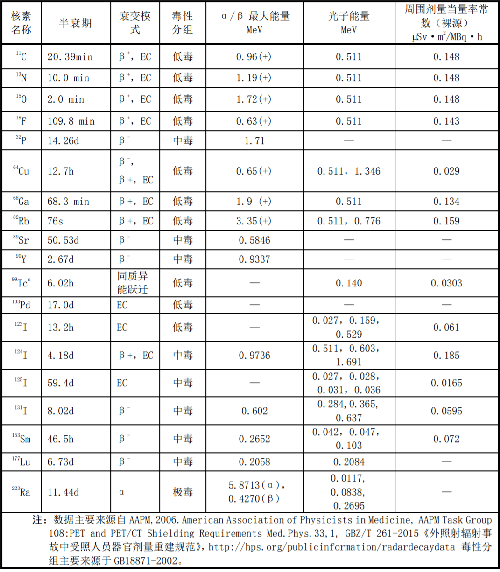
注:數據主要來源自 AAPM,2006.American Association of Physicists in Medicine, AAPM Task Group 108:PET and PET/CT Shielding Requirements Med.Phys.33,1, GBZ/T 261-2015《外照射輻射事故中受照人員器官劑量重建規範》,http://hps.org/publicinformation/radardecaydata 毒性分組主要來源於 GB18871-2002。
7.9 附錄I(資料性附錄)屏蔽計算方法
I.1 輻射屏蔽的一般考慮
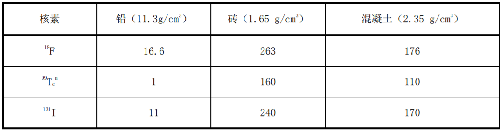
核醫學常用放射性核素的物理特性見表H.1,屏蔽計算時應採用可能應用放射性藥物的最大活度。常用核素屏蔽材料十分之一值層厚度(TVL)見表I.1。
表 I.1 常用核素屏蔽材料十分之一值層厚度(TVL)
操作不同活度的核素時防護通風櫃(熱室)的屏蔽厚度見表 I.2。
表 I.2 操作不同活度的核素時防護通風櫃的屏蔽厚度(mmPb)
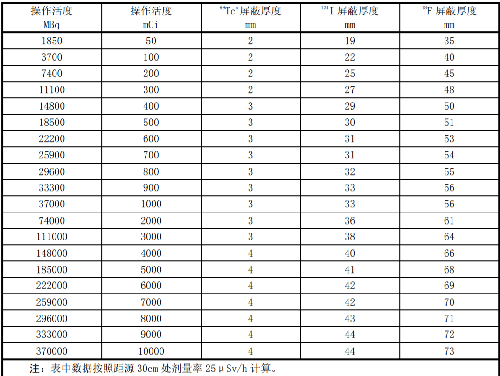
注:表中數據按照距源 30cm 處劑量率 25μSv/h 計算。
I.299Tcm診斷、131I治療、PET等工作場所的屏蔽計算保守起見,所有核素(如99Tcm、131I、18F等)工作場所的屏蔽,可採用瞬時劑量率計算方法。
符合瞬時劑量率目標要求的屏蔽厚度 x 的計算,見式(I.1) :
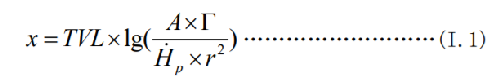
式中:

I.3 自屏蔽迴旋加速器機房的屏蔽估算方法
迴旋加速器屏蔽室外的劑量率可採用生產廠家提供的泄漏輻射劑量等高線,採用近似方法估算。估算公式見式(I.2)。
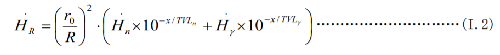
式中:

表 I.3 11MeV 迴旋加速器泄漏輻射不同屏蔽材料的 TVL 值
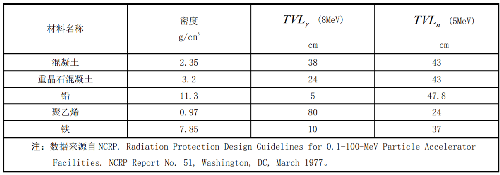
注:數據來源自 NCRP. Radiation Protection Design Guidelines for 0.1-100-MeV Particle Accelerator Facilities. NCRP Report No. 51, Washington, DC, March 1977。
7.10 附錄J(規範性附錄)核醫學工作場所放射防護和通風櫥風速檢測方法
7.10.1 J.1 檢測儀表通用要求
J.1.1 外照射檢測儀表
測量儀表應滿足以下要求:
a) 儀表響應時間滿足輻射場的測量;
c) 儀表最低可測讀值應不大於 0.1µSv/h;
d) X、檢測儀表符合 GB/T 4835.1 的要求;
測量儀表應滿足以下要求:
b) γ 譜儀儀表滿足 GB/T 14584 的規定。
7.10.2 J.2 放射防護檢測方法
J.2.1 外照射周圍劑量當量率檢測首先應進行巡測,以發現可能出現的高輻射水平區域。
在巡測的基礎上對關注點的局部屏蔽和縫隙進行重點檢測,外照射輻射水平巡測關注點包括:防護牆、地板、頂棚、防護門、觀察窗、操作位、管線洞口等具有代表性的檢測點。
J.2.2 表面污染巡測時檢測儀移動的速度應與所用儀器的響應時間匹配,探測器靈敏窗與被測表面的距離儘量靠近。一旦探測到污染區,應把探測器放在這個區域上方,在足夠長時間內保持位置不變,測量 α 放射性物質污染時探測器靈敏窗與被測表面的距離 0.5 cm,測量 β 放射性物質污染時探測器靈敏窗與被測表面的距離爲 1 cm。
J.2.3 根據採樣碘的物理化學性質,採用合適的收集介質,採樣流量與收集介質效率相匹配,採樣高度位於工作人員呼吸帶處,採樣位置儘量位於場所中央。
J.2.4 對不同區域輻射水平巡測時應考慮房間設計的結構特點、照射方向及建造中可能出現的問題。
J.2.5 在對同時存在γ射線和β射線場所進行表面污染檢測時,應採取有效措施,排除γ射線的干擾。
7.10.3 J.3 本底輻射水平檢測
J.3.1 在醫用輻射源未照射狀態下,選取工作場所有代表性的若干測量點(一般不低於 5
個測量點並能代表工作場所的分佈特點)作爲本底輻射水平測量的關注點,測量點應覆蓋醫用輻射源相關的工作場所。
J.3.2 本底外照射周圍劑量當量率測量點距地面高度 1.3m,儀器開機讀數穩定後每隔固定的時間間隔讀數一次並如實記錄至少 3 次,以讀數平均值乘以校準因子後作爲該測量點的本底值,最後給出該工作場所本底周圍劑量當量率的範圍值。
J.3.3 表面污染本底測量時探測器靈敏窗加蓋適當厚度的塑料板或鋁板(大於 α、β 的射程)屏蔽 α、β 射線,探測器在三倍響應時間內保持固定,記錄至少 3 個顯示值,以顯示值平均值除以校準因子後作爲該測量點的本底值。
7.10.4 J.4 放射防護檢測位置
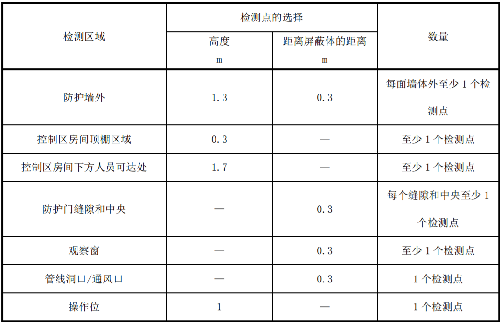
控制區邊界檢測點的選取應符合表 J.1 的要求,選擇檢測點應能包含檢測區域的最大值。
表 J.1 核醫學工作場所控制區邊界周圍劑量當量率檢測點的選擇及數量
7.10.5 J.5 放射防護檢測特殊要求
J.5.1 外照射
J.5.1.1 迴旋加速器應按照常用最大生產條件下製藥,在製藥臨近結束期間對機房周圍進
行檢測。其他場所檢測條件爲常用最大用量或可能存在的最大活度條件下進行檢測,核素的
擺放位置應按臨牀實際使用的流程情況擺放。
J.5.1.2 檢測含 CT 部分的設備機房防護時,檢測條件爲工作條件下核素常用最大用量和
CT 常用最大掃描條件,並根據實際運行情況設置與之等效的散射體。
J.5.2 表面污染
J.5.2.1 檢測人員在檢測過程中,應注意保護表面污染檢測儀不被沾污,在檢測工作結束
後,應用檢測儀器對自身的表面污染水平進行評估,特別是鞋底部分。
J.5.2.2 敷貼治療室內表面污染檢測應注意避免敷貼器輻射的影響。
J.5.3 空氣放射性污染
J.5.3.1 在操作過程中測量。
J.5.3.2 用空氣採樣器採樣服用液體131I 藥物工作場所空氣中放射性活度濃度的條件:
a) 採樣地點:在131I 分裝和患者或受檢者服藥處,工作人員站立地表面向上 1.5 m 處的呼吸帶。
b) 採樣量視場所空氣中預計的131I 活度濃度和 γ 譜儀的最低探測下限而定。
J.5.3.3 空氣採樣分析方法應符合 GB/T 11713、WS/T 184 的規定。
J.5.3.4 從事131I 治療的工作人員攝入放射性核素所致待積有效劑量採用式(J.1)計算:

其中:

在進行職業內照射劑量估算時,對放射性核素131I,其 e(τ)值可以從 GBZ 129 中獲得,用空氣採樣方法估算吸入所致放射性核素的攝入量時,可用式(J.2)計算:
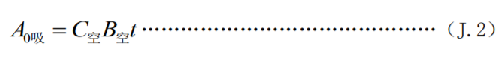
其中:
A0吸——通過呼吸道的攝入量,單位爲貝可(Bq) ;
C空——放射性核素131I 在空氣中的活度濃度,單位爲貝可每立方米(Bq /m3);
B空——工作人員呼吸率,單位爲立方米每小時(m3/h)(B空值成年人取 0.83 m3/h);
t ——在放射性核素131I 工作場所的累積時間,單位爲小時(h)。
7.10.6 J.6 放射防護特殊檢測位置選擇
特殊檢測位置要求見表 J.2。
表J.2 特殊檢測位置選擇


7.10.7 J.7 放射防護數據記錄與處理
J.7.1 數據記錄
數據記錄包括但不限於以下內容:
a) 截止日期、時間;
b) 場所和具體位置;
d) 檢測條件;
e) 儀器讀數:每個檢測點記錄不少於 3 個讀數,外照射檢測時以周圍劑量當量率記錄,表面污染檢測以計數率或 Bq/cm2爲單位進行記錄;
f) 特殊情況的備註說明;
g) 檢測者姓名。
J.7.2 數據處理
每個檢測點根據讀數計算平均值,對於離羣異常值應進行剔除。檢測結果應扣除檢測場所的本底讀數,並進行儀器的校準因子修正。外照射測量結果按式(J.3)處理:

報告檢測結果中如果包含了本底,需給出本底範圍。

當測量的面積小於測量儀器靈敏窗的面積時,應對面積進行修正;當測量的污染源與檢定/校準的源不一致時,應對源的活度響應R進行修正。
7.10.8 J.8 通風櫥風速檢測方法
測量風速時應在正常操作狀態,沒有手孔的通風櫥爲前檔玻璃開到一半,在前檔玻璃打開處測量,有手孔的爲 2 個手孔打開後,在手孔處測量。
7.11 附錄K(規範性附錄)個人防護用品和應急及去污用品
K.1 個人防護用品
個人防護用品見表 K.1。
表K.1 個人防護用品
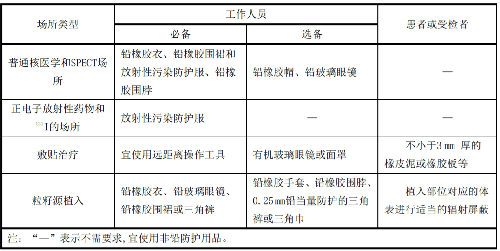
主要包括下列物品:一次性防水手套、氣溶膠防護口罩、安全眼鏡、防水工作服、膠鞋、去污劑和/或噴霧(至少爲加入清洗洗滌劑和硫代硫酸鈉的水);小刷子、一次性毛巾或吸水紙、氈頭標記筆(水溶性油墨)、不同大小的塑料袋、酒精溼巾、電離輻射警告標誌、膠帶、標籤、不透水的塑料布、一次性鑷子。
7.12 附錄L(規範性附錄)出院管理及陪護人員劑量控制的參考值
7.12.1 L.1 醫療照射劑量約束控制方法
L.1.1 通用準則
患者或受檢者家人或探訪者與接受核醫學診療的患者或受檢者接觸,應按如下方法控制接受的劑量:
a) 孕婦及3歲以下兒童應儘量避免接觸接受核醫學診療的患者或受檢者;
b) 3歲~10歲兒童每次接觸的劑量D3-10應滿足式(L.1):
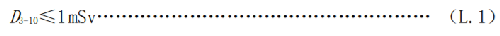
式中:
D3-10——3歲~10歲兒童每次接觸的劑量,單位爲毫希沃特(mSv)。
c) 10歲以上人員每次接觸的劑量 D>10應滿足式(L.2):
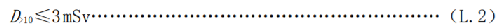
式中:
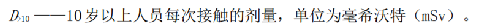
一般不應超過1mSv,即使10歲以上的人員每次接觸的劑量也不應超過3mSv。
D3-10和D>10均按如下方法估算:
a) 離患者或受檢者距離≥3 m的情況:
當患者或受檢者家人或探訪者與患者或受檢者接觸的距離≥3m 時,此時可用式(L.3)估算其劑量:
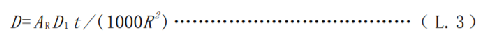
式中:
D ——患者或受檢者家人或探訪者接受的劑量,單位爲毫希沃特(mSv);
AR——放射性藥物施用到患者或受檢者後,某一時刻體內的放射性活度,單位爲兆貝可(MBq);
D 1 ——患者或受檢者體內單位放射性活度所致體外1m處的劑量率,單位爲微希沃特平方米每小時兆貝可(µSv∙m2(h∙MBq)-1),不同放射性藥物的D1推薦值見表K.1;
t ——接觸時間,單位爲小時(h);
R ——患者或受檢者家人或探訪者離患者或受檢者的距離,單位爲米(m)。
b) 離患者或受檢者距離<3m 的情況:
患者或受檢者家人或探訪者與患者或受檢者接觸的距離<3 m,此時若按反平方估算誤差會較大,爲此應按式(L.4)估算:
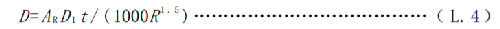
式中:
D ——患者或受檢者家人或探訪者接受的劑量,單位爲毫希沃特(mSv);
AR——放射性藥物施用到患者或受檢者後,某一時刻體內的放射性活度,單位爲兆貝可(MBq);
D1——患者或受檢者體內單位放射性活度所致體外1m處的劑量率,單位爲微希沃特平方米每小時兆貝可(µSv∙m2(h∙MBq)-1),不同放射性藥物的D1推薦值見表L.1;
t ——接觸時間,單位爲小時(h);
R ——患者或受檢者家人或探訪者離患者或受檢者的距離,單位爲米(m)。
儘管式(L.3)和式(L.4)的估算誤差較大,但對進行是否超過劑量約束的判斷還是可行的。
表L.1 患者或受檢者體內單位放射性活度所致體外1m處的周圍劑量當量率
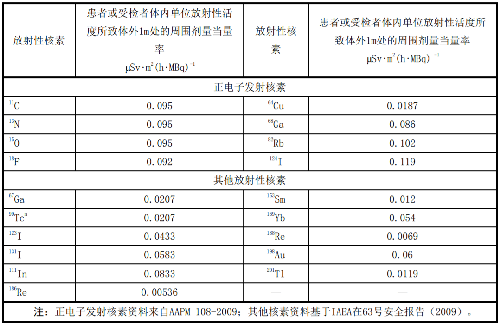
注:正電子發射核素資料來自AAPM 108-2009;其他核素資料基於IAEA在63號安全報告(2009)。
患者或受檢者體內放射性活度(A R)用式( L. 5)估算。
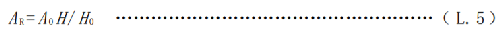
式中:
AR——測量時刻t 滯留的放射性活度,單位爲兆貝可(MBq);
A0——施用給患者或受檢者的放射性初始活度,單位爲兆貝可(MBq);
H ——時刻t 測量的周圍劑量當量率,單位爲微希沃特每小時(µSv/h);
H0——施藥後首次測量的周圍劑量當量率,單位爲微希沃特每小時(µSv/h)。
H0和 H用 圖 L. 1的方法進行規範的測量。 應在給患者或受檢者施用放射性核素後,還沒有任何排泄以前,儘快地用防護巡測儀進行首次周圍劑量當量率(H0)測量;到需關注的某一時刻,在這個固定位置上,用上述防護巡測儀(而且校準因子相同)再次測量周圍劑量當量率(H)。將相應的值帶入式(L.5)就可以得到關注時刻患者或受檢者體內放射性活度(AR) 。
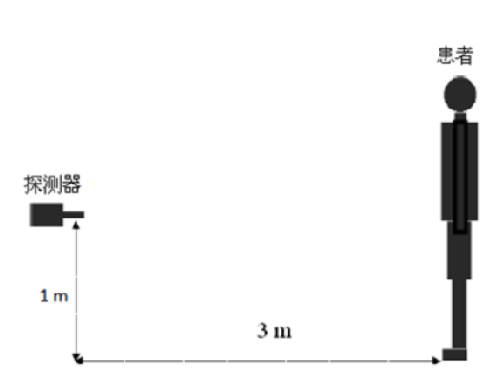
圖L.1 探測器與患者或受檢者的相互位置
L.2 患者出院的體內放射性活度要求
爲確保放射治療患者出院後,不至於使接觸患者的家庭成員及公衆超過相關的劑量約束或劑量限值,放射治療患者出院時體內放射性活度應符合表L.2的要求。
表L.2 放射治療患者出院時體內放射性活度的要求
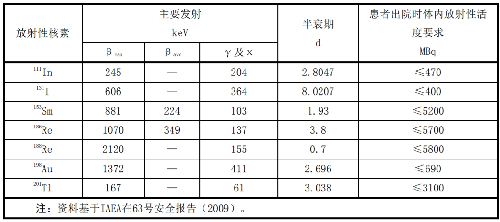
注:資料基於IAEA在63號安全報告(2009)。
L.3.1 有γ及χ發射的放射性核素
當施用給患者的是有γ及χ發射的放射性核素,則可採用L.1.2中(c)的方法檢測患者體內的放射性活度。
L.3.2 無γ及χ發射的放射性核素
當施用給患者的是無γ及χ發射的放射性核素,則可採用L.1.2中(c)類似方法檢測患
者體內的放射性活度,這時的距離可減少到30cm,測量儀器改爲表面污染儀。
L.4 出院患者輻射防護書面指導內容
對甲亢和甲狀腺癌患者出院時的輻射防護書面指導至少應包括以下內容:
a) 與同事和親屬的接觸應符合表L.3的限制;
當出院時患者體內的131I放射性活度爲400MBq時,根據表L.1,這時離患者1m處的周圍劑量當量率=4000.0583=23.3 µSv/h。顯然,這樣情況下參加2天以上的跟團旅遊會給其他人員帶去超過國家公衆年劑量限值的照射,爲此這類患者的出行時間及旅遊方式應符合表L.4的要求。
表L.3 甲亢和甲狀腺癌患者出院後與同事和親屬接觸的相關限制
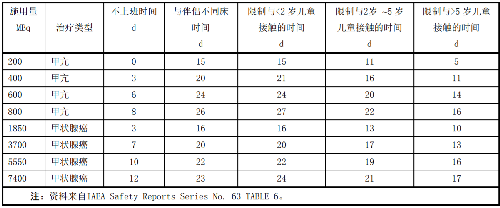
注:資料來自IAEA Safety Reports Series No. 63 TABLE 6。
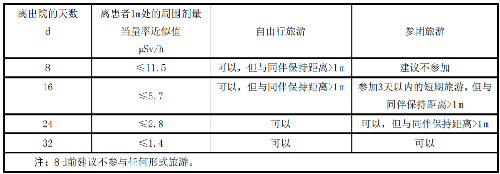
注:8 d前建議不參與任何形式旅遊。
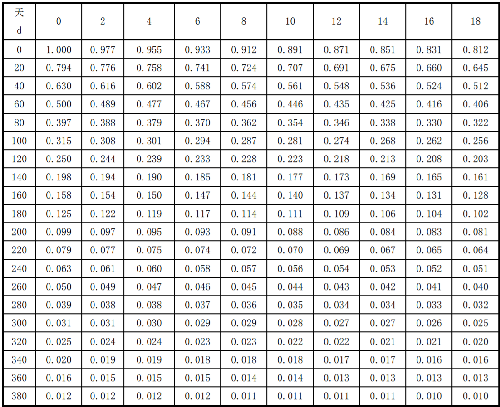
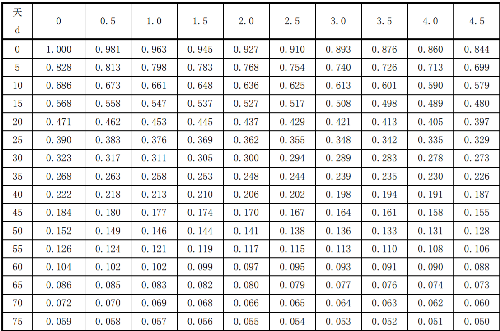
7.13 附錄M(資料性附錄)125I、103Pd衰變校正因子
125I、103Pd衰變校正因子見表M.1和表M.2。
表 M.1125I 同位素衰變校正因子
表M.2103Pd同位素衰變校正因子
7.14 附錄N(資料性附錄)異常照射事例及應急情況類型
7.14.1 N.1 異常照射事例
N.1.1 由於兩名病人名字相同,因此治療了錯誤的病人一個131I 甲亢病人治療的處方劑量爲 370 MBq。熟悉病人情況的那位醫生因事外出,並要求另一位醫生爲病人施用放射性藥物。在放射性藥物轉運中,藥物轉運人員注意到給所列名單上病人分配的牀位已被另一名病人佔據。藥物轉運人員要求核醫學科祕書檢查這個差錯。祕書提取了病人名字清單,從電腦文件中獲取了病牀分配區域和一個更改了的請求表。祕書不知道醫院中有兩名病人的姓名相同,其中一名用碘治療,而另一名是治療肺部疾病。而且,祕書並不知道那個電腦程序生成的病人列表未打印重複姓名(實際上已刪除):正在接受甲狀腺機能亢進治療的病人的名字未打印在名單上。給藥醫生將申請表和施用量的131I 放射源帶到肺部病區樓的護士站。他沒有將要給一名病人施用治療劑量131I 的事告知護理人員,而直接去了病人的房間。在那裏,他問了病人的名字和驗證了腕帶上的名字,但沒有交叉檢查病人腕帶上病人識別碼是否與申請表上的號碼一致。
醫生給藥並在申請表上簽字,然後將病人的病歷送回護士站。
在施用了131I 的 5 min 內,護士發現了錯誤,並通知了醫生和輻射防護人員。作爲應急措施,立即施用了 1000mg 碘化鉀,並且以 4 h 的間隔給予三次後續的 1000mg 的劑量。估算病人甲狀腺輻射劑量在 1.2 Gy 到 1.4 Gy 之間。
事件教訓:
a) 所在覈醫學科是否有明確識別病人(例如,通過照片)程序性文件;
b) 計算機程序的牀位分配是否會在信息衝突的情況下能提供明確警示;
c) 在完全澄清之前,是否會調查病人的相互矛盾的信息;
d) 醫生和護士之間的溝通程序是否能阻止病人的錯誤識別;
e) 是否通過將放射性核素治療病人與其他病人安排在不同房間來隔離他們。
N.1.2
131I 治療給錯了病人333 MBq 的131I 治療量給錯了病人(病人 A 而不是病人 B),無意地被給予。病人 A 進行診斷性骨掃描,給他施用了99Tcm740 MBq;給藥後,病人坐在了候診室裏。按安排接受131I甲亢治療的病人 B 來到後,完成了面談,簽了同意書,坐在候診室待碘治療。技術人員準備了一劑 333 MBq 的131I 並呼喚病人 B;然而,病人 A 迴應了。技術人員向其解釋了131I 治療的事項,預定了隨訪安排,並將這劑放射藥物施用予了病人 A。隨後病人諮詢技術人員時,很明顯是錯誤的病人已經接受治療。技術人員立即告知了病人 A 所發生的錯誤,並從病人抽出胃液中收回了 118 MBq 的放射性物質。該病人被給予高氯酸鉀和複方碘溶液,以釋放被甲狀腺吸收的131I 並阻斷進一步的攝取。病人 A 的甲狀腺劑量估計爲 8.2 Gy。
事件教訓:
a) 所在覈醫學科是否有明確識別病人(例如,通過照片)程序性文件;
b) 即使錯誤的病人應答,識別病人程序是否有效。
N.1.3 錯誤的131I 劑量
一名 60 歲的女性在甲狀腺癌切除術後被轉到核醫學科進行甲狀腺消融。醫生開具口服施用131I 6475 MBq 的處方。
醫院從分銷商那裏收到131I 病人處方量的一個小瓶,以及另一個含有 5180 MBq131I 的小瓶。技術人員測試了兩個小瓶,並將它們放在覈藥房的通風櫃中。兩個瓶子都在其原來的鉛屏蔽內,其內容物標記正確。
當醫生準備好施用131I 時,評價小瓶的技術人員不在場,由另一名技術員前往藥房取放射性藥物。施藥的技術人員拿起兩個小瓶,在沒有審查標籤的情況下,認爲兩個小瓶是需要的合適劑量。技術人員並不認爲一次施用兩個小瓶藥是不常見的,因爲在該科這種情況是常見的。在審查了劑量記錄後,醫生指示技術人員給病人施用了131I。醫生在沒有檢查容器上標籤的情況下,認爲使用兩個小瓶是正確的。
第二天核醫學藥師收到 925 MBq131I 的請求申請,找不到第二個小瓶時,發現該錯誤。結果調查確定該小瓶在前一天被使用了。
事件教訓:
a) 所在的核醫學科是否有接收、儲存、製備和分裝放射性藥物的程序性文件;
b) 這些程序性文件是否包括根據處方覈實施用給每位病人的活度;
c) 這些程序性文件是否包括根據處方給予每位病人對施藥活度的雙重和獨立檢查;
d) 這些程序是否包括醫生和技術人員在放射性藥物施用方面的溝通。
N.1.4 放射性藥物錯誤
一名病人接受 555MBq 的131I 治療毒性瀰漫性甲狀腺腫病。 放射性藥物治療師認爲要施用量是 1073 MBq,而不是 555 MBq,因爲該醫院常規使用 1073 MBq 的劑量治療毒性瀰漫性甲狀腺腫病。因此,他向藥物公司申請了 1073 MBq 的放射性藥物。接受的劑量標記爲 1058MBq。當技術人員在用活度計測量之後將劑量記錄到計算機中時,他在處方中未注意到是555MBq 的劑量。另外,施用同位素的醫師沒有檢查處方。結果,病人的甲狀腺接受了約 319Gy,而不是預期的 167Gy,過量達 91%。
事件教訓:
d) 這些程序性文件是否包括醫生和技術人員在放射性藥物給藥方面的溝通。
N.1.5131I 活度的混淆
一名病人接受了 370 MBq 的131I 甲狀腺治療。訂購了裝有 370 MBq 的膠囊,但分銷商運送了含有 444 MBq 的膠囊。接收膠囊的人員沒有注意到這種差異。在給藥之前,膠囊在活度測定儀中進行了測定。但是,由於技術人員預想讀數爲 370MBq,將 444MBq 誤解爲 370MBq。444MBq 的施用導致了 20%的過量照射。
事件教訓:
a) 所在的核醫學科是否有接收、覈實和分裝放射性藥物的程序性文件;
b) 這些程序性文件是否包括在過程中保持警覺性的規定,例如使用活度計時正確讀取活度值;
N.1.6 施用藥物不具有正當性
病人給予 180MBq 的131I 進行全身掃描。掃描顯示131I 的乳房攝取異常高,之後發現病人是處於哺乳期的母親。在施用放射藥物之前,醫師和技術人員都未能確認病人是否處於哺乳期。因此,導致嬰兒甲狀腺接受劑量估計 300Gy、全身接受 0.17Gy,需要終身使用甲狀腺
激素藥物以確保正常生長和發育。導致這次異常照射的原因是工作人員數量驗證不足。
事件教訓:
a) 所在的核醫學科是否有詢問女性病人是否在哺乳期的程序性文件;
b) 是否有預防工作人員數量不足的情況的應對措施,並確保工作人員保持警覺、遵守程序性文件不放鬆。
N.1.7 復甦期間病人的放射性溢出
爲了儘量減輕由轉移性甲狀腺癌引起的食管壓迫,給 87 歲的病人施用 7400 MBq 的131I治療量。病人有胃造口管和 Foley 導管。接受該劑量約 34 小時後,病人心肺驟停。16 名工作人員試圖爲病人復甦;他們的努力包括插入起搏器。受到放射性污染的血液和尿液被灑出,但未對在場人員的衣服進行污染檢測。雖然污染是廣泛的,隨後的甲狀腺生物測定表明沒有發現工作人員體內污染。個人監測顯示,其中一位護士的最高讀數爲 0.3 mGy。
事件教訓:
a) 所在的核醫學科是否有涉及放射性核素治療病人緊急情況的應急程序;
b) 這些程序是否包括模擬可能涉及所有工作人員的應急培訓練習;
c) 放射性核素治療的病人是否能明確識別。
N.1.8 錯誤的131I 劑量給藥
一名病人將被施用 259 MBq 的131I。 同位素是以兩個膠囊形式包裝,每個 130 MBq,標記正確,放在一個小瓶中。以前這一劑量以一個膠囊包裝。當技術人員將膠囊倒出小瓶時,兩個膠囊中只有一個掉出來,她認爲這是整個劑量。後來,當處理瓶蓋時,技術人員發現了另一個膠囊。結果,病人僅接受了處方劑量的 50%。
事件教訓:
a) 所在的核醫學科是否有檢查小瓶標籤以確定每個小瓶的處方活度程序性文件;
c) 這些程序性文件是否包括對處方中的小瓶中包含的活度進行雙重和獨立檢查。
7.14.2 N.2 應急情況類型
N.2.1 源丟失
對於這種類型的事件來說,至關重要的是盤存最新的庫存,以便能夠立即確定哪些源丟失,它的類型和活度是什麼,最後瞭解何時何地和最後一個擁有它的人。另一種重要情況,是購買的源在預期時間。檢查源在預期的收貨時間內是否到達應包括在程序性文件內。應急預案中應包括下列行動:
a) 從輻射防護管理人員獲得援助;
b) 進行本地搜索;
d) 排查醫院的所有可能性;
e) 如果仍然沒有找到,致電銷售源的公司並告知他們有關情況,以便他們追蹤貨物並找出放射性物質的位置;
f) 如果沒有找到,則按照監管機構的規定報告丟失材料。
N.2.299Tcm發生器損壞
發生器含有相對大量的放射性。在99Tcm發生器損壞的情況下,採取的措施是:
a) 立即撤離該地區;
b) 通知放射防護管理人員確認泄漏,並監督去污和監測程序實施;
N.2.3 少量放射性溢出
a) 使用防護服和一次性手套;
c) 從泄漏處取下墊子;
d) 用毛巾從污染區邊緣向中心擦拭;
e) 乾燥區域並進行擦拭物測試;
f) 繼續清潔和擦拭測試循環,直到擦拭樣品顯示已經清理了溢出物;
g) 使用塑料袋來容納污染的物品,應提供合適的袋子以及溼紙巾。
N.2.4 溢出大量的放射性物質
a) 應立即通知放射防護管理人員並直接監督清理工作;
c) 所有非參與泄漏事故處置的人都應立即離開該場所;
9 解讀
近年來,核醫學設備得到大量應用,目前已經發布了多項核醫學防護相關的標準。《核醫學放射防護要求》以《臨牀核醫學患者防護要求》和《臨牀核醫學放射衛生防護標準》爲主體,對8項核醫學防護相關標準進行了整合修訂。標準規定了醫療機構中核醫學診斷、治療、研究和放射性藥物製備中有關人員以及工作場所的放射防護要求。標準適用於醫療機構開展核醫學診斷、治療、研究和放射性藥物製備中使用放射性物質時的防護。
標準中規定了核醫學放射防護要求總則、工作場所的放射防護要求、操作中的放射防護要求、患者或受檢者放射防護、醫用放射性廢物的放射防護管理要求、屍檢放射防護要求、131I治療患者住院期間的放射防護要求、粒籽源植入放射防護要求、放射性核素敷貼治療放射防護要求、應急處理要求。
總則包括管理要求、正當性要求、最優化要求。診斷中的正當性要求指出, 除有臨牀指徵並必須使用放射性藥物診斷技術外,宜儘量避免對懷孕的婦女使用診斷性放射性藥物;若必須使用時,應告知患者或受檢者胎兒可能存在潛在風險。除有臨牀指徵並必須使用放射性藥物診斷技術外,應儘量避免對哺乳期婦女使用放射性藥物;若必須使用時,應建議患者或受檢者適當停止哺乳。
治療中的正當性要求指出,除非是挽救生命的情況,對懷孕的婦女不應實施放射性藥物的治療,特別是含131I和32P的放射性藥物。爲挽救生命而進行放射性藥物治療時,應對胎兒接受劑量進行評估,並書面告知患者胎兒可能存在潛在風險。