1 概述
念珠菌外陰陰道炎主要表現爲外陰瘙癢、灼痛,嚴重時坐臥不安,異常痛苦,常伴有尿頻、尿急及性交痛。複發性外陰陰道念珠菌病是指婦女患單純性念珠菌外陰陰道炎,經治療後,臨牀症狀和體徵消失,真菌學檢查陰性後,又出現症狀,經真菌學檢查又爲陽性,且一年內發作≥4 次。
複發性外陰陰道念珠菌病與單純性外陰陰道念珠菌病基本相似。易復發,再感染。據國外資料健康婦女中複發性外陰陰道念珠菌病的發生率爲15%左右,2001年美國國際婦產科感染疾病會議資料,複發率爲5%~20%。
複發性念珠菌的外陰陰道炎的發病與免疫機制和微生物因素有關。有念珠菌感染時易合併其他病原體的混合感染和併發其他性病,如AIDS、尖銳溼疣、淋病及非淋菌性陰道炎等。
複發性外陰陰道念珠菌病的典型病例不難診斷。根據有關病史,誘發因素、症狀、體徵和實驗室診斷很易診斷。
念珠菌外陰陰道炎的發生是多因素,預防也應個體化。針對各自相應環節採取相應措施,從而減少復發或預防感染。在婦科手術、計劃生育手術及輔助生育手術操作前,應常規作陰道分泌物檢測有無念珠菌和(或)混合感染,並採用快速有效的抗真菌治療,然後及時手術爲宜。
7 流行病學
複發性外陰陰道念珠菌病與單純性外陰陰道念珠菌病基本相似。據國外資料健康婦女中複發性外陰陰道念珠菌病的發生率爲15%左右,2001年美國國際婦產科感染疾病會議資料,複發率爲5%~20%。
8 病因
念珠菌外陰陰道炎的復發原因如下:
1.治療不徹底,陰道內有真菌,抗生素應用,性伴侶,環境因素等。
2.口服甲硝唑治療細菌性陰道病或細菌過多綜合徵也可誘發念珠菌外陰陰道炎。
3.與腸道宿主和性傳播密切相關。有復發的婦女,其男夥伴有約20%的陰莖有念珠菌寄生。
4.糖尿病未控制、穿化纖緊身衣褲等有關因素也都是複發性外陰陰道念珠菌病的易感和誘發因素。
9 發病機制
9.1 免疫機制因素
複發性外陰陰道念珠菌病有免疫致病過程(圖1)。
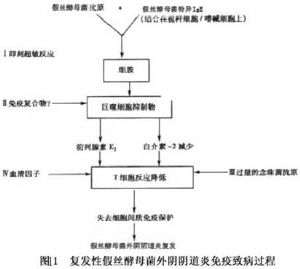
從上述圖解已充分說明複發性外陰陰道念珠菌病的發病與免疫機制也有關。T淋巴細胞對念珠菌抗原反應性減弱的原因是由於病人巨噬細胞產生前列腺素E2的結果,前列腺素E2可能通過抑制白細胞介素-2的產生阻斷淋巴細胞的繁殖。異常的吞噬細胞功能可能是局部IgE抗念珠菌抗體或一種血清因子所致。
所有婦女都可能有酵母菌移生現象,許多病人移生現象可達數月以至數年,但在機體的免疫保護下,在共生關係中只保持少量酵母菌。免疫球蛋白IgE和IgA對維持這種共生關係作用較少,細胞介導免疫起較大作用,即Th1分泌IL-1、IL-2及TNF等促炎症因子,而Th2分泌IL-4等抑制細胞免疫。Th1和Th2之間相互抑制,相互拮抗以維持平衡。
複發性外陰陰道炎婦女中,細胞因子有了變化,分泌的是IL-4、IL-5和IL-10。IL-4有潛在吸引嗜酸細胞的能力,所以在複發性外陰陰道念珠菌病婦女陰道分泌物中很容易找到嗜酸細胞,也能發現肥大細胞所產生的IgE。以上表明,複發性外陰陰道炎念珠菌宿主,在免疫方面有一種速髮型過敏反應,患者對自身的酵母菌過敏,也即宿主從Th1細胞介導的正常預防性反應轉變爲Th2反應。也有報道用白色念珠菌浸漬作皮試液,大部分有即時皮試陽性反應,少數即時皮膚反應陰性,但在6~8h後出現皮膚陽性的延緩反應,也說明宿主免疫異常(Rigg D,1990)。
9.2 微生物因素
複發性念珠菌的外陰陰道炎的發病除與免疫機制有關外,還有微生物因素,已知念珠菌外陰陰道炎主要真菌是白念珠菌,佔80%左右,還有非白色念珠菌,如光滑念珠菌感染時沒有菌絲而只有發芽酵母菌,這種芽生孢子在顯微鏡下很難識別,易混淆診斷。光滑念珠菌對鹼性的環境pH的耐受性高於白念珠菌,對咪唑類藥不敏感,難以徹底治療而易反覆發作。
10 複發性外陰陰道念珠菌病的臨牀表現
念珠菌外陰陰道炎主要表現爲外陰瘙癢、灼痛,嚴重時坐臥不安,異常痛苦,常伴有尿頻、尿急及性交痛。
複發性外陰陰道念珠菌病是指婦女患單純性念珠菌外陰陰道炎,經治療後,臨牀症狀和體徵消失,真菌學檢查陰性後,又出現症狀,經真菌學檢查又爲陽性,且一年內發作≥4 次。
1.急性期白帶增多,白帶特徵是白色稠厚呈凝乳塊或豆渣樣。若有外陰炎時外陰可見界限清楚的紅斑,並且在大的紅斑周圍,可見小的衛星病竈,有時可見到外陰部的抓痕或外陰皮膚的皸裂。也有分泌物無味而呈黃白色。環境溫暖時,如在牀上或空氣流通受限時,或患者穿緊身衣褲或合成織物時症狀會加重。
2.陰道黏膜可見不同程度的水腫、紅斑,紅斑可延續至子宮頸外口,陰道內分泌物常呈塊狀黏附於陰道壁,當將塊狀分泌物擦除後露出紅腫的黏膜面。急性期還可見到白色塊狀物下有受損的糜爛面及表淺的潰瘍。
3.有時炎症邊緣也有小結節和水泡,如果周圍大片組織均已受累,則可見感染區幹鱗屑狀,邊緣清楚(溼疹樣變)。裂傷和潰破處常有抓痕。
4.症狀的嚴重程度取決於感染菌屬及菌株以及患者的易感性,症狀輕者可僅有輕度瘙癢而沒有其他的臨牀症狀。念珠菌外陰陰道炎與其他感染細菌不同,酵母菌不會沿宮頸管上升,因此不會引起念珠菌移行相關的繼發病症。念珠菌感染常發生在排卵週期的晚黃體期,即月經來潮以前的1周內。
5.妊娠期白念珠菌外陰陰道炎的臨牀特點是陰道分泌物特別多,幾乎所有病例均有嚴重的外陰瘙癢,且常伴有外陰燒灼感,甚至出現陰道疼痛及刺激感。典型分泌物爲乳酪液樣。小陰脣多有水腫、紅斑,陰道充血明顯且常附有白色膜狀,剝去白膜,可露出紅腫黏膜面。急性期能見到糜爛面或淺表潰瘍。
12 實驗室檢查
12.1 直接檢查法
是臨牀最常用檢驗方法,陽性檢出率爲60%。其優點是簡便,快捷。
(1)鹽水法:取外陰陰道分泌物少許,塗於載物玻片上,加1~2滴生理鹽水調和,加蓋玻片,置顯微鏡下觀察。顯微鏡下可見折光性較強卵圓形發芽孢子和分隔菌絲。
(2)氫氧化鉀法:取少許凝乳狀分泌物,放於盛有10% KOH或生理鹽水玻片上,混勻後在顯微鏡下找到芽孢和假菌絲。由於10% KOH可溶解其他細胞成分,念珠菌檢出率高於生理鹽水,檢查無症狀寄居者的陽性率爲10%,而有症狀的陰道炎陽性檢出率爲70%~80%。
12.2 革蘭染色法
此方法陽性檢出率爲80%。取分泌物塗片、固定後,革蘭染色,置顯微鏡下觀察,可見成羣革蘭染色陽性的卵圓形孢子和假菌絲。
12.3 培養法
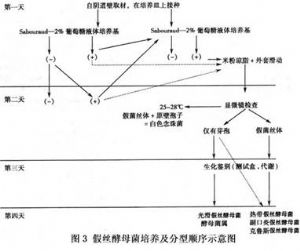
如疑爲念珠菌性陰道炎,多次檢查均爲陰性,可作真菌培養。取標本接種於沙氏培養基上,放入37℃溫箱內,24~28h後觀察,可見大量小而白的菌落,取之進行顯微鏡鏡檢。培養陽性率幾乎均可達100%。作念珠菌培養主要是觀察菌落形態、顏色、氣味及顯微鏡下的表現。先放大10倍下檢查整個培養板,這已足夠能分辨酵母菌細胞、假菌絲體及原壁孢子。進一步可通過生化法檢測糖、含氮化合物及維生素的消耗量來分辨不同種屬。
通常,如果患者有典型的臨牀表現,且在顯微鏡下見到芽孢和假菌絲即可做出診斷,不需再作培養,以減少不必要的有關費用支出。但是,由於顯微鏡檢查並非是一種很敏感的方法,因此也常需作真菌培養來確診。
12.4 菌種鑑別實驗
如需確定分辨念珠菌的種類,必須進行發酵試驗、同化試驗,並就其菌落形態特徵進行鑑別。
12.5 pH值測定
具有重要鑑別意義,若pH值<4.5,可能爲單純念珠菌感染,若pH值>4.5,並且塗片中有多量白細胞,可能存在混合感染。
12.6 尿糖、血糖檢查
13 診斷
典型複發性外陰陰道念珠菌病的病例不難診斷。根據有關病史,誘發因素、症狀、體徵和實驗室診斷很易診斷。
對於無症狀的陰道寄居及有症狀的外陰陰道炎在病原菌及病原菌的特徵上無差別。由於念珠菌在無症狀的陰道寄居時往往僅見到芽孢而很少見菌絲,故在有症狀患者的分泌物中找到芽孢和菌絲即可做出念珠菌外陰陰道炎的診斷。有關實驗室對念珠菌外陰陰道炎的診斷步驟,可用如下圖解表示(圖2)。
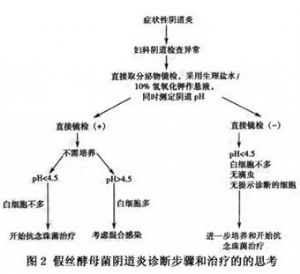
念珠菌外陰陰道炎的陰道pH值通常是<4.5,若陰道pH值>4.5,塗片背景中的細胞較多,提示混合感染,常是合併細菌性陰道病、滴蟲性陰道炎等。同時pH的測定在治療後也應測定,只有陰道pH值恢復到正常婦女的狀態,症狀也消失,白帶塗片檢查(-),才能算真正治愈。若症狀消失,白帶塗片檢查(-),陰道pH值未恢復到正常婦女(pH值4),則也仍易復發。
一般念珠菌培養(圖3)。
14 鑑別診斷
念珠菌外陰陰道炎經常在皮膚病的前後或同時並存,有相似之處。白色念珠菌的生物特徵爲其外表有甘露糖,易黏附在陰道鱗狀上皮而致病,但它很難黏附在外陰的角化組織,故健康的外陰皮膚具有抗感染屏障作用。當接觸性皮炎、過敏性皮炎、硬化性苔蘚或上皮內瘤樣病變時,念珠菌黏附於異常上皮表面而導致念珠菌外陰陰道炎。對外陰瘙癢、灼痛、局部充血、有皮損時,或治療無效時要想到念珠菌性外陰陰道炎、同時是否有其他皮膚病、是否是複發性外陰陰道念珠菌病。
15 複發性外陰陰道念珠菌病的治療
1.1998年美國預防與疾病控制中心(CDC)對複發性外陰陰道念珠菌病的治療方案推薦的口服藥如下:
2.也有報道用凱妮汀(克黴素500mg乳酸配方),每週1次,共6個月。或硝基咪康唑(達克寧),每晚200mg,每月用1周,共6個月。
3.其他推薦的方案有:口服酮康唑400mg/d,共14天;氟康唑200mg,每4天給藥1次,共用3次,隨後維持量200mg,每週用1次,維持3個月,(Nyirjest P,1995)。
4.複發性頑固病例的治療主要有定期持續使用克黴唑等局部藥較長時間使用控制症狀,持續用藥6個月;口服三唑類藥如伊曲康唑、氟康唑連續3周;對唑類藥耐藥者可口服唑類藥與制黴菌素,硼酸或氟胞嘧啶內外聯合應用(夏曉萍,1998)。
5.對少數頑固、久治不愈的非白色念珠菌複發性外陰陰道炎,採用600mg的硼酸膠囊,2次/d,放於陰道內,持續14天(Sobel JD,1996;Kaufman L,1992),但大劑量局部用藥會嚴重灼傷陰道前庭,必須嚴密觀察,只能作最後的方法,使用前要徵得患者同意。意大利學者用硼酸膠囊300mg,每月經後連用,共3~6個月,結果無陰道刺激和燒灼感,對預防複發性白念珠菌外陰陰道炎有效。
6.複發性外陰陰道念珠菌病治療前除作抗真菌培養和藥敏試驗外,對性伴侶也應作生殖器真菌培養和作適當抗真菌治療。
7.在治療複發性外陰陰道念珠菌病時應注意非白色念珠菌感染引起的陰道念珠菌病比例逐漸上升問題。近年來對非白色念珠菌引起的念珠菌陰道病,以常規的唑類藥無效後,改用氟胞嘧啶(5FC)治療有較好的療效。
16 預後
易復發,再感染等。
17 複發性外陰陰道念珠菌病的預防
17.1 外陰陰道念珠菌病的預防
(1)對初次發生念珠菌感染者應徹底治療:白念珠菌可在黏膜表面生長,也可侵入深層。如感染時用藥劑量不足、時間過短,則不易完全殺滅菌絲和芽孢,且易產生耐藥性,從而造成複發性外陰陰道念珠菌病。因此對初次患者,徹底治療非常重要。可採取局部治療或聯合全身治療,並可採用鞏固治療,即初次治療後10天重複治療。
初次患者的徹底治療標準是初次治療後自覺症狀消失,體徵恢復正常,念珠菌鏡檢陰性,並連續3次月經後複查,上述均陰性。
也有提出,對複發性外陰陰道念珠菌病可預防性使用抗真菌藥,每月1次,連續6個月,或抗真菌藥陰道局部使用,每週1次,連續6個月,也可有效預防復發。
(2)檢查有無全身性疾病,及時發現並治療:白念珠菌在陰道內生長最適合的pH環境爲4~5。當各種因素使陰道內糖原增加,酸度增加時最適合念珠菌繁殖而引起炎症。糖尿病時血糖含量增高,陰道局部糖原含量增高,從而改變了陰道內正常的pH值,形成有利於念珠菌生長的內環境而引起感染。另一方面糖尿病患者存在白細胞功能多種缺陷,易合併細菌感染,而抗生素的應用也易誘發念珠菌陰道炎。因此,對複發性念珠菌性陰道炎者應檢查血糖,對糖尿病患者則應加強血糖的監測,使血糖控制在6.11~7.77mmol/L。如經飲食治療仍不能達到理想血糖者則應用藥物治療糖尿病,通過全身治療使陰道局部的內環境恢復正常狀態,而不利於念珠菌的生長繁殖。
(3)改善陰道局部環境:致病性白念珠菌生長的最適宜溫度是37℃。局部環境溫度增高更有利於念珠菌生長。月經期除了全身免疫功能低下外,陰道局部pH的變化、潮溼、溫度增高更易繼發念珠菌感染。爲此從預防感染角度出發,勸告婦女應穿較寬鬆的、透氣和吸溼性好的內褲,保持局部乾燥,注意外陰清潔。
(4)提高機體免疫力:念珠菌外陰陰道炎既是一種侷限性疾病,又是一種全身性疾病,也就是說念珠菌是一種條件致病菌,即在宿主抵抗力及免疫力低下時使宿主致病。γ干擾素可抑制巨噬細胞產生PGE2,從而抑制真菌形成芽孢、發芽、生長。因此,對某些疾病使機體免疫力低下者,如長期使用免疫抑制劑等,可使用γ干擾素以預防念珠菌性炎症。月經期機體的免疫功能也會發生變化,易發生念珠菌感染,因此應多注意休息。
(5)嚴格掌握抗生素應用:白念珠菌是人體正常菌羣之一,約10%的婦女陰道內有此菌寄生而無明顯症狀,抗生素的應用會影響陰道內和腸道內的菌羣失調,尤其是目前濫用抗生素的現象相當普遍,使微生物之間互相的制約關係失調,也易使念珠菌繁殖而致病,抗生素使用時間越長,患念珠菌感染的機會越多。使用抗生素的人羣較未使用者念珠菌性外陰陰道炎感染率高2倍,當使用廣譜抗生素10~14天后,則患念珠菌性外陰陰道炎的機會提高3倍,而抗生素的種類與念珠菌感染無顯著關係(Spini-llo A,1999)。連續應用抗生素10天的患者患念珠菌性外陰陰道炎佔20%,而一次性應用抗生素者未發現有念珠菌感染。
抗生素的使用是患念珠菌性外陰陰道炎的短期危險因素,長期應用是念珠菌性外陰陰道炎流行增多的直接原因。因此在各系統有感染時,應當嚴格掌握抗生素應用的適應證,尤其是廣譜抗生素的應用更爲注意,適時停藥,必要時口服抗真菌藥以預防繼發念珠菌性外陰陰道炎。
(6)提倡患病婦女與性伴同時治療:念珠菌外陰陰道炎是一種性傳播性疾病,念珠菌外陰陰道炎患者的性伴其口腔、精液及陰莖冠狀溝內均有一定比例的念珠菌陽性率。臨牀上對性伴也治療者,其複發率明顯低於性伴不治療組,治療組複發率也低(治療組複發率爲15.8%,未治療組複發率爲44.8%)。特別是對有口交者有必要對患者的性伴精液及口腔分泌物進行念珠菌培養及菌種鑑別。單純治療女方,男方也易交叉感染。採用避孕套可減少性伴間的交叉感染。
(7)生物製劑應用及含嗜酸乳酸菌的乳製品攝入:具有治療特性的生物製劑如嗜酸乳酸菌不僅能預防嬰兒腹瀉、抗生素腹瀉,同時也可預防念珠菌性外陰陰道炎及腸道感染,無明顯副反應,從而減少對抗真菌藥物的依賴性。因此,對易感染念珠菌的患者可試用此生物製劑,其作用可能是恢復正常的菌羣比例。
連續6個月每天攝入含有嗜酸乳酸菌的乳製品,其腸道及陰道念珠菌感染的發生率低於未食用者3倍。服用組腸道及陰道內念珠菌菌落數也明顯低於未食用組,每天攝入一定量的乳酸製品可減少念珠菌菌落的形成及降低感染(Hilton E,1992)。
總之,念珠菌外陰陰道炎的發生是多因素,預防也應個體化。針對各自相應環節採取相應措施,從而減少復發或預防感染。
17.2 婦科及計劃生育念珠菌感染問題
通過陰道進入子宮腔內的操作甚多,包括婦科和計劃生育工作範疇。常用的手術有各種陰道內小手術,如婦科常用的宮頸糜爛的物理治療——激光、電灼、冷凍、微波、紅外線、歐姆波等,宮頸擴張術,宮腔測量,各種刮宮——診斷性刮宮、分段診刮,子宮黏膜下肌瘤摘除術,宮腔鏡檢查,子宮輸卵管碘油造影,子宮內膜電切割,子宮內膜消融術等等各種宮腔內操作。計劃生育工作中涉及的人工流產,藥物流產後刮宮,放置和取出宮內節育器,宮內節育器探查,以及輔助生育技術中的人工授精,胚胎宮內移植,通過陰道後穹隆進入腹腔對卵巢穿刺取卵,減胎術,或婦科疾病的陰道後穹隆穿刺等,以及婦科常用的子宮全切除術,廣泛切除術等,若陰道內有念珠菌感染,均會影響手術如期進行,而治療後再手術,常因錯失手術時機而影響及時處理。所以爲了減少術後併發症,嚴格掌握手術指徵,在婦科手術,計劃生育手術及輔助生育手術操作前應常規作陰道分泌物檢測有無念珠菌和(或)混合感染,並採用快速有效的抗真菌治療,然後及時手術爲宜。