5 分類
泌尿外科/腸道和大網膜在泌尿外科手術的應用/以闌尾作爲輸出道的可控尿路改道術
7 概述
可控迴腸膀胱術(Kock膀胱)經過skinner等的技術改進日趨完善,但仍存在一些缺點,包括仍有腹壁迴腸造口、控制尿外溢尚有不足、乳頭瓣腸套疊滑脫造成插管困難等。Mitrofanoff原理爲應用細管狀輸出道包埋於患者儲尿囊壁達到可控,避免尿外溢。輸出道可選擇闌尾、輸尿管和輸卵管等。選擇闌尾做可控性尿流改道的輸出道,是因爲它有良好的血供,壁薄順應性好,一般可插入12~14F導管,具有插管順暢,不易壞死的優點,避免了建立復雜的可控措施,而達到控制尿外溢的效果。將帶血管蒂遊離闌尾倒置與臍吻合還可以使造瘻口更加隱蔽。
8 適應症
1.因膀胱、尿道或女性內生殖器官的惡性腫瘤已行膀胱全切除(total cystectomy)或盆腔臟器切除者,或者上述病變無法切除但已發生尿路梗阻者。
3.神經源性膀胱(neurogenic bladder)引起的膀胱輸尿管反流、反覆尿路感染和腎功能嚴重受損者。
5.間質性膀胱炎、壞死性膀胱炎等引起的膀胱嚴重攣縮,呈尿失禁狀態者。
7.下列情況不適合選擇代膀胱手術者,可選擇本術式:①膀胱頸部、後尿道多發腫瘤、術後尿道腫瘤復發可能性很大者;②膀胱外腫瘤浸潤轉移,術後短期內盆腔腫瘤可能復發需行放療者;③女性患者行根治性膀胱全切者;④腸繫膜短,形成的腸儲尿囊難與後尿道吻合者。
9 禁忌症
1.泌尿系感染未能控制者;伴有上尿路腫瘤、結石或腎臟其他嚴重疾病者。
2.腹部外傷、手術或炎症所致的腸粘連者,腹腔結核、腫瘤、炎症或迴腸已廣泛切除者。
3.其他系統存在的嚴重疾病有可能導致手術危險者。
5.體質弱不能耐受大手術者。
12 手術步驟
12.1 1.乙狀結腸貯尿囊的建立
取乙狀結腸25~30cm,關閉近斷端,保留近端5cm腸段,其餘乙狀結腸對系膜緣剖開對摺縫合成貯尿囊(圖7.10.5.3-1)。
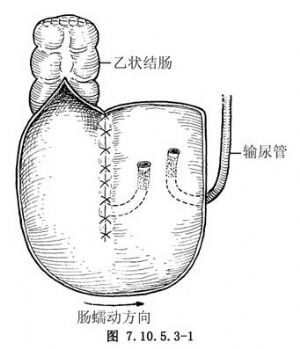
12.2 2.輸尿管與貯尿囊抗反流吻合
採用粘膜下隧道法吻合抗反流,隧道內輸尿管蠕動方向要與腸蠕動方向一致(圖7.10.5.3-1)。
12.3 3.輸出道的建立
基本可控迴腸膀胱術。
上述步驟完成後見(圖7.10.5.3-2)。

13 術後處理
1.禁食,酌情胃腸減壓。肛門排氣後,停止胃腸減壓,進流質飲食,2~3d後改爲半流質飲食。
3.術後注意保持貯尿囊的引流通暢,因粘液較多,術後第3天開始用等滲鹽水或1∶5000呋喃西林液沖洗,每次10~20ml,以排出積存在貯尿囊的粘液或血塊,每天1~2次。
4.術後8~10d開始拔除第1根輸尿管導管,如尿管引流尿液增多,無同側腰部脹痛或發熱,則1~2d後拔除另一側輸尿管導管。如無異常,則1~2d後拔除腹腔引流管。
5.術後16~18d開始夾閉尿管定期開放,從1h開始逐漸延長,直至腹部有輕度脹感爲止,4周後拔除尿管,自行插管排尿。
14 併發症
1.腸梗阻、腸瘻 術中應注意關閉切取腸段後的腸間隙,預防腸梗阻的發生。腸吻合恢復腸道連續性應注意局部血運是否良好,吻合是否牢靠,術後加強抗感染及支持療法,預防腸瘻的發生。
2.漏尿 貯尿囊的縫合,輸尿管-腸吻合口的縫合應牢靠,術後貯尿囊引流尿管務必保持通暢。早期發生漏尿注意保持尿管及腹腔引流管通暢,應用抗生素並加強支持療法,一般1周左右即可停止漏尿,如持續漏尿且有加重,則需手術探查處理。
3.貯尿囊結石形成 同其他類型的可控性尿流改道,由於貯尿囊內腸粘液較多,如不及時引流或清除,結石發生率較高,因此貯尿囊應每週1~2次用等滲鹽水或1∶5000呋喃西林液沖洗,變動體位,將存留粘液衝出;一旦發生結石,可體外震波碎石並將碎石衝出。