4 別名
bricker手術;leal conduit;Bricker迴腸膀胱術;Bricker pouch
5 分類
7 概述
迴腸膀胱術系1950年Bricker首次成功地應用於臨牀,故又稱爲Bricker手術。其基本術式是取一段帶系膜的遊離迴腸,將其近端關閉後與兩側輸尿管吻合,遠端行腹壁皮膚造口,尿液即經此造口排出體外。實踐表明,迴腸膀胱術是一種比較滿意的尿流改道術(iversion of urine)。優點是迴腸膀胱較短,形若“通道(conduit)”,尿液引流通暢,術後迴腸膀胱對尿液中的代謝產物和電解質的吸收較少,極少發生電解質紊亂;輸尿管反流的發生率較低;手術操作比較簡單。主要缺點是迴腸膀胱無貯尿功能(即處於尿失禁狀態),需要佩帶集尿器,病人術後對此有一個適應過程;部分病例仍會出現一些併發症。因此,迴腸膀胱分流術已成爲公認的優選手術方法。
8 適應症
迴腸膀胱術適用於:
1.因膀胱、尿道或女性內生殖器官的惡性腫瘤已行膀胱全切除(total cystectomy)或盆腔臟器切除者,或者上述病變無法切除但已發生尿路梗阻者。
3.神經源性膀胱(neurogenic bladder)引起的膀胱輸尿管反流、反覆尿路感染和腎功能嚴重受損者。
5.間質性膀胱炎、壞死性膀胱炎等引起的膀胱嚴重攣縮,呈尿失禁狀態者。
7.膀胱癌施行全膀胱切除術之前先行分流或在手術當時同時施行。
9 禁忌症
1.泌尿系感染未能控制者;伴有上尿路腫瘤、結石或腎臟其他嚴重疾病者。
2.腹部外傷、手術或炎症所致的腸粘連者,腹腔結核、腫瘤、炎症或迴腸已廣泛切除者。
3.其他系統存在的嚴重疾病有可能導致手術危險者。
10 術前準備
1.爲避免術後發生集尿器周圍溢尿,宜將集尿器試佩戴於右下腹部,選定出迴腸膀胱造口的最佳位置,並予以標誌之。
2.腸道準備 有腸道蛔蟲者,應驅蛔蟲治療。術前2~3d半流質,口服新黴素1g,每日4次,或鏈黴素0.5g,每日3次,加服甲硝唑0.2g,每日3次和維生素K 8mg,每日3次。術前清潔灌腸。
4.備血600ml。
12 手術步驟
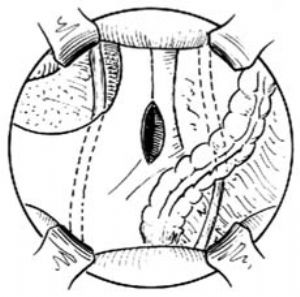
2.造瘻口部位的選擇 造瘻口選在腹直肌隆起部,此部位可使病人終身滿意使用;確切部位應在病人麻醉後用美藍標明。一般選在右側,可先將尿袋緣扣在右下腹部,使上緣達臍水平,內緣達正中線。同時標明造瘻口中心和環形周。也要標記尿袋下緣的位置,使下腹橫切口位於其下緣之下[圖1 ⑴]。

⑴下腹橫切口
3.切口 作下腹橫切口,起自一側髂前上棘止於另一側髂前上棘,凸面向下。注意該切口必須位於預定的造瘻口之下。然後將腹壁各層沿切口線切斷,並結紮腹壁下深動、靜脈,探查腹腔。切開回盲部和乙狀結腸外側和下緣的腹膜,分離右側的回盲部和左側的乙狀結腸[圖1 ⑵]。
4.切斷輸尿管 透時腹膜往往可見右側輸尿管越過髂血管並在其內側進入盆腔[圖1 ⑶]。將輸尿管上的腹膜切開並將輸尿管分離,注意不損傷其血供。它的血供在這一水平均來自輸尿管內側,凡來自腹主動脈分叉處以下和盆腔的血管支可以切斷,以助分離,但其高處的血管支和平行支必須仔細保留。在骨盆邊緣之下3~4cm處切斷輸尿管,並將斷端結紮,短時間的尿流阻斷可使上段輸尿管擴張而無損於腎臟,有利於以後的輸尿管吻合[圖1 ⑷]。將輸尿管上段分離到腹主動脈分叉處之上,並由該處後腹膜正中垂直切開的2cm切口引出。在左側,將乙狀結腸向內推移,直到顯露左輸尿管跨越髂血管處。如右側那樣分離和切斷左輸尿管。將結腸向前提起,在腸繫膜下動脈的分支後用手指分至後腹膜上的開孔處。最後將一直角鉗穿過該開孔,將遊離的左輸尿管末端,帶到後腹膜的開孔處,與右輸尿管並列[圖1 ⑸]。



5.遊離分流迴腸袢 分流迴腸袢應很快使尿液通過,並在很低的壓力下進入尿袋。分流腸管應該短、順蠕動和血運良好。迴腸優於結腸因爲蠕動較活動而吸收能力、腔內壓力和容量較小。
分流腸管的最短途徑是穿經腹腔,它比腹腔外分流腸管阻塞的機會要小,分流腸管由腹主動脈分叉處到中線一側的造瘻口,由於外側間隙寬廣,不易引起腸梗阻,因此不必試圖將其關閉。
用末段迴腸作爲分流腸管。其最終長度約爲15cm,但開始可分出一較長腸段(20~25cm),以便在造瘻時根據各方面張力情況適當修短[圖1 ⑹]。分流腸管的近端可靠近腹主動脈分叉處和腸繫膜根部,而遠端需通過腸繫膜的無血管區開孔,由腹壁造瘻口無張力地引出。
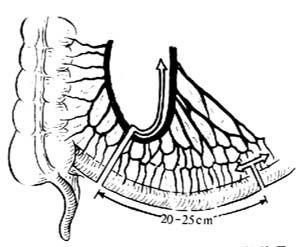
⑹腸段的不同兩斷端需經不同的處理
首先從迴腸遠段開始,將末端迴腸提起,通過照光了解血管走行[圖1 ⑺]。找到回結腸動脈與腸繫膜上動脈最後分支之間的無血管區開孔,然後在距迴盲瓣4~5cm處將邊緣血管切斷,在分流腸管的遠端用一牽引縫合作標記,避免分流腸袢蠕動方向弄錯;逆蠕動方向的分流術可引致腎積水。然後順末段迴腸選爲遠端切斷處向上測量20~25cm,作爲近端切斷處。在該處的腸繫膜緣開孔結紮3~4支終末血管支[圖1 ⑻]。
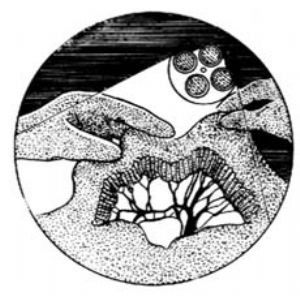
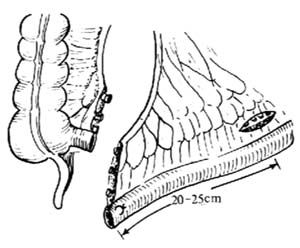
在選定的兩處,將小腸在腸鉗之間切斷,完成迴腸分流腸袢的遊離。以端-端吻合術式恢復腸道的連續性。將腸繫膜開孔大部縫合,但在腸繫膜根部留出孔道供分流腸袢通過[圖1 ⑼]。

6.輸尿管迴腸吻合 第一步是連接兩輸尿管使形成一根管道,輕輕以同樣拉力將兩管拉下並在後腹膜開孔之下4~5cm處切斷。在膀胱癌病人將切下的輸尿管部分,送病理學檢查或冰凍切片檢查,排除未疑及的輸尿管癌或原位癌;如發現有癌腫,則需在腫瘤上緣至少2cm以上處另外切除一段輸尿管,如有廣泛牽累,則適應作腎輸尿管切除術。在輸尿管血管供應的對側將兩輸尿管端各縱切2cm並修剪成壓舌板狀。從輸尿管端兩后角用細腸線向上連接其後緣[圖1 ⑽]。每針縫合必須穿過輸尿管壁的堅韌外層並拉緊。在到達修剪部上端之前,向腎盂插入10f氣囊輸尿管導管作支架。導管應該順利通過,表示無輸尿管梗阻。然後連續縫合修剪部的前緣,直到修剪部的兩前角[圖1 ⑾]。

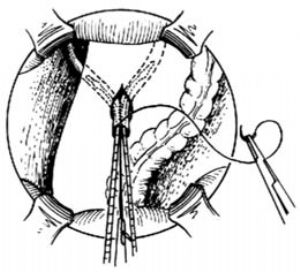
⑾向輸尿管放支架後將前緣縫合
將分流腸袢的近端與連接的輸尿管對攏,務使沒有張力[圖1 ⑿]。用細腸線將該腸袢近端與連接的輸尿管端端吻合。該縫合需通過腸壁和輸尿管壁的全層。腸管和連結的輸尿管管徑不同,縫合時應注意消除其差距[圖1 ⒀]。
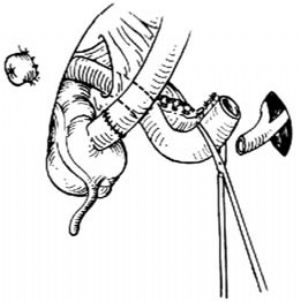
⑿修剪腸段使之適當



輸尿管迴腸吻合完成之後,應將後腹膜開孔緣間斷縫合到吻合口之上的分流迴腸壁上,這樣可使吻合口居於腹膜後位置,並減少吻合口張力。然後將分流迴腸袢由保留未縫的腸繫膜開孔處穿過,將多餘的開孔孔隙間斷縫合。
7.形成造瘻口 按預計的造瘻口將前腹壁的皮膚全層切除,將腹直肌前鞘縱行切開,將腹直肌肌纖維順肌紋分裂,以兩手指由腹腔向造瘻口頂出,在兩指間將腹直肌後鞘和腹膜縱切開孔,使兩指可以自由通過[圖1 ⒁]。

a.切除一片皮膚
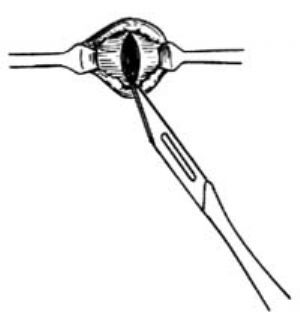
b.縱切腹直肌前鞘

c.分開腹直肌
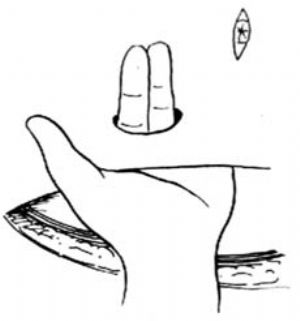
d.皮膚窗孔應容二指
⒁在腹壁作一腸段通過的窗孔
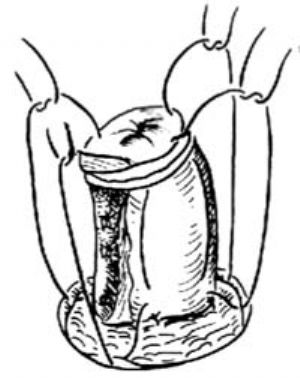
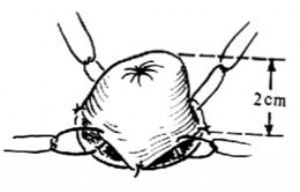
由腹壁開口處探入腹腔一把腸鉗,輕輕夾住分流腸袢的遠端,經腹壁開口處拉出,至少拉出6~8cm,纔夠翻出適當長度的造瘻口。勿須將分流腸袢固定到腹壁各層,只需用幾針間斷腸線將其固定在淺筋膜即可。將分流腸袢的遠端翻轉,作3針穿過切緣的皮下組織,分流腸袢漿肌層深部以及該腸袢切緣的間斷腸線固定縫合,保持其翻轉的狀態。此時造瘻口應凸出在皮膚表面2cm之上,並呈現健康的粉紅色[圖1 ⒂]。

a.腸段需突出皮膚6~8cm

b.固定腸段到皮下筋膜
c.外翻縫線
d.最後縫線
⒂造口的形狀
13 術中注意事項
1.遊離分流腸袢 迴腸末段有時因以往放射治療增厚,達不到選作分流的泌尿器官如左腎盂。對這種病人,應另選一段小腸作分流用。由於腸繫膜動脈呈扇狀分佈到腸壁,因此在處理分流腸袢的系膜時,應注意不損害其血液供應,一般切開分流腸袢遠端的系膜應深些,因爲遠端需達到皮膚。
偶爾在遊離分流腸袢時雖作了各種努力,腸襻的顏色仍然比正常爲暗,腸蠕動雖仍存在,但腸繫膜出現斑點。如經熱敷仍然不能很快改善,應將其切除,另選其它腸段。
2.造瘻口 爲了避免分流腸袢遠端出現張力,須將造瘻口選擇在另一部位,或做一不翻轉的平造瘻口。平造瘻口可節省出5cm迴腸,血運也比翻轉的更好。
3.單個輸尿管 假如靜脈腎盂造影顯露一側腎臟無功能,可用同位素腎圖鑑別屬於梗阻或腎實質破壞引起的無功能。當腎實質大部被結核破壞時,可結紮病側輸尿管,而將另側輸尿管吻合到分流腸袢。將單個輸尿管修剪成壓舌板狀,將該管與迴腸分流腸袢作端側吻合,然後將該吻合口納入腹膜後間隙[圖2]。結紮無功能腎的輸尿管並不經常引起症狀,但偶爾腎臟可發生腎積水,引起疼痛,必須予以切除。

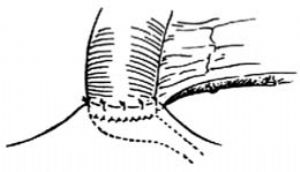
⑵與分流腸袢吻合
4.不應出現的手術錯誤
14 術後處理
1.禁食,胃腸減壓,靜脈輸液48小時以上,直到腸麻痹期渡過。
2.不可立即裝置永久性尿袋。術後造瘻口可發生水腫,應先使用一臨時透明尿袋。
3.如曾放香菸引流,應在術後第4日去除。如曾使用支架,應在第7日去除,並在病程記錄中注明,因爲支架可縮入分流腸袢。
15 術後併發症
迴腸尿分流術是一複雜手術,如與全膀胱切除術同時一期完成,常有術後併發症發生,必須嚴密觀察,及早治療。
1.無尿症及漏尿:術後當日泌尿外科醫生首先應知道尿是否通過造瘻口。如果腸袢內無尿,可能有幾個原因:①腎性或腎前性無尿症;②梗阻;③漏尿。
分流後診斷腎性或腎前性的無尿症是困難的,只有除外梗阻和尿漏才能確定。應檢查中心靜脈壓,並靜脈輸入100~200ml 20%甘露醇衝擊治療,觀察有無尿液增加。如果未使用輸尿管支架,可在造瘻口內插入一導尿管,有時尿液可瀦留在分流腸袢內而誤診爲無尿。
梗阻作爲無尿症的原因是罕見的,尤其是輸尿管放了支架的病人更不可能。梗阻往往只見於孤獨腎病人。孤獨腎的輸尿管可在橫越乙狀結腸系膜處被阻,以致尿液不能進入分流腸袢。
尿漏入腹腔常表現爲由引流處或傷口漏出大量分泌液。要說明它是否爲尿液,需測定引流液尿素含量是否高於血液。有時並無尿液引出而所呈現的體徵是敗血症或腸麻痹;假如血尿素(但不是肌酐)值升高,應懷疑尿漏,即需作分流腸袢造影證實,可看到尿外滲。用虹吸引流的非手術療法有時能治癒尿漏,但最好還是進行手術探查,尤其對尿漏已持續72小時以上者。往往尿漏是來自輸尿管迴腸吻合處,應在輸尿管支架上修補。
2.造瘻口或分流腸袢壞死 泌尿外科醫師在術後當天想知道的第二件事,就是造瘻腸袢是否健康。如呈粉紅色,表示血運良好,如呈暗灰色表明缺血。這種顏色如果進一步惡化,需探查病人,弄明是造瘻口腸壁還是整個分流腸袢受到影響。假如整個分流腸袢缺血,須將其切除,連接的輸尿管閉合並做雙側腎造瘻術,3個月之後,另作新分流腸袢。如果只是造瘻口腸壁壞死,可將其切除,並由原來分流腸袢製成新的平造瘻口。
3.腸梗阻 假如盲腸沒有充分分離,末段迴腸可在分流腸袢橫過處發生梗阻,內疝和大網膜與腸繫膜切緣的粘連均可引起小腸梗阻。診斷一經確定,而非手術療法又不奏效,應立即手術探查,予以緩解。
16 晚期併發症
最重要的晚期併發症是尿路梗阻,合併感染,往往導致進行性腎功衰竭。
1.造瘻口狹窄 造瘻口狹窄往往引起局部缺血。測量其管徑可證實它減小。健康的分流腸袢顯示有活躍的腸蠕動,每2~5分鐘排出一股尿;如間隔時間延長,提示造瘻口狹窄,分流腸袢擴張。可向分流腸袢插一導尿管,測量其殘餘尿(10ml以上)及腸腔內壓(超過1.96kpa(20cmh2o))以證實這一診斷;靜脈內尿路造影或分流腸袢造影也能顯示擴張的分流腸袢。在這種情況下,須行造瘻口改建術。
2.輸尿管迴腸吻合口狹窄 這種併發症常由於吻合口部分破裂後形成瘢痕所致,當病人訴說反覆發作腰痛和發熱時應予懷疑。靜脈腎盂造影將顯示腎與輸尿管擴張,但分流腸袢不擴張,分流腸袢內的壓力可少於20cmh2o。應手術探查病人,並重建吻合口。
3.結石形成 腎內結石往往是感染性的,爲變形桿菌所引起,可像其他腎結石那樣治療。所有結石取出後,必須徹底治療感染。分流腸袢內的結石几乎都合併有造瘻口狹窄,應在造瘻口重建時將其取出。
4.造瘻口分流腸袢脫出 將分流腸袢遠端從前腹壁處遊離,切除多餘部分,重建造瘻口。
5.造瘻口旁的疝形成 需讓病人配帶一適當的腰帶。
17 尿袋的護理
尿袋有兩種基本類型:一種是單件的,另一種是兩聯的。單件的用膠布固定,更換時連同膠布一同揭換;兩聯的是袋緣和盛袋可以脫開,更換較易。盛袋可以每日更換1~2次。袋緣必須與造瘻口的大小基本適合。應準確測出造瘻口的橫徑,袋緣與造瘻口之間應有2mm間隙。假如袋緣太緊,能切割造瘻口,這樣就需重建造瘻口;假如間隙太寬,造瘻口周圍的皮膚就會受浸漬而潰破或增厚。
膠布粘貼的皮膚發炎可越來越重,應更換膠布的品種;如仍不見好轉,則應摘去尿袋,並在分流腸袢中留置氣囊導尿管若干日,直到皮膚癒合。
有些造瘻口不時輕度流血;也有一些造瘻口可大量出血,這種出血有的明顯來自造瘻口,但也有可能來自上段尿路的腫瘤,須進一步檢查。