3 診斷
經口或鼻腔放入一根細軟導管,在上段食管盲端處即受阻不能通入胃內,經導管注入0.5~1.0ml水溶性碘造影劑即可顯示上段食管盲端的位置和長度,並可判明上段食管與氣管之間有無瘻道。腹部X線檢查發現胃腸道內含有氣體,則說明下段食管與氣管相通,存在食管氣管瘻。食管無閉鎖,但有食管氣管瘻的5型病人,臨牀上雖無流涎和不能進食的症狀,但進食時尤其進流質食物時,如部分食物經瘻道進入氣管,即可引起嗆咳。瘻道較小者,進食後嗆咳可爲間歇性發作。有的病人在出生後數年纔開始呈現症狀。此型病例需作食管鏡檢查明確診斷。
4 治療措施
先天性食管閉鎖病例未經治療出生後數日即死亡,因此明確診斷後即應儘早施行手術,糾治畸形。術前應注意適量補液,糾正脫水和電解質失衡;防治吸入性肺炎;給予抗生素藥物;保持正常體溫。置病兒於半坐位,可減少胃液溢流入呼吸道的危險。於上段食管腔內放入細導管,持續負壓吸引,或經常吸除口腔分泌物,以預防或減少口腔分泌物被吸入肺內。肺部炎症或肺不張病例,需維持通氣功能和給予氧吸入。
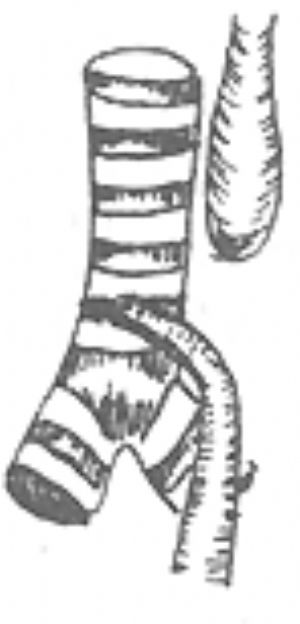
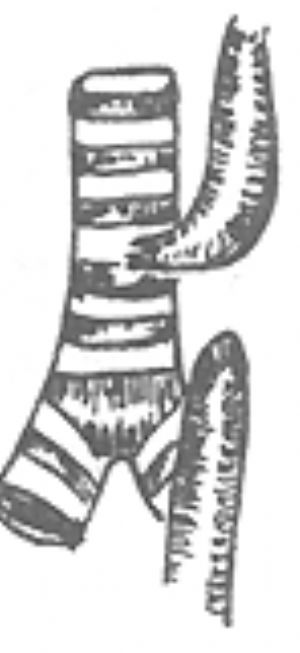
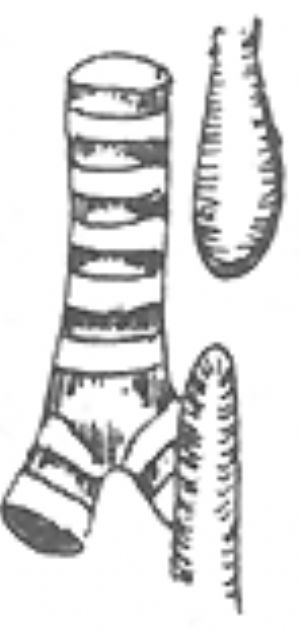
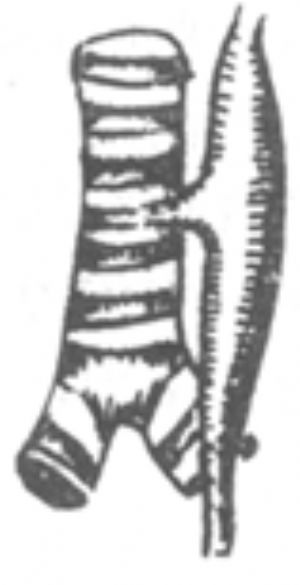
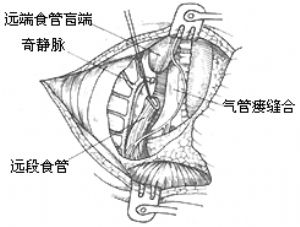
手術操作:通常採用右胸側後切口。切除第4或第5肋骨經肋牀進胸或經第4肋間切口進胸。在胸膜外或切開胸膜在胸腔內切斷結紮奇靜脈。遊離下段食管,繞置以細帶便於牽拉時在氣管後壁顯露食管氣管瘻。在距氣管後壁約3mm處切斷瘻管,用5~0縫線3~4針間斷橫向縫合氣管後壁切口,再用鄰近胸膜覆蓋。保留短段瘻管組織可防止縫合食管氣管瘻時氣管腔產生狹窄。遊離下段食管時操作應輕柔,遊離的範圍亦不宜過長,以免影響下段食管的血液供應。上段食管血供較爲豐富,宜充分遊離以獲得足夠長度與下段食管作吻合術並減少吻合口張力。術前於上段食管內放置一根導管,有助於識別和遊離上段食管。明確上、下段食管的長度足以施行對端吻合術後,切除下段食管盲端的頂尖部,顯露食管腔,在上段食管壁的下切端用鈍法將肌層向上方剝離6~8mm。然後將上段食管壁的粘膜層與下段食管壁的全層作對端吻合術。先在吻合口兩端各放置一針牽引縫線,再間斷縫合物合口的後壁和前壁,再將上段食管壁的肌層向下牽引縫合於下段食管壁上以覆蓋吻合口(圖1)。

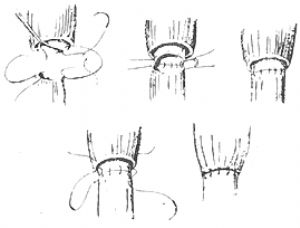
(3)食管對端吻合上段食管壁粘膜層與下段食管壁全層間斷縫合,再將上段食管壁肌層縫蓋吻合口
圖1 先天性食管閉鎖一期矯治術
上段食管壁粘膜層與下段食管壁全層間斷縫合,再將上段食管壁肌層縫蓋吻合口
亦可不剝離上段食管壁的肌層。用上、下段食管壁的全層作吻合術。吻合口前壁全部縫合之前將術前經鼻或口腔預置的細導管通過吻合口置放入胃內,用作術後減壓和餵食,亦可另作胃造瘻術供術後喂飼食物之用。在胸膜外或胸膜腔內放置引流管。待術後1周左右經食管X線檢查證實吻合口已癒合後再拔除引流管。此後即可經口進食。術後3周可開始作食管吻合口擴張術,使吻合口內徑達到F24以上。
體重不及2kg的早產兒,一般情況欠佳或並有其他器官嚴重先天性畸形的病例,需分期施行矯治術。第一期手術時切斷、縫合食管氣管瘻,另經腹部切口作胃造瘻術以供應營養。於上段食管內放入導管作持續負壓吸引或作頸段食管造瘻術,以防止發生吸入性肺炎。數週後,待體重增加到3kg左右再施行第二期手術對端吻合上、下段食管。
食管上、下段均爲盲端,沒有食管氣管瘻的病人,食管長度往往不足以作對端吻合術。此型先天性食管閉鎖亦需分期手術。第一期手術將近段食管經頸部切口引出,切開近段食管盲端,此流唾液,防止溢流入呼吸道,另經腹部切口作胃造瘻術以供飼食。待兒童長大到3~4歲時再作第二期結腸代食管術。