1 拼音
jié cháng ái guī fàn huà zhěn liáo zhǐ nán (shì xíng )
《結腸癌規範化診療指南(試行)》由國家衛生和計劃生育委員會於2013年4月23日衛辦醫管發〔2013〕33號印發。
結腸癌規範化診療指南(試行)
3 2 術語和定義
下列術語和定義適用於本指南。
遺傳性非息肉病性結直腸癌(hereditary nonpolyposis colorectal cancer, HNPCC):是常染色體顯性遺傳綜合徵,又稱lynch綜合徵。
6 5 診斷依據
6.1 5.1 病因
結腸癌的發病原因尚未完全闡明,導致結腸癌發生的因素可歸納爲:
6.1.1 5.1.1環境因素
6.1.2 5.1.2內在因素
6.2 5.2 高危人羣
5.2.4有大腸癌病史者。
5.2.8Crohn病患者。
5.2.9有盆腔放射治療史者。
6.3 5.3 臨牀表現及體徵
6.3.1 5.3.1症狀
右側結腸癌患者臨牀上常表現有原因不明的貧血、乏力、消瘦、低熱等。早期偶有腹部隱痛不適,後期在60%~70%病人中可捫及右側腹部質硬腫塊。
左側結腸癌患者早期臨牀上可表現有排便習慣改變,可出現便頻、便祕或便頻與便祕交替。腫瘤生長致管腔狹窄甚至完全阻塞,可引起腸梗阻表現,約10%的患者可表現爲急性腸梗阻或慢性腸梗阻症狀。
右側結腸癌患者臨牀表現出現的頻度依次以腹部腫塊、腹痛及貧血最爲多見。左側結腸癌患者則依次以便血、腹痛及便頻最爲多見。
6.3.2 5.3.2直腸指診
凡遇患者有便血、直腸刺激症狀、大便變形等症狀均應行直腸指診檢查以排除直腸種植轉移。
6.4 5.4 輔助檢查
6.4.1 5.4.1實驗室檢查
血常規、尿常規和大便常規+大便潛血試驗,血型,肝功能、腎功能,凝血功能,血糖,電解質,血清病毒指標檢測,腫瘤標誌物檢查(CEA和CA19-9)。
6.4.2 5.4.2 影像檢查
氣鋇雙重對比造影X線攝片檢查是診斷結腸癌常用而有效的方法。它可提供結腸癌病變部位、大小、形態及類型等相關信息。結腸癌的鋇灌腸表現與癌的大體形態有關,主要表現爲病變區結腸袋消失、充盈缺損、管腔狹窄、粘膜紊亂及破壞、潰瘍形成、腸壁僵硬,病變多侷限,與正常腸管分界清楚。隆起型癌多見於盲腸,主要表現爲充盈缺損及軟組織腫塊,呈分葉狀或菜花狀,表面不規則。潰瘍型癌表現爲不規則充盈缺損及腔內龕影,周圍粘膜皺襞紊亂,不規則破壞。浸潤型癌多見於左側結腸,由於腫瘤生長不平衡,狹窄而高低不平,腸管呈向心性或偏心性狹窄,腸壁增厚。
B型超聲波檢查 腹部B型超聲掃描對判斷肝臟有無轉移有一定價值,應列爲術前常規檢查內容。
CT掃描檢查 腹盆腔增強CT檢查應爲常規檢查項目。對於術前瞭解肝內有無轉移,腹主動脈旁淋巴結是否腫大,癌腫對周圍結構或器官有無浸潤,判斷手術切除的可能性和危險性等指導術前選擇合理治療方案提供可靠依據。
胸部X射線攝影檢查 包括胸部正位和側位片。對胸片檢查異常的患者行胸部CT檢查,以除外轉移。
6.4.3 5.4.3 腔鏡檢查
結腸鏡檢查是診斷結腸癌最安全、有效的檢查方法。纖維結腸鏡檢查可直接觀察病竈,同時採取活體組織做病理診斷。取活檢時需注意取材部位,作多點取材。如果活檢陰性,且臨牀考慮爲腫瘤的患者,應重複取材以免漏診。
7 6 結腸癌的分類和分期
7.1 6.1 結腸腫瘤的組織學分類


7.2 6.2 結腸癌的分期
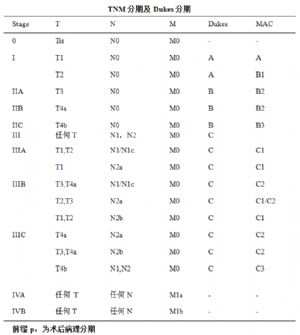
7.2.1 6.2.1 Dukes分期
由於1932年提出的結腸癌Dukes分期簡單易行,且對預後有一定的指導意義,因此,目前仍被應用。
結腸癌Dukes分期
DukesA期:腫瘤侷限於腸壁內;
DukesB期:腫瘤侵犯至腸壁外;
7.2.2 6.2.2 TNM分期
美國癌症聯合協會(AJCC)提出的TNM分期系統對結腸癌的預後有更好的指導意義。
TNM分期(AJCC,2009 第七版)
T-原發瘤分期
T0 無原發腫瘤證據
Tis 原位癌:上皮內或粘膜固有層
T1 腫瘤侵犯粘膜下層
T2 腫瘤侵犯固有肌層
N – 區域淋巴結
Nx 區域淋巴結不能評價
-N1c 無區域淋巴結轉移,但在漿膜下或無腹膜被覆的結腸或直腸旁組織存在單個(或多個)癌結節(衛星竈)
M-遠處轉移
M0無遠處轉移
M1有遠處轉移
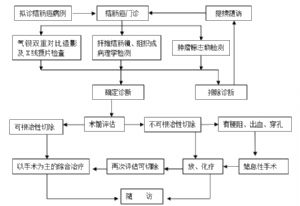
8 7 診斷和鑑別診斷
8.1 7.1 診斷
年齡在40歲以上,有以下任一表現者應列爲高危人羣: ①Ⅰ級親屬有結腸癌史者; ②有癌症史或腸道腺瘤或息肉史者; ③大便隱血實驗陽性者; ④以下五種表現中具2項以上者:粘液血便、慢性腹瀉、慢性便祕、慢性闌尾炎史及精神創傷史。對此高危人羣行纖維腸鏡檢查或氣鋇雙重對比灌腸造影X線攝片檢查可明確診斷。
8.2 7.2 鑑別診斷
盲腸癌與升結腸癌易被誤診爲慢性闌尾炎、闌尾包塊、上消化道出血、缺鐵性貧血等。肝曲結腸癌或右側半橫結腸癌可引起右上腹不適、疼痛,常被誤診爲膽石症;左半結腸癌易被誤診爲慢性結腸炎、慢性菌痢、血吸蟲病、便祕、痔等。
9 8 治療
9.1 8.1 治療原則
臨牀上一般應採取以手術爲主的綜合治療。根據病人的全身狀況和各個臟器功能狀況、腫瘤的位置、腫瘤的臨牀分期、病理類型及生物學行爲等決定治療措施。合理利用現有治療手段,以期最大程度地根治腫瘤、最大程度地保護臟器功能和改善病人的生活質量。結腸癌的治療主要有手術治療、放射治療、化學治療及靶向治療。
9.2 8.2 手術治療
9.2.1 8.2.1 手術治療適應證
8.2.1.1 全身狀態和各臟器功能可耐受手術。
8.2.1.2 腫瘤侷限於腸壁或侵犯周圍臟器,但可整塊切除,區域淋巴結能完整清掃。
8.2.1.3 已有遠處轉移(如肝轉移、卵巢轉移、肺轉移等),但可全部切除,酌情同期或分期切除轉移竈。
8.2.1.4 廣泛侵襲或遠處轉移,但伴有梗阻、大出血、穿孔等症狀應選擇姑息性手術。
9.2.2 8.2.2 手術治療禁忌證
8.2.2.2 廣泛遠處轉移和外侵,無法完整切除,無梗阻、穿孔、大出血等嚴重併發症。
9.2.3 8.2.3 手術治療方法的選擇
8.2.3.1 T1N0M0 結腸癌 建議局部切除。術前檢查屬T1 或局部切除術後病理提示T1,如果切除完整而且具有預後良好的組織學特徵(如分化程度良好、無脈管浸潤),則無論是廣基還是帶蒂,不推薦再行手術切除。如果是帶蒂,但具有預後不良的組織學特徵,或者非完整切除,標本破碎切緣無法評價,推薦行結腸切除術加區域淋巴結清掃。
8.2.3.2 結腸癌根治性手術 應將原發性病竈與所屬引流區淋巴結整塊切除。爲了減少及防止腫瘤復發: ①手術切緣應保證足夠的無腫瘤侵犯的安全範圍,切除腫瘤兩側包括足夠的正常腸段。如果腫瘤侵犯周圍組織或器官,需要一併切除,還要保證切緣足夠且清除所屬區域淋巴結。切除腫瘤兩側5~10cm正常腸管已足夠,但爲了清除可能轉移的腸壁上、結腸旁淋巴結,以及清除系膜根部引流區域淋巴結,需結紮主幹血管,切除腸段範圍亦根據結紮血管後的腸管血運而定;②完全清除引流區域淋巴結; ③避免擠壓腫瘤; ④防止腸腔內播散。
8.2.3.3 梗阻性結腸癌手術處理原則 ①右側結腸癌併發急性梗阻時應儘量爭取做右半結腸切除及一期吻合術; ②當對右側結腸癌局部無法切除時,可選做末端迴腸與橫結腸側側吻合術(內轉流術); ③左側結腸癌引起的急性梗阻在條件許可時應儘量一期切除;④對腫瘤無法切除的左側結腸癌可選做內轉流術或橫結腸造口術。
9.2.4 8.2.4 轉移竈的處理
8.2.4.1 肝轉移 完整切除必需考慮腫瘤範圍和解剖學上的可行性。切除後,剩餘肝臟必須能夠維持足夠功能。達不到R0切除的減瘤手術不做推薦,無肝外不可切除病竈。新輔助治療後不可切除的病竈要重新評價切除可行性。當所有已知病竈均可作消融處理時方可考慮應用消融技術。全身化療無效或化療期間肝轉移進展,可行肝動脈灌注化療及化療栓塞術治療,不應常規應用。當原發竈必需能根治性切除或已得到根治性切除時,某些患者可考慮多次切除。
8.2.4.2 肺轉移 完整切除必須考慮腫瘤範圍和解剖部位,肺切除後必須能夠維持足夠功能。有肺外可切除病竈並不妨礙肺轉移瘤的切除。當原發竈必需能根治性切除或已得到根治性切除時,某些患者可考慮多次切除。
9.3 8.3 放射治療(不具備放療條件轉上級醫院)
對於可手術切除結腸癌,術前術後輔助放療無意義。放射治療結腸癌僅限於以下情況:
8.3.1 局部腫瘤外侵固定無法手術。
8.3.2 術中局部腫瘤外侵明顯,手術無法切淨應予以銀夾標記。
8.3.3 晚期結腸癌骨或其他部位轉移引起疼痛時作姑息止痛治療。
8.3.4 如術中發現腫瘤無法切除或切淨時,可考慮術中局部照射再配合術後放療。
8.3.5 除晚期結腸癌姑息止痛治療之外,結腸癌的放療應基於5-Fu之上的同步放化療。
9.4 8.4 化學治療
9.4.1 8.4.1 輔助化療的適應證
III期結腸癌術後應行輔助化療。輔助化療可使III期結腸癌患者術後總的5年生存率提高10%-15%。II期結腸癌的術後輔助治療尚無定論,一般認爲輔助治療對生存率的提高小於5%。對具有以下預後不良因素的高危II期結腸癌患者應推薦術後輔助化療,包括T4(IIB期)、組織學分級(3級或4級)、脈管瘤栓、術前腸梗阻或穿孔、淋巴結檢出數目<12個或切緣不淨。
9.4.2 8.4.2 輔助化療方案
5-FU/CF;
卡培他濱單藥;
奧沙利鉑+5-FU/CF;
奧沙利鉑+卡培他濱;
不推薦伊立替康作爲結腸癌術後的輔助治療。
9.4.3 8.4.3 輔助化療的時間
目前推薦結腸癌術後輔助化療的時間爲6個月。
9.4.4 8.4.4 轉移性結腸癌的全身化療
化療可以延長轉移性結腸癌患者的生存時間,提高生活質量,並可使部分無法手術切除的轉移竈轉變爲可手術切除。
結腸癌化療最常用的藥物包括氟尿嘧啶類化合物(5-氟尿嘧啶和卡培他濱)、奧沙利鉑和伊立替康。氟尿嘧啶類藥物往往與奧沙利鉑或伊立替康組成聯合方案應用。奧沙利鉑和伊立替康治療轉移性結腸癌的療效相近,與氟尿嘧啶聯合的有效率30%-50%。但兩者的不良反應不同,奧沙利鉑的劑量限制性毒性是外周神經毒性,而伊立替康的劑量限制性毒性是遲發性腹瀉和中性粒細胞減少。
對於一般狀況良好(ECOG 0-1)的患者,一線化療可選擇奧沙利鉑或伊立替康聯合氟尿嘧啶類藥物。二線化療可選擇一線未用過的藥物。對於ECOG評分爲2的患者,可採用5-FU或卡培他濱單藥化療。對於一般情況較差(ECOG評分≥3)者可給與最佳支持治療(BSC),包括緩解疼痛、營養支持等。
10 9 隨訪
對治療後的結腸癌病人進行定期複查和隨訪。術後前2年內每3個月複查1次,以後每6個月1次,至5年;5年後每1年複查1次,並進行詳細問診和體格檢查,肝臟B 超及CEA、CA19-9腫瘤標誌物檢測。高危復發病人可考慮每1年次胸腹盆增強CT檢查(共3年)。術後1年內結腸鏡檢查,若無異常,每3年再複查1次;如果術前因腫瘤梗阻無法行全結腸鏡檢查,術後3~6個月結腸鏡檢查。
11 附錄1 結腸癌手術後描述(模板)
1.描述記錄
切除 腸一段,總長 釐米,距一側切緣 釐米,距另一側切緣 釐米處見 型(包括外觀描寫)腫物(單發/多發數目/家族性息肉病需要記述平方釐米息肉數目):大小--×--×--釐米,切面性狀 ; 浸潤深度至 。腫物旁或腫物周圍腸管粘膜/肌壁內檢查所見(息肉/腺瘤/潰瘍性結腸炎/必要的陰性所見)。腸壁找到淋巴結(數/多/十餘/數十餘)枚,直徑 至 釐米;腸繫膜找到淋巴結(數/多/十餘/數十餘)枚,直徑 至 釐米;腸繫膜根部(臨牀系線處)是否找到腫大淋巴結。
2.右半結腸
右半結腸切除標本,結腸長 釐米,迴腸長 釐米,於(結腸/回盲部)距結腸切緣 釐米,距迴腸切緣 釐米,見 型(包括外觀描寫)腫物,大小--×--×--釐米,切面性狀 ; 浸潤深度至 。腫物累及/未累及迴盲瓣和闌尾根部。腫物旁或腫物周圍腸管粘膜/肌壁內所見(息肉/腺瘤/潰瘍性結腸炎/必要的陰性所見)。闌尾長 釐米,直徑 釐米,切面性狀。腸壁找到淋巴結(數/多/十餘/數十餘)枚,直徑 至 釐米;腸繫膜找到淋巴結(數/多/十餘/數十餘)枚,直徑 至 釐米。
12 附錄2 結腸癌手術後病理診斷報告內容
12.1.1.1 1 腫瘤
1.1組織分型
1.2組織分級
1.3浸潤深度
1.7腸周膿腫形成
2 切緣
2.1近端
2.2遠端
2.3基底切緣
3 其他病理所見
4.1 總數
4.2 受累的數目
5 遠處轉移
8 有困難的病理提交上級醫院會診(提供原始病理報告以覈對送檢切片的正確,從而減少誤差,提供充分的病變切片或蠟塊,以及術中所見等)。
13 參考文獻
1、董志偉,谷銑之。臨牀腫瘤學。北京:人民衛生出版社,2002:935-954。
2、NCCN. Colon cancer clinical practice guidelines in oncologyv.3.2013.
3、Edge SBB, D.R.; Compton,C.C.; Fritz, A.G.; Greene, F.L.; Trotti, A. AJCC Cancer Staging Manual (ed 7thEditoin). New York:Springer; 2010.