4 解剖學基礎
1、脊柱:
(1)由椎骨組成。椎骨的前部是椎體,後部是椎弓。椎弓所包圍的空腔稱爲椎孔,所有椎孔上下相連成爲椎管,即脊髓所在的部位。
(2)脊柱共有頸、胸、腰、骶4個生理彎曲。坐位時頸、腰曲向前,胸、骶曲向後突出,頸4至胸4之間及腰椎的棘突與地面平行,胸4至胸12棘突斜向地呈疊瓦狀。
2、脊膜:脊髓腔中有三層脊膜,依次爲硬脊膜、蛛網膜及軟脊膜。在椎體骨膜與硬脊膜之間的空隙爲硬膜外間隙。蛛網膜與覆蓋於脊髓上的軟脊膜之間爲蛛網膜下腔。蛛網膜下腔即是局麻藥與神經根發生作用的部位。
3、脊髓:位於脊髓腔內,浸泡於腦脊液中。上起於枕骨大孔,下終止於第1腰椎(小兒則更低一些)。在腰1以下的脊神經分開成爲馬尾,在此部位進行穿刺時不易損傷脊髓,因馬尾浮於腦脊液中,對穿刺針的衝擊有一定的避讓作用。
4、腦脊液:成人腦脊液爲100~150ml,脊髓腔內的腦脊液爲25~35ml,ph值爲7.4,是無色透明液體,比重爲1.003~1.009,腦脊液壓力爲0.7~1.7kpa(7~17cmh2o)。
5、韌帶:在棘突上面與棘突相連接的韌帶稱棘上韌帶。連接於上下棘突之間的韌帶爲棘間韌帶。棘間韌帶的下面,脊髓腔之後部即黃韌帶,是質密、堅實、有彈性的纖維層。穿刺時有突然阻力減小的感覺,即針穿過了黃韌帶進入了硬膜外腔。如再向前進針1~2cm就會有針刺破薄紙的感覺,即穿過了蛛網膜,取出針芯會有腦脊液流出,證明已穿刺入蛛網膜下腔。
5 對生理的影響
(一)神經阻滯
1、局麻藥注入蛛網膜下腔後,由於神經的粗細不同,阻滯的先、後及範圍亦不同。
2、交感神經最細,阻滯最快,平面也最高;感覺神經次之,阻滯較晚,平面較高;運動神經最粗,阻滯最晚,平面也最低。
3、如阻滯平面超過了胸4,因阻滯了心交感纖維,而致心率減慢,心輸出量降低、血壓下降。
(三)對呼吸的影響
2、當平面上升到胸部則肋間肌逐漸麻痹,對一般病人因有膈肌代償不會影響呼吸功能,但對呼吸功能儲備差者(肥胖、衰弱者)會有嚴重的影響。
(四)對肝腎功能的影響
蛛網膜下腔阻滯時,由於腎臟血管擴張可增加腎灌注。如因麻醉處理不當,出現不長時間的低血壓可能使肝、腎灌注降低。
(五)對子宮收縮的影響
麻醉平面在胸10以下時,宮頸肌肉鬆弛而宮體肌肉收縮增強,當平面超過胸6時,宮體肌肉也受限制。如出現長時間低血壓可使宮縮無力。
6 影響阻滯平面的因素
(二)影響蛛網膜下腔阻滯平面的因素
2、麻醉藥溶液的比重和病人的體位:在頭低位時,重比重溶液阻滯平面較高;而輕比重溶液的阻滯平面較低。
3、麻醉藥的劑量、容積:在相同的容積時,劑量越大,阻滯範圍越廣;相同劑量時,容量大者,阻滯範圍較廣,但阻滯程度及時間也有不同。
4、穿刺部位:穿刺部位高者,藥物容易向頭方向擴散,阻滯平面較高。
5、注藥時針頭斜面的方向及注藥速度:斜面向頭時,注藥速度越快,麻醉平面越高。
7 臨牀操作方法
(一)體位
1.側臥位是最常選用的體位。背部與手術檯邊沿相齊,頭下彎、手抱膝,如此可使腰椎間隙張開。兩肩部及兩髂部連線相互平行,並與地面垂直。
2.坐位時臀部應與手術檯邊沿相齊,腰儘量向前彎曲,切勿扭轉。
3.俯臥位時應將手術檯兩端搖低,使病人背部屈曲。
(二)穿刺部位的確定
兩髂前上嵴連線與脊柱中線的交點處即腰椎3、4間隙。
(三)穿刺技術
2.皮膚常規消毒後,確定穿刺點,並於皮膚、棘上及棘間韌帶作完善的局部浸潤麻醉。
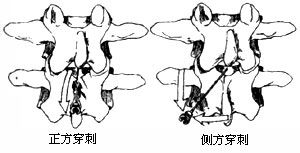
3.正方穿刺法:
(1)將腰穿針經穿刺點與皮膚垂直方向刺入,左手背緊貼於病人背部並固定針的方向,以右手食指沿穿刺針軸心方向將針推進。
(2)穿入皮膚、皮下組織、棘上及棘間韌帶,棘上和棘間韌帶的阻力較柔軟但具有韌性;再繼續將穿刺針推進,則有阻力增加感,表示穿刺針已進入黃韌帶。
(3)再將針推進則有阻力突然消失感,因推進力不同而有兩種結果:
①如推進力較大,進針速度較快,穿刺針在穿透黃韌帶的同時將硬脊膜穿破,而進入蛛網膜下腔。
②如果穿刺針推進緩慢,針可通過黃韌帶但仍位於硬膜外腔,取出針芯後無腦脊液流出,證明穿刺針已穿過硬脊膜進入到蛛網膜下腔。
4.側方穿刺法:老年患者因棘上或棘間韌帶鈣化,正方穿刺很困難,可改爲側入法。穿刺針自距中線1.5-2cm處刺入,然後取與皮膚成30-45°角度穿刺,針尖向中線及向頭的方向推進。這樣穿刺針只穿過部分棘間韌帶、黃韌帶及硬脊膜而進入蛛網膜下腔。(圖2)
5.穿刺成功後,固定好針的位置,注藥前、後應回吸,如有腦脊液迴流,證明針在蛛網膜下腔無移動。
(四)注意事項
1.有時針已穿入蛛網膜下腔,但無腦脊液流出,或流得很慢,是由於針孔貼在馬尾或其它組織上的緣故,這時可將針頭轉動後,腦脊液即可流暢。
2.進針時不能用力過猛,以防止刺破椎管內靜脈叢而出血,或刺到椎管對側的骨膜時,會感到很硬,針不能前進,亦無腦脊液流出,證明是穿刺過深。
3.穿刺困難者可改換間隙,或改換體位(坐位)後很易成功。可調整體位來達到所需的平面。一般於注藥後20分鐘內平面即已“固定”。
8 常用藥物
常用的蛛網膜下腔阻滯藥有普魯卡因、地卡因、布比卡因及利多卡因。因手術時所需要採用的體位及時間長短不同,可選用輕比重或重比重及不同長短時間的局麻藥(表3-1)。
| 藥名 | 比重 | 起效(min) | 維持(min) | 藥物配製方法 | t6以下 | t10以下 | 骶麻 |
| 普魯卡因(procaine) | 重 | 1~3 | 45~60 90(+a) | 150mg+腦脊液或n.s3ml→5%溶液 | 3ml | 2~2.5ml | 1.5~2ml |
| 輕 | 150mg+注射用水10ml→1.5%溶液 | 6~8ml | |||||
| 地卡因(dicaine) | 重 | 5~10 | 120~180 | 1%地卡因1ml 10%葡萄糖1ml 3%麻黃素1ml | 2.5~3ml | 2~2.5ml | |
| 輕 | 1%地卡因1ml+注射用水→0.1%溶液 | 10~14ml | 10ml | 8ml | |||
| 丁哌卡因(bupivacaine) | 重 | 5~10 | 150~210 | 0.75%丁哌卡因2ml 10%葡萄糖1ml 3%麻黃素1ml | 3~4ml | 2.5~3ml | 2.5ml |
| 輕 | 1~5 | 60~90 | 以注射用水配成0.1%~0.2%溶液 | 10~14mg | 8~12mg | 8~10mg | |
| 利多卡因(lidocaine) | 重 | 1~3 | 60~90 | 2%利多卡因2.5~3.5ml+10%葡萄糖1ml | 70mg | 60~70mg | 50mg |
9 適應證和禁忌證
(一)適應證
2.單純腎切除術需用折刀式的側臥位,腰間盤切除術需用頭、足低腰背突出的俯臥位者有杉輕比重腰麻有其突出優點。
(二)禁忌證
1.中樞神經系統疾病,如脊髓、脊神經根病變、馬尾綜合徵、腦脊膜膨出等。
2.感染:如全身敗血症、穿刺部位感染、曾患過化膿性腦膜炎、粘連性蛛網膜炎、病毒感染等。
10 併發症及其處理
(一)術中併發症
1.低血壓:
(1)原因:平面過高(超過胸4),交感神經廣泛阻滯、血管擴張、回心血減少。
(2)處理:局部浸潤時局麻藥中加入麻黃素15~30mg。穿刺前或蛛網下腔注藥後,立即開放靜脈,快速輸液200~300ml,必要時也可用血管收縮藥。
(1)原因:平面升高,血壓下降,肋間肌部分麻痹而出現呼吸抑制,一過性腦缺氧。麻醉藥不純或其它原因引起的化學性刺激。
(2)處理:加快輸液使血壓回升,面罩吸氧,給氟哌啶2.5mg。
(二)術後併發症
1.頭痛:
(2)處理:採用細針穿刺,硬膜外注入5%葡萄糖液10~25ml,輸液以增加腦脊液的生成,對症治療(包括平臥、鍼灸療法及鎮痛藥)。
2.尿瀦留:
(1)原因:膀胱麻痹導致過度脹滿,手術刺激,不習慣臥位排尿。
(2)處理:去除手術刺激,改變排尿體位;較長時間手術應術前放留置導尿管,以避免發生膀胱無力;鍼灸治療;發生膀胱無力時,可放留置尿管進行潮式引流,約一週後膀胱收縮功能恢復再拔除尿管。
11 來源
37度醫學網