2 英文參考
operation of free vascularized second metatarsophalangeal joint transplantation foe reconstruction of the timporomandibular joint
4 別名
第二蹠趾關節遊離移植顳下頜關節再造術;第2蹠趾關節遊離移植顳下頜關節重建術;第二蹠趾關節遊離移植顳下頜關節重建術;operation of free vascularized second metatarsophalangeal joint transplantation foe reconstruction of the TMJ
7 概述
爲了解決複雜的複發性顳下頜關節強直問題,Dattilo等於1986年首先介紹了吻合血管的第2蹠趾關節再造顳下頜關節的術式。此後,在國內外相繼有臨牀應用成功的報道,使之成爲目前顳下頜關節置換的較新和較爲有效的術式之一。由於第2蹠趾關節的大小和形態與顳下頜關節相似,經吻合血管移植後立即重建血液供應,保證了關節和骨組織的存活,防止了關節變性,基本達到功能與形態皆優的修復效果,迄今尚無關節強直復發的報道。
但是,第2蹠趾關節屬於橢圓關節,在原位時背屈一般在40°~60°之間,蹠屈在30°~40°之間,還有輕微的收展活動,這與顳下頜關節有明顯的差別。用第2蹠趾關節重建後的顳下頜關節只能作開閉口運動,較難實現前伸和側向運動。其次,切取帶血管的第2蹠趾關節難度較大,常遇到解剖變異,並且需要進行血管吻合,更增加了手術的複雜性。再有,供足常遺留一定程度的功能障礙。因此,採用這種術式必須嚴格掌握適應證。
10 術前準備
1.詳細瞭解關節強直情況,在雙側病變的情況下,一般選擇粘連較重的一側作爲受區。
2.用多普勒血流儀探測供、受區血管,特別是供足足背動脈和第1蹠背動脈的走行,瞭解該血管有無缺如或變異,作好應變術式準備,如切取第1蹠底動脈的第2蹠趾關節。
3.拍攝第2蹠趾關節X線平片,以瞭解幹骺端發育情況,如發育尚未成熟,手術應延期進行。
4.保護好供小腿和足部的靜脈,避免使用該側血管做檢查和治療。必須做股動脈造影時,應在檢查後3周再進行此項手術。
5.術前3d應做供足清潔,修剪趾甲,每晚睡前洗腳,並用1∶5000的高錳酸鉀,或1∶2000的新潔爾滅溶液浸泡15min。
6.口周區、頜下區、耳顳區常規備皮。
7.備血600~900ml。
11 相關解剖
11.1 1.顳下頜關節的應用解剖
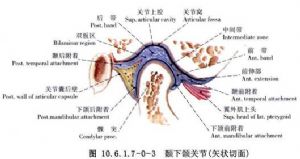
顳下頜關節由顳骨的關節面、下頜骨髁狀突、關節盤、滑膜、關節囊和韌帶組成(圖10.6.1.7-0-1~10.6.1.7-0-3),具有轉動和滑動功能,屬真正的聯動關節,是人體最複雜關節之一。


(1)顳骨關節面:顳骨的關節面包括關節窩和關節結節兩部分。關節窩呈一橫卵圓形,實際似三角形。底邊爲關節結節,外邊爲顴弓後續部分,內邊爲巖鼓裂、巖鱗裂和鼓鱗裂,內外兩邊向後相交於一點,爲三角形頂點,此處呈錐形突起,即關節後結節,常常是經耳前切口解剖進入關節的重要標誌。關節窩內側爲蝶骨嵴,如蝶骨嵴骨折,可使髁狀突向內側移位。關節窩頂很薄,其上即爲顱中窩內容物,因此關節創傷可影響顱腦,髁狀突可穿破關節窩頂進入顱中窩。
腦膜中動脈自頜內動脈第一段分出後,即沿關節囊內側上升,由棘孔入顱,緊貼顱骨內面,穿行於硬腦膜內。皮昕等採用X線攝影及直接測量法,對108例顱骨顳下頜關節窩及關節結節與腦膜中動脈的關係進行了研究,結果發現:①108例中64例(佔59.26%)關節窩的顱腔面有腦膜中動脈(主要是後支)超過,100例關節結節顱腔面有腦膜中動脈前支越過;②關節窩的顱腔面至動脈的距離,在關節窩中部約1.48mm,在關節窩周圍爲2.44~2.80mm;③關節結節嵴頂至對應部位動脈的距離,外側段爲11.08mm,內側段爲6.58~7.81mm,中段爲7.10~7.50mm。提示大部分關節窩、絕大部分關節結節與腦膜中動脈關係密切,因此,對累及關節窩與關節結節的手術,需謹慎設計,細心操作,防止穿通顱中窩,損傷腦膜中動脈及腦組織。
關節結節位於顴弓根部,側面觀爲明顯的突起,正面觀稍凹陷。關節結節有兩個斜面,前斜面是顳下窩的延長,斜度較小,後斜面爲功能面,是關節的負重區,也是承受功能壓力主要部位,損傷性關節疾病常破壞此處。關節結節高度隨年齡而變化,幼兒低,成人高,老年人又變平坦,一般爲7~10mm,降低關節結節不得超過這個高度。
(2)髁狀突:髁狀突的上面呈卵圓形,關節面由纖維軟骨覆蓋,內外徑長,前後徑短,向內突出多,向外突出少。側面觀,有一橫嵴將髁狀突頂分爲前後兩個斜面,前斜面較小,爲功能面亦稱關節面,是關節的負重區,許多關節病變常最早破壞此區。後斜面較大,髁突後移位易引起損傷。從後面觀,髁狀突頂也有內外兩個斜面,外側斜面是關節應力集中處,它的改建活動大於內側斜面。髁狀突外側極有一粗糙面,是關節盤和韌帶附着處。
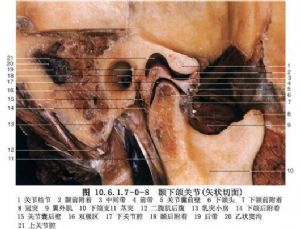
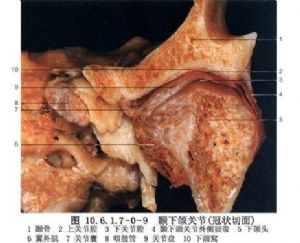
(3)關節盤與關節腔:關節盤由纖維軟骨組成,內外徑大於前後徑,中央較薄,前緣及側緣較厚,後緣最厚。前後向矢狀剖面觀,關節盤呈雙凹形,在關節內位置與關節窩一致,凹面分別與關節結節後斜面及髁狀突相對。關節盤從前到後可分爲四部分,即前帶、中間帶、後帶和雙板區(圖10.6.1.7-0-4~10.6.1.7-0-6)。前帶位於關節結節下方,向前突出形成一個腳形突起,即關節盤腳或稱關節盤前伸部,此突起向上附着到關節結節前斜面及翼外肌上頭,即顳前附着,向下附着到髁狀突前斜面前端即下頜前附着。中間帶介於關節結節後斜面與髁狀突前斜面之間,薄而緻密,爲關節盤的功能負重區。後帶介於髁狀突橫嵴與關節窩之間,後帶的後緣位於髁狀突橫嵴的上方。雙板區,即關節盤後附着,上板止於鱗鼓裂即顳後附着,下板止於髁狀突後斜面後端即下頜後附着。關節盤內側和外側有粗大纖維束直接附着於髁狀突內側極和外側極,爲盤內側附着和盤外側附着(圖10.6.1.7-0-7~10.6.1.7-0-9)。關節盤中間帶和後帶由膠元纖維和彈力纖維組成,無血管神經分佈。雙板區上板由膠元纖維和粗大的彈力纖維組成,下板由粗大的膠元纖維組成,上下板之間爲含有豐富的神經血管結締組織所充滿,其間靜脈交織成網,血運豐富。當髁狀突向前下移動時,此區血管擴張而形成負壓,因此進行關節盤手術切開此區時,可有明顯的出血,此時讓病人咬緊牙消除該區負壓,出血即可停止。
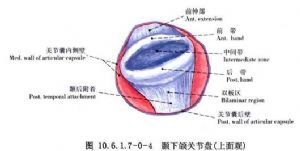
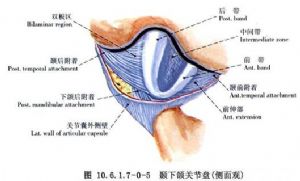
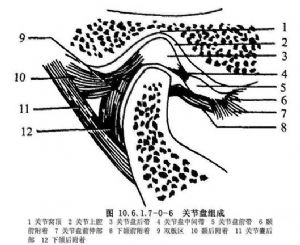
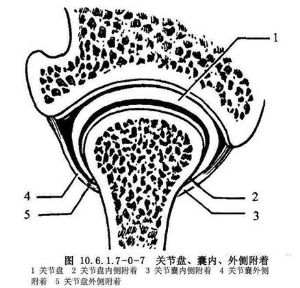
關節腔位於關節窩與髁狀突之間,關節盤居中,四周與關節囊相連,因而把關節間隙分爲上下互不相通的兩個腔,上腔大而松,下腔小而緊。人剛出生時,關節腔內表面覆蓋一層滑膜組織,隨着關節功能出現,關節面的滑膜逐漸消失,滑膜組織僅覆蓋於關節囊內層及雙板區上、下表面,在髁狀突、顳骨關節面和關節盤的周圍,逐漸移行爲纖維組織。滑膜表面光滑發亮,雙板區的滑膜形成較多的褶皺突向關節腔內,稱爲滑膜絨毛(圖10.6.1.7-0-1),其中含有豐富的血管神經和淋巴管,因此滑膜非常容易出血,關節內手術須注意保護。
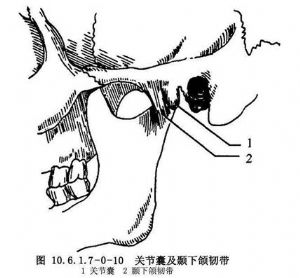
(4)關節囊和韌帶:關節囊上起自關節結節、顴弓、關節窩邊緣及鼓鱗裂,下止於髁狀突頸部及蝶骨嵴,外側被顳下頜韌帶所加強(圖10.6.1.7-0-10),爲韌性很大的囊袋,松而薄,是人體中惟一沒有外傷可以脫位,而脫位時關節囊並不撕裂的關節。關節囊前內部與翼外肌上頭融合,後部由關節盤後部伸展而成。關節囊內、後、外側壁和前壁的外側部分由耳顳神經支配,在髁狀突頸部後內阻滯耳顳神經,一般可使顳頜關節獲得麻醉。
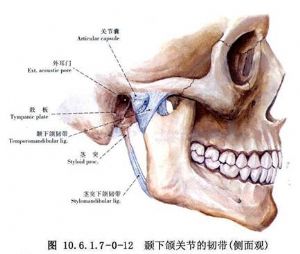
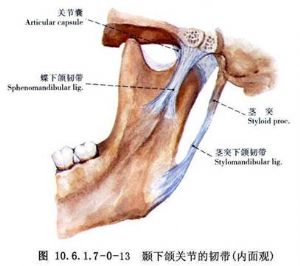
關節韌帶主要爲顳下頜韌帶、蝶下頜韌帶和莖突下頜韌帶(圖10.6.1.7-0-11~10.6.1.7-0-13)。顳下頜韌帶又稱側副韌帶,上寬下窄,分淺、深兩層,有部分纖維和關節囊相融合。淺層起於顴弓,呈扇形向下後止於髁狀突頸部的外側和後緣。深層起於關節結節,水平向後止於髁狀突外側。關節韌帶的主要功能是懸吊下頜,限制下頜在正常範圍內活動。此外還有蝶下頜韌帶,起自內耳蝶骨,穿過鼓鱗裂,止於關節囊的內後上方及關節盤的後內緣,這種關節與內耳之間的連接關係,可能與關節病出現耳症有關。

(5)顳下頜關節血管及神經:顳下頜關節血液供應來自頸外動脈的分支,關節外側面主要有顳淺動脈及其分支面橫動脈(圖10.6.1.7-0-14),關節內側面主要有頜內動脈的關節深支、鼓前動脈、顳深後動脈、翼外肌動脈及腦膜中動脈等(圖10.6.1.7-0-15)。這些血管發出分支進入關節囊,並彼此吻合在關節囊內形成血管網。關節囊特別是後附着有豐富的血管叢,滑膜內有毛細血管,但關節盤中央區無血管分佈,雙板區疏鬆結締組織中血管豐富,靜脈交織成網。

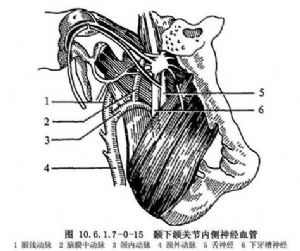
顳下頜關節的神經主要來自耳顳神經、嚼肌神經、顳深後神經和翼外肌神經、這些神經發出關節分支分佈於關節囊的不同部位,由於關節囊有豐富的遊離神經末梢,因此對疼痛非常敏感。關節盤無神經分佈,僅在雙板區及關節盤邊緣有遊離神經末梢。
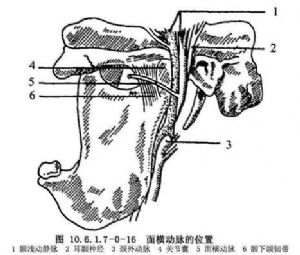
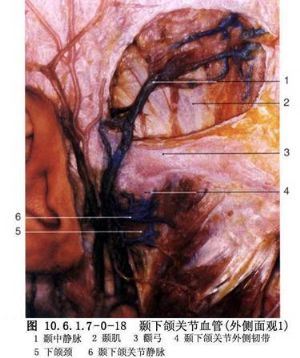
顳淺動、靜脈,面橫動脈、頜內動脈、耳顳神經及面神經與顳下頜關節手術關節密切。顳淺動脈先走行於腮腺實質內,然後穿出腮腺上極,在皮下層內由顴弓根淺面向上走行,顳淺靜脈與之伴行,在動、靜脈之間有耳顳神經。面橫動脈爲顳淺動脈穿出腮腺前分出,橫向走行於腮腺深面與顳下頜韌帶之間(圖10.6.1.7-0-16)。由耳前進路顯露關節,常遭遇此動脈,需結紮。
面神經顳支和顴支,通常由髁狀突前越過顴弓至顳部(圖10.6.1.7-0-14),顳支至外耳道前最凹處的距離爲2.0±0.5cm(圖10.6.1.7-0-17),表示耳屏前翻瓣或顴弓切口前伸的安全範圍(圖10.6.1.7-0-18~10.6.1.7-0-20)。由耳前切口顯露關節,爲避免損傷血管及神經可自外耳道軟骨與腮腺包膜之間無血管區分離,將腮腺及其筋膜組織瓣翻起,顳淺血管及耳顳神經則被推向前方,面神經顳支及顴支也包含在翻起的組織瓣內而得到保護。頜內動脈由頸外動脈分出後,經髁狀突頸部深面,走行於關節囊與蝶下頜韌帶之間,手術如誤傷此動脈,可引起兇猛出血,進行顳下頜關節及髁狀突頸部手術時,應特別注意對此血管保護。



(6)顳下頜關節區筋膜:顳筋膜被覆顳肌,起於上顳線,向下至顴弓上2cm處分爲深淺兩層,淺層較厚,止於顴弓外側面上緣;深層較薄,與顴弓內側面骨膜相融合,兩層筋膜間隔以少量脂肪組織。腮腺嚼肌筋膜包繞腮腺與嚼肌,向上附着於顴弓下緣,並與顴弓骨膜、顳筋膜淺層融合成一層緻密的纖維組織,而且與淺筋膜混合。面神經顳支與顴支越過顴弓,並位於三層混合的緻密結締組織之中。在顳區,顳支與顳淺血管及耳顳神經均位於淺筋膜層內。因此顳頜關節手術時,按圖示的解剖路線切開(圖10.6.1.7-0-21),可避免面神經分支的損傷。

11.2 2.顳下頜關節手術徑路
進入顳下頜關節手術途徑有許多種,但基本手術進路有耳前、耳後、耳周、口內和頜下切口。理想的切口要求顯露充分,不損傷面神經,並最少損害容貌。術者必須熟悉解剖,瞭解每一切口的特點,根據病變的性質、範圍和手術類型作出選擇。
(1)耳前切口:耳前切口是暴露顳下頜關節的主要途徑,接近髁狀突,易於進入和直接暴露關節,特別對關節外側面和前面的顯露較好,是最常用的一種切口。缺點是解剖路線通過富於血管及面神經分佈區,影響手術野的暴露,且有損傷面神經顳支及顴支的危險。另外遺留耳前瘢痕,對面容有一定的影響。耳前切口形式有各種變異,但基本皮膚切口都位於關節後耳麪皮膚交界處,切口下端不超過耳垂附着,以防損傷面神經幹,切口的上端以不同角度向顳部髮際內和耳前延伸,如耳前垂直切口、角形切口、柺杖形切口(圖10.6.1.7-0-22)、問號形切口及倒“L”形切口等。

①耳前垂直切口:
A.切口設計:切口線自耳輪腳開始,沿耳前褶皺向下至耳垂附着處,必要時切口線上端可再往上延伸。
B.切開與翻瓣:沿切口線切開皮膚及皮下組織,作皮下潛行分離,向前翻開皮瓣約2cm,並縫合固定到前方皮膚上以作牽引。
C.顯露關節囊:在切口內沿外耳道軟骨與腮腺筋膜之間向深部分離,暴露出顴弓根部。然後移動下頜骨,觸及髁狀突的位置後,繼續作鈍性解剖,顯露關節窩外側緣與關節囊(圖10.6.1.7-0-23)。此時淺面重要結構,包括顳淺動靜脈、腮腺和經過這個區域的面神經分支,都被牽拉到前方而不致損傷。

②耳前角形切口:
A.切口設計:先用亞甲藍在皮膚上域出髁狀突、關節窩、關節結節及顴弓的骨性標誌,再沿耳前褶皺作垂直切口線,上平顴弓,下不超過耳垂,然後在顴弓平面作一水平切口線,此切口與垂直切口上端成直角或鈍角,長約2.5cm左右。
B.切開與翻瓣:沿切口線切開皮膚,自腮腺筋膜淺面剝離,向前下翻開皮瓣,可將皮瓣縫合固定於前方皮膚上。垂直切口不宜切開太深,注意勿損傷顳淺動、靜脈及耳顳神經,顯露後可將其拉向後方。向下分離深部組織勿超過耳垂標誌,以防損傷面神經幹。
C.解剖面神經、顯露關節囊:同皮膚水平切口一致切開腮腺嚼肌筋膜,沿此切口用鈍分離法解剖面神經顳支與顴支,覓見後,即沿神經走向從腮腺實質中予以遊離,用橡皮片將其牽拉向前方保護之(圖10.6.1.7-0-24)。再與皮膚垂直切口一致切開腮腺嚼肌筋膜,自腮腺內分出顳淺動、靜脈及耳顳神經並拉向後方,此時若遇到面橫動脈則需切斷結紮,然後向前下翻開腮腺及其筋膜組織瓣,即可顯露顳下頜韌帶及關節囊。

③耳前柺杖形切口:
A.切口設計:自耳輪腳沿耳前褶皺向下作一垂直切口,下端止於耳垂附着處,再由此切口的上端向前上髮際內作一斜切口,長約2.5cm,兩切口夾角約120°~150°,轉彎處使呈弧形(圖10.6.1.7-0-22)。
B.切開與分離:沿切口線切開皮膚與皮下組織,在顳部將切口加深至顳筋膜,在垂直切口內自外耳道軟骨和腮腺後緣之間作鈍性分離,將顳淺血管自腮腺上極分出,牽至傷口後方或予以切斷結紮,即可向前推開腮腺,顯露關節囊後面。
C.掀起筋膜組織瓣、顯露關節囊:自顴弓根處斜向前上與皮膚切口一致切開顳筋膜淺層,自顳筋膜深淺兩層之間向下分離至顴弓上緣,切開顳筋膜淺層在顴弓外側面的附麗,再用骨膜剝離器自骨面向下剝離,剝開腮腺嚼肌筋膜在顴弓下緣的附麗,再繼續向下分離,即可掀起包含顳筋膜、顴弓骨膜、腮腺嚼肌筋膜及其淺層結構的組織瓣(圖10.6.1.7-0-25),充分顯露顳下頜韌帶及關節囊(圖10.6.1.7-0-26),面神經分支在此組織瓣內而得到保護。


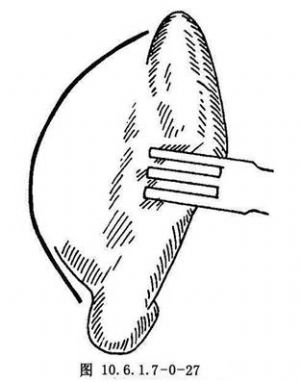
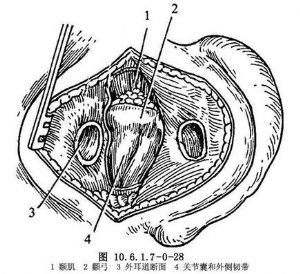
(2)耳後切口:切口自耳郭上附着髮際處開始,旁開耳郭後褶皺3~5mm,向下延伸至乳突尖(圖10.6.1.7-0-27)。切開皮膚、皮下組織及耳後肌,深至乳突筋膜及其上方顳筋膜的淺面。在此平面圍繞外耳道向前分離,通過鈍性和銳性解剖,顯露外耳道上面和下面,於骨性和軟骨外耳道交界處將其完全切斷。然後在耳後切口的上面切開顳筋膜,自顳肌表面向前下分離到顳筋膜深淺兩層分叉處,抬起顳筋膜淺層及其在顴弓上緣的附着處,再切開顴弓根處骨膜,向前下剝離,分開附着在顴弓下緣的腮腺嚼肌筋膜即可顯露顳下頜韌帶及關節囊(圖10.6.1.7-0-28)。
耳後切口瘢痕隱蔽,很少有面神經顳支損傷的危險,對關節手術能提供良好的顯露,但可引起外耳道狹窄及耳軟骨感染,臨牀上已很少應用。
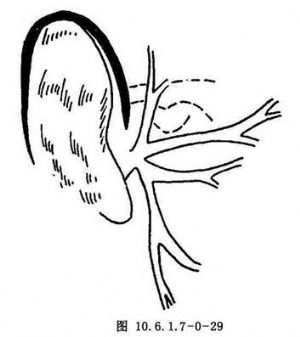
(3)耳周切口:耳周切口自耳屏前向上,至耳輪上附着處轉向後,沿耳郭附着根部向後下至乳突尖(圖10.6.1.7-0-29)。切口上後部分可直接切到骨面,自骨面向前下剝離,暴露顴弓根部及關節窩。軟骨性外耳道很容易自骨膜遊離,除其最下緣外,均可遊離到與骨性外耳道接合處。切口耳前部分,在無血管平面直接加深到軟骨性外耳道。耳前和耳後切口分離至骨膜後,在顴弓根上方相連接,將關節凹淺面組織拉向前方以暴露關節囊淺面,由於耳被拉至後下方,而獲得關節區有效暴露(圖10.6.1.7-0-30)。

耳周切口實際爲耳後和耳前切口的聯合,具有耳後切口的優點,但不切斷軟骨外耳道,避免了外耳道狹窄和軟骨感染的危險。
(4)口內切口:切口由咬 平面上方1cm,沿下頜升支前緣垂直向下,再向前延伸至下頜第3磨牙頰側(圖10.6.1.7-0-31)。全層切開至骨面,向上翻轉黏骨膜瓣直到顳肌附着處。然後向後作骨膜下剝離,顯露升支外側面及髁狀突頸部,再將升支後緣牽拉器置入,推開保護軟組織,以顯露手術區(圖10.6.1.7-0-32)。
平面上方1cm,沿下頜升支前緣垂直向下,再向前延伸至下頜第3磨牙頰側(圖10.6.1.7-0-31)。全層切開至骨面,向上翻轉黏骨膜瓣直到顳肌附着處。然後向後作骨膜下剝離,顯露升支外側面及髁狀突頸部,再將升支後緣牽拉器置入,推開保護軟組織,以顯露手術區(圖10.6.1.7-0-32)。
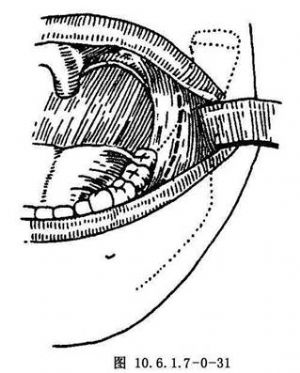

口內途徑顯露關節,手術安全,不需作皮膚切口,但顯露不充分,並需要充足的光源和適宜的牽拉器,可提供髁狀突頸部截開和髁狀突切除手術的顯露。
(5)改良頜下切口:典型的頜下途徑(Risdon法)對髁狀突頸部手術難以施行垂直操作,而將下頜升支後途徑與頜下途徑結合,則有助於顯露,下面介紹這種改良頜下切口。
自耳垂下後1cm處開始,平下頜升支後緣,向下繞下頜角,再距下頜下緣1.5cm處平行向前,至嚼肌附麗前2cm處作一弧形切口(圖10.6.1.7-0-33)。切開皮膚、皮下及頸闊肌,在下頜角或角前切跡處,解剖出面神經下頜緣支,結紮剪斷頜外動脈及面前靜脈。然後沿胸鎖乳突肌和腮腺之間,於腮腺筋膜外作銳性分離,使腮腺與胸鎖乳突肌及深面組織分開,再切開下頜下緣骨膜及嚼肌附麗,用骨膜剝離器自骨面向上剝離,並切斷升支後緣骨膜。由於腮腺下極已被遊離,當向上牽拉昇支外側軟組織瓣時,腮腺亦隨軟組織瓣向上翻起,而使向上牽拉的阻力減小,這樣下頜升支上部及髁狀突則可得到較好的顯露。

13 手術步驟
手術分兩組同時進行。一組切取帶血管的第2蹠趾關節,另一組做受區截骨、植骨和血管吻合。
13.1 1.帶血管的第2蹠趾關節切取術
(1)上驅血帶:在小腿中部包繞數層無折紗布,抬高足部,上驅血帶,鬆緊以同時阻斷動脈供血和靜脈迴流爲度。手術進行過程中,每小時松驅血帶1次,每次5min,防止足部缺血時間過長。
(2)切口:以足背動脈走行的體表投影至第1蹠蹼爲軸,畫兩對波浪式切口,長10~12cm。術中還可根據所需血管蒂的長度向近心側延長(圖10.6.1.7-1)。

(3)顯露血管:沿設計切口切開皮膚和皮下組織,顯露足背脛側的大隱靜脈及其分支,並追循到第2蹠趾關節附近,常可見大隱靜脈分支走向腓側,形成足背靜脈弓。結紮、切斷大隱靜脈的脛側分支,由脛側向腓側遊離主幹,顯露出下層的 短伸肌腱。在肌腹與肌腱結合處稍遠切斷肌腱,向外上掀起
短伸肌腱。在肌腹與肌腱結合處稍遠切斷肌腱,向外上掀起 短伸肌肌腹,即可見到足背動脈及兩條伴行靜脈。
短伸肌肌腹,即可見到足背動脈及兩條伴行靜脈。
(4)解剖血管蒂:沿足背動脈向遠端銳性解剖至第1蹠間隙起始部,分離由此穿向足底的足背動脈足底深支,暫不結紮。在此處,足背動脈一般向遠端延續爲第1蹠背動脈。解剖這條動脈是手術的關鍵。按第1蹠背動脈在第1蹠間隙的位置大致可分爲三型。①淺型:約佔60%。第1蹠背動脈作爲足背動脈的一個終末支走在第1背側骨間肌表面,或被淺層肌纖維覆蓋,到達第1趾蹼處,形成第1、2趾背動脈。循血管走行作順行解剖較爲容易(圖10.6.1.7-2)。②深型:約佔30%。第1蹠背動脈作爲足背動脈足底深支的一個分支,在深支的中份或下份發出,或與第1蹠底動脈共幹起自足底弓,走在第1背側骨間肌深面,行至第1蹠間隙遠端而淺出,移行於趾背動脈。此型較難解剖。③細小或缺如型:約佔10%。有時,第1蹠背動脈管徑雖較粗,但主要供給 趾,到第2蹠趾關節的分支過細或缺如也屬此型。在順行解剖中如發現此種情形,應果斷採用所謂第二套動脈供血系統,即足背動脈-足底深支-第1趾底動脈系統。解剖方法是,先於第2蹠趾關節的
趾,到第2蹠趾關節的分支過細或缺如也屬此型。在順行解剖中如發現此種情形,應果斷採用所謂第二套動脈供血系統,即足背動脈-足底深支-第1趾底動脈系統。解剖方法是,先於第2蹠趾關節的 趾側顯露出趾固有動脈,保護該側靜脈,勿使血管與關節囊分離。循趾固有動脈逆行解剖出第1蹠底動脈。爲顯露方便,可將蹠骨頭橫深韌帶切開,並切開
趾側顯露出趾固有動脈,保護該側靜脈,勿使血管與關節囊分離。循趾固有動脈逆行解剖出第1蹠底動脈。爲顯露方便,可將蹠骨頭橫深韌帶切開,並切開 收肌及部分
收肌及部分 短屈肌。將第1、2蹠骨分離,牽開第1蹠骨,增寬第1蹠間隙,以利深部解剖。當分離第1蹠底動脈至第1蹠骨遠端1/3蹠側時,常見該血管與
短屈肌。將第1、2蹠骨分離,牽開第1蹠骨,增寬第1蹠間隙,以利深部解剖。當分離第1蹠底動脈至第1蹠骨遠端1/3蹠側時,常見該血管與 趾脛側的蹠底動脈形成一個十字交叉吻合,應妥善結紮切斷
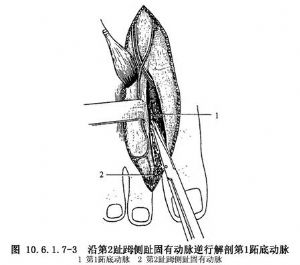
趾脛側的蹠底動脈形成一個十字交叉吻合,應妥善結紮切斷 趾脛側的蹠底動脈,保護好第1蹠底動脈主幹(圖10.6.1.7-3)。解剖接近第1蹠間隙近端時,要特別注意第1蹠底動脈的起始點。第1蹠底動脈一般起於由足背動脈足底深支和來自脛後動脈的足底外側動脈形成的足底弓上,應在第1蹠底動脈起始點的腓側結紮、切斷足底弓,保留其與足背動脈足底深支的連續,直至遊離足底深支。
趾脛側的蹠底動脈,保護好第1蹠底動脈主幹(圖10.6.1.7-3)。解剖接近第1蹠間隙近端時,要特別注意第1蹠底動脈的起始點。第1蹠底動脈一般起於由足背動脈足底深支和來自脛後動脈的足底外側動脈形成的足底弓上,應在第1蹠底動脈起始點的腓側結紮、切斷足底弓,保留其與足背動脈足底深支的連續,直至遊離足底深支。

(5)截骨:在第2趾的第1趾骨遠端1/3處,結紮切斷脛側趾固有動脈,環形切開骨膜,並剝離之。在此處用線鋸截斷第1趾骨。在關節囊外解剖關節的蹠面和腓側,保護好關節囊周圍的血管網。若手術計劃保留第2趾,必須保護腓側趾固有動脈不受損傷,以免第2趾發生壞死。在第2蹠間隙淺面結紮切斷足背靜脈弓,切斷第2、3蹠骨頭間橫深韌帶,繼續向近端解剖,抬起第2蹠趾關節和第2蹠骨。根據所需長度,在骨膜上分離第2蹠骨,一般爲5~6cm。於截骨線處環形切開、剝離骨膜,用線鋸截骨(圖10.6.1.7-4)。截骨時應將已遊離的動、靜脈血管蒂置於第2蹠骨的背側妥善保護,以免被線鋸帶入骨間隙而損傷。

(6)斷蒂:根據需要的長度確定斷蒂位置。考慮到第2蹠趾關節固定後血管蒂自然下順,與頜外動脈和麪前靜脈吻合最佳,故血管蒂長度應超出蹠骨斷端5~8cm爲宜。如擬採用頸外靜脈作受區靜脈,大隱靜脈蒂還要適當延長。在處理好足背動脈的跗內、外側動脈之後,按先動脈後靜脈的順序斷蒂,雙重結紮動靜脈近心端。遊離組織的血管蒂無須上血管夾或作任何標誌。爲防止趾動脈發生頑固性痙攣,可用2%利多卡因肝肝素溶液經足背動脈灌注遊離組織,直至迴流變清,用生理鹽水紗布包裹後交予受區組。
(7)供區植骨:用生理鹽水沖洗供足創面後,徹底止血。測量第2蹠間隙缺損長度,自髂骨切取相應長度、1cm寬的半層骨塊,植入缺隙,用克氏針做兩端固定(圖10.6.1.7-5)。

(9)固定包紮:打小腿石膏託,固定供足於背屈位,繃帶加壓包紮。露趾以觀察末梢循環狀態。
13.2 2.顳下頜關節再造術
(1)切口:一般採用顳部髮際內至耳屏前弧形或柺杖形切口(上切口)和頜下區切口(下切口)。上切口用於截骨和作移植關節的上端固定,下切口用於輔助截骨、植骨,作移植關節的下端固定和吻合血管(圖10.6.1.7-6)。

(2)顯露病變的顳下頜關節:沿上切口切開皮膚、皮下組織達顳筋膜淺面,向前翻瓣,顯露到關節前結節,注意保護面神經顴支和顳支。後方顯露到髁狀突後緣,注意保護顳淺血管。
(3)截骨:在相當於關節窩平面橫行切開並剝離骨膜,用氣鑽或電鑽常規截骨。升支後緣低位截骨有困難時,可經下切口輔助截骨。截骨線一般自下頜角上1cm斜向乙狀切跡。乙狀切跡處有粘連,或者喙突過長,可同時咬除喙突。重要的是新形成的關節窩骨創面應修平整,以便接納第2蹠趾關節。
(4)顯露受區血管:以下頜骨角前切跡爲中心、距下頜下緣下2cm做長6cm弧形切口,分層切開皮膚、皮下組織和頸闊肌。在角前切跡嚼肌前緣處分離顯露頜外動脈和麪前靜脈,注意保護面神經下頜緣支。在頜下腺包膜外可將面前靜脈解剖到其面支和頦下支彙集處。動靜脈遊離足夠長度後,暫不結紮切斷,可作標記。
(5)製備隧道:在下頜骨下緣上0.5cm切斷嚼肌,剝離嚼肌附麗,做必要的輔助截骨後,擴大隧道,使第2蹠趾關節能順利就位。徹底止血,特別注意勿損傷頜內動脈。
(6)移植關節:在頜下切口外預先擺好第2蹠趾關節的就位方向,使關節背屈向前下成角,在第1趾骨的蹠面咬除部分骨質,形成新鮮創面,然後在其外側鑽孔,穿入引導鋼絲,用一把長彎血管鉗從上切口經隧道出下切口,含住引導鋼絲,將第2蹠趾關節導入隧道(圖10.6.1.7-7),令第1趾骨蹠創面與關節前結節骨創面相對。檢查血管蒂是否受截骨斜面的卡壓,檢查第2蹠骨斷端與下頜升支後緣骨創面接觸後是否達到了設計要求的升支高度和咬 關係,否則應將移植體撤出隧道,重新修整。最好使血管蒂位於下頜骨表面。
關係,否則應將移植體撤出隧道,重新修整。最好使血管蒂位於下頜骨表面。
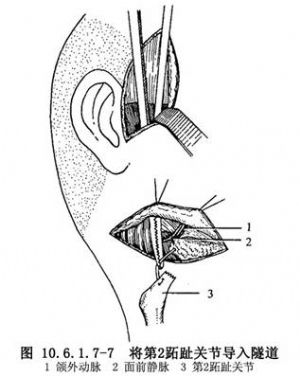
(7)固定:第2蹠趾關節就位後,在關節前結節區骨創面的與第1趾骨兩鑽孔相對的位置上鑽孔,用鋼絲結紮固定。用咬骨鉗將第2蹠骨斷端背側咬成斜行創面,與下頜骨後緣的斜行創面對應,各打兩孔後亦用鋼絲結紮固定。
(8)吻合血管:在手術顯微鏡下,用10-0尼龍針線,按先靜脈後動脈的順序吻合血管(圖10.6.1.7-8)。

(9)關閉切口和放置引流:血管吻合完畢,以生理鹽水沖洗傷口和隧道。植骨時如未增加下頜骨垂直高度,應先縫合嚼肌;若增加了垂直高度,則嚼肌難予縫合。上切口間斷縫合皮下組織和皮膚、下切口分層縫合頸闊肌、皮下組織和皮膚、放置半管橡皮引流條各1根,敷料包紮。
14 術中注意要點
1.術者必須熟悉第2蹠趾關節及其血管的解剖,切取時應儘可能完整地保留血管蒂與關節囊的聯繫,勿使分離過多。應當知道,吻合血管的關節遊離移植術同時也是一種吻合血管的骨移植術,儘可能多地保持血管蒂與第2蹠骨的聯繫,不僅有利於保持關節的正常結構,防止關節變性,而且有利於骨癒合,防止感染和骨不連。
2.受區隧道要做得足夠寬,無論血管蒂經過下頜角內側或外側,都應避免其嵌入第2蹠骨與下頜骨的固定間隙內。
3.由於移植關節固定在深層組織,術後沒有直接觀察血供的途徑,血管吻合要確實可靠,切不可認爲失去血供的關節仍可以遊離植骨的方式癒合而忽視血管吻合技術。有研究表明,不吻合血管的全關節遊離移植將產生嚴重的變性和纖維化,影響功能。
4.在第2蹠趾關節切取術中,若擬保留第2足蹠,必須保護好第2趾腓側的趾固有動脈,否則第2足趾可能發生壞死,繼而使植骨失敗。手術的要領是,解剖第2蹠趾關節腓側時,儘量靠近關節囊,做到既不損傷關節周圍血管網,又不切斷趾固有動脈。
15 術後處理
第2蹠趾關節遊離移植顳下頜關節再造術術後做如下處理:
1.保持呼吸道通暢,特別是已做氣管造口者。氣管套管可於術後4~7d根據腫脹消退情況酌情拔除。
2.顯微外科術後常規用藥,如低分子右旋糖酐、妥拉蘇林、潘生丁、阿司匹林等。
4.室溫維持在22~25℃。供足保暖,觀察第2趾血循,防止血管痙攣。
6.切口引流條可於術後24~48h拔除。
7.術後5~7d可行頜間牽引固定。固定4~8周,根據複查情況予以拆除。
8.供足固定制動2個月,根據骨癒合情況相機拆除克氏針。
9.拆除頜間牽引後,用梯形板輔助進行開口訓練。
16 併發症
第2蹠趾關節遊離移植顳下頜關節再造術的主要併發症有血腫感染和血循障礙,是導致手術失敗的主要原因,其次還有第2足趾壞死和骨不連等。
1.受區血腫感染的主要原因是 ①止血不徹底;②留有無效腔;③引流不暢。表現爲術後持續發熱,局部疼痛、腫脹、壓痛。由於部位較深,早期不易發現。做B超檢查有利於早期發現。發現血腫要及時引流,分泌物做細菌培養和藥敏試驗,以指導抗生素使用。已形成膿腫者應擴大引流,保持通暢,加強換藥和抗炎治療。
2.可導致供區感染的原因有 ①供足切取了足背動脈,有時還必須結紮切斷足底深弓,致局部血循較差,抗感染能力減弱;②遺留無效腔內積液或積血。開始應用本術式時,消滅第2蹠骨切除後遺留無效腔的辦法是切除第2足蹠,將第1、3蹠骨靠攏,關閉此間隙。如此造成供足嚴重畸形,而且第2蹠骨斷端遠端仍有一楔形無效腔不易消滅。現在,用遊離植骨的辦法,既可以消滅這個無效腔,又可保留第2足趾,對供足的功能和形態均有利。但增加了手術的難度,而且一旦發生感染,後果嚴重,必須採取有效措施預防感染。預防辦法有:①術中徹底止血;②植骨塊應足夠大,以充填第2蹠趾骨切除後之間隙;③局部可用抗生素溶液沖洗;④可靠固定;⑤充分引流;⑥妥善包紮和制動;⑦全身應用抗生素。術後發現感染跡象,應儘量重新建立引流,加強局部換藥。已有死骨形成,要及時摘除。擇機行第2趾切除、第2蹠間隙關閉術。
3.移植體血循障礙的原因有 ①切取第2蹠趾關節時損傷了主要血管;②血管頑固性痙攣;③血管蒂受壓迫、過短或扭曲;④吻合口血栓形成。局部滲血增加一般是靜脈血循障礙的表現,多普勒血流儀檢查血管搏動音消失,是動脈血循障礙的主要表現。前三種原因主要靠術中妥善處理,預防爲主。由於不能從體表直接瞭解移植體血循狀況,對血管吻合口進行探查有時很難下決心,特別是血管蒂位於下頜骨深面時。探查時機的掌握與術者的經驗有很大關係,但應遵循儘早探查的原則。
4.第2趾壞死 原因是術中切斷了第2趾腓側趾固有動脈。第2趾壞死可繼發感染,導致植骨失敗。術中發現損傷了第2趾腓側趾固有動脈,應放棄植骨,改行第2趾切除、第2蹠間隙關閉術。已發生第2趾壞死,應清除壞死組織,摘除植骨塊,控制感染,擇機行第2蹠間隙關閉術。