1 概述
股骨頭骨骺骨軟骨病亦稱兒童股骨頭缺血性壞死,或Legg-Calvè-Perthes病,由此三位學者於1910年分別描述,簡稱Perther病。本病系股骨頭血運障礙所致的股骨頭骨骺不同程度的壞死,病變癒合後往往遺留股骨頭扁平狀畸形,故又稱扁平髖。股骨頭骨骺骨軟骨病屬於繼發性關節骨軟骨病,其主要病因系某些因素引起的骨骺血管栓塞,以致骨骺內骨化中心的全部或部分壞死,並可伴有軟骨內化骨紊亂。股骨頭骨骺骨軟骨病是最常見的骨軟骨病。好發於3~10歲的兒童,男多於女,其比例爲4~6∶1。偶有小於2歲或大於10歲發病者。雙側發病者約佔10%,病程需2~4年。本病爲骨骺的缺血性壞死,主要侵犯股骨頭的骨骺和股骨的幹骺端,偶有影響髖臼者。
股骨頭骨骺骨軟骨病可自愈。大多數病例只要減少活動,避免劇烈的運動數週即可緩解或消除症狀。對一些比較嚴重的病例,需要使用石膏管型固定。允許下肢負重,但對那些疼痛劇烈者應臥牀休息或拄拐以減輕對結節部的應力。石膏固定或限制膝關節屈曲時間不能少於5周。4個月內避免劇烈運動。在腫脹的髕腱或骨骺周圍軟組織中行局部封閉(普魯卡因加潑尼松龍),也能起到很好的減輕疼痛、縮短病程的作用。少數保守治療失敗者可用手術治療。手術切除脛骨結節可獲得良好效果,恢復較快,而危險很小。脛骨結節鑽孔能改善局部血運,但病變癒合後,結節部的隆起仍存在,影響外觀。
4 別名
childhood ischemic necrosis of femoral head;coxa plana;Legg-Calvè-Perthes病;扁平髖;兒童股骨頭缺血性壞死;Perther病
8 股骨頭骨骺骨軟骨病的病因
股骨頭骨骺骨軟骨病的發病原因衆說紛紜,但真正的病因尚不明確,可能與下列因素有關:
8.1 股骨頭血供缺陷
Trurta等的研究發現,4~8歲的兒童只有一條血管供應股骨頭的血液,即外骺動脈,來自幹骺動脈的血供往往被骺板阻擋。而外骺動脈又極易受外旋肌羣的壓迫而中斷血供。8歲以後,圓韌帶血管也參與股骨頭的血供,故本病發病率降低。另外,兒童尤其是男童的股骨頭內外血管吻合弓的變異很大,甚至缺如,也是造成股骨頭缺血的一個原因。
8.2 關節腔內高壓
凡是可引起髖關節腔內壓力增高的因素,如外傷後關節腔積血、感染以及發生暫時性滑膜炎等,均可造成供應股骨頭骨骺的血管受壓而導致本病。馬承宣等測定了17例患兒股骨上端的骨內壓,發現患側骨內壓明顯高於健側,並經靜脈造影發現患側骨骺內外靜脈不顯影和旋股內外靜脈顯影率明顯低於健側,因此認爲髖關節腔內壓力增高造成股骨上端靜脈迴流障礙導致發生本病。
8.3 其他因素
8.3.1 (1)創傷因素
由於本病多發生在男孩,而髖關節又是活動較多的負重關節,故有學者提出創傷學說,認爲本病是股骨上端多次反覆的輕微損傷所致。
8.3.2 (2)環境因素
包括圍生期和出生後的生活條件。有學者報道,臀位產兒的發病率是正常產兒的4倍,出生時父母年齡偏大、第3胎以後的兒童、家庭生活貧困的兒童等均易發本病。
8.3.3 (3)內分泌因素
Tiroza Tanara測定了47例患兒的血清生長因子A(SMA)的含量,發現較正常兒童血清中的水平明顯爲低。SMA的主要功能是刺激軟骨生長,故認爲SMA水平降低是本病的一個促發因素。
8.3.4 (4)遺傳因素
9 發病機制
股骨頭缺血性壞死的病理過程,包括骨質壞死,繼之死骨吸收和新骨形成,以及股骨頭再塑型等一系列病理變化。一般可分成4個階段。
9.1 初期即滑膜炎期
關節囊腫脹,滑膜充血水腫和關節液滲出增多。但滑液中不含炎性細胞。此期持續1~3周。
9.2 缺血壞死期
股骨頭前外側骨骺最早受累,或整個骨骺均因缺血發生壞死。此時骨結構保持正常,但骨陷窩多空虛,骨髓腔由無定形的碎屑填充,骨小梁碎裂成片狀或壓縮成塊。由於股骨頭發生缺血性壞死,使骨骺的骨化中心軟骨內化骨受到暫時性抑制,而關節面表層軟骨由滑液營養可繼續生長。X線片上可見股骨頭骨骺較小和關節間隙增寬。壞死的骨小梁因碎裂、壓縮和新骨沉積在壞死骨小梁的表面,使其密度增高。同時幹骺端疏鬆脫鈣,幹骺端脫鈣是由於局部充血所致,是富有血管的軟組織侵入、吸收壞死骨的組織反應。此期大體形態和股骨頭輪廓無明顯的變化。壞死期較長,經歷6~12個月。臨牀上一般無症狀。Salter稱此階段爲臨牀靜止期,是潛在的股骨頭缺血壞死。若此時能恢復血供,可望不遺留嚴重畸形。
9.3 碎裂或再生期
由於死骨的刺激,毛細血管和單核細胞所組成的連接組織,侵入壞死區,吸收壞死的骨小梁碎片,並在髓腔內形成纖維組織。破骨細胞增多且功能活躍,參與吸收壞死的骨小梁。與此同時,豐富的成骨細胞活動增強,在壞死的骨小梁之間和其表面形成正常的類骨質。這些血管組織來自於圓韌帶、骨膜和幹骺端。幹骺端血管或進入骨骺板或與骨骺板周圍的組織相連接。起初新生的類骨質所形成的骨小梁較纖細,以後轉變成板層骨。壞死區周圍軟骨仍無明顯的變化,但其基底層軟骨因遠離關節面,得不到滑液的營養,可失去活性。這個階段新生的骨質強度較低,逐漸塑型成正常骨或根據承受應力的狀況而改變形狀。Salter稱之爲“生物性塑型”。上述過程約歷時2~3年。
9.4 癒合期
因爲新形成的骨小梁是一種不成熟的板層骨,且纖細脆弱,容易與尚未吸收的壞死骨小梁壓縮在一起。壓縮區多侷限在股骨頭的前外側。蛙位X線片上表現爲杯狀缺損。而正位X線片上,這個杯狀缺損與完整的骨質重疊,則顯示出囊性改變。如整個骺核受累,多出現不同程度的變形,類似蘑菇樣外觀(mushroom shape),最終股骨頭明顯增大,由一個位於髖臼中心的圓形股骨頭(coxa magna),變成扁平狀股骨頭(coxa plana)。
Salter強調股骨頭頸變形是由於壞死期併發了軟骨下骨折,啓動了壞死骨的吸收和原始交織骨沉着。同時可發生滑膜反應和肌肉痙攣,繼而發生內收肌和髂腰肌攣縮,使股骨頭向前外側半脫位,髖關節活動受限。如股骨頭的應力集中區承受過多的應力,使股骨頭呈扁平狀或馬鞍狀畸形,進一步使股骨頭向前外側半脫位。股骨頭持續性缺血不僅導致骨骺的缺血壞死,也造成骺板的缺血壞死使骺板過早閉合,將影響下肢的縱向生長,特別是股骨頸的生長受到抑制,而股骨大轉子生長不受干擾,結果股骨頸變短,而大轉子則可超出股骨頭頂端的水平。此畸形雖不同於髖內翻,但在功能障礙上,猶似髖內翻,不利於外展肌的活動,形成屈髖步態,稱爲功能性髖內翻。綜上所述,兒童股骨頭缺血性壞死的發病機制可歸納如圖1。

10 股骨頭骨骺骨軟骨病的臨牀表現
10.1 臨牀表現
股骨頭骨骺骨軟骨病起病隱匿,病程長久,以患髖疼痛與跛行爲主要症狀。
初期症狀較爲模糊,感到肢體容易疲勞常爲最先症狀,在負重時髖部有輕度疼痛,但休息後消失,有不明顯的跛行。髖關節外展及旋轉活動在早期就有影響,沿股骨長軸叩擊髖部可感到疼痛。髖關節前方有壓痛,疼痛向膝關節放射以致造成誤診爲膝部疾病。病變繼續進展,疼痛變爲持續性。病兒跛行明顯,臀肌及股部肌肉發生廢用性萎縮。屈氏試驗陽性,髖屈曲內翻,造成患肢相對變短。隨着扁平髖的形成,肢體的絕對長度亦較健側縮短。成年後導致早期產生骨關節炎。
(1)早期:可無明顯症狀,或僅有患肢無力、長距離行走後出現無痛性跛行。出現疼痛的部位可有腹股溝部、大腿前內方和膝部。
(2)股骨頭壞死期:髖部疼痛明顯,伴有肌痙攣和患肢短縮,肌痙攣以內收肌和髂腰肌爲主,而臀肌和大腿肌有萎縮。髖關節活動度不同程度受限,尤以外展、內旋活動受限明顯。
(3)晚期:疼痛等症狀緩解、消失,關節活動度恢復正常,或遺留外展及旋轉活動受限。
10.2 分型
文獻介紹的股骨頭缺血壞死的分型有多種,如Catterall、Lioyd-Roberts、Salamon、Salter-Thompson及Herring等。分型的目的是爲了解病變程度選擇治療方法,不論哪種分型方法都是以X線片所見來判斷股骨頭受累的範圍及程度。爲了便於理解掌握這許多分型標準,在介紹具體分型方法之前,將這些分型共同點加以歸納:股骨頭骨骺的受累範圍小於它的一半或只是少部分則爲Ⅰ型,如累及超過一半則爲Ⅱ、Ⅲ型,如果累及其全部則爲Ⅳ型,而Salter-Thompson分型依據則與衆不同,他們是以股骨頭骨骺壞死顯性期(活動期)的關節軟骨下骨折範圍來分型,如果軟骨下骨折線的範圍未超過股骨頭半球弧形的一半則爲A型,如超過一半則爲B型,前者治療預後好,後者預後差。現臨牀上常用分型如下:
10.2.1 (1)Catterall分型
Catterall根據病理改變,結合X線片上股骨頭受累的範圍,將股骨頭壞死分成4型。對臨牀選擇治療和判斷預後,具有指導意義,已被臨牀醫生廣泛接受和應用。
Ⅰ型:股骨頭前部受累,但不發生塌陷。骨骺板和幹骺端沒有出現病變。癒合後也不遺留明顯的畸形(圖2)。

Ⅱ型:部分股骨頭壞死,在正位X線片可見壞死部分密度增高。同時在壞死骨的內側和外側有正常的骨組織呈柱狀外觀,能夠防止壞死骨的塌陷。特別是側位X線片上,股骨頭外側出現完整的骨組織柱,對預後的估計具有很大的意義。此型幹骺端發生病變,但骨骺板由於受伸到前部的舌樣幹骺端的正常骨組織所保護,而免遭損害。新骨形成活躍,而股骨頭高度無明顯降低。因骨骺板保持着其完整性,其塑型潛力不受影響。病變中止後,如果仍有數年的生長期,預後甚佳(圖3)。

Ⅲ型:約3/4的股骨頭發生壞死。股骨頭外側正常骨組織柱消失。幹骺端受累出現囊性改變。骨骺板失去幹骺端的保護作用,也遭致壞死性改變。X線片顯示有嚴重的塌陷,且塌陷的壞死骨塊較大。此過程越長,其預後越差(圖4)。

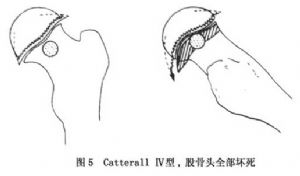
Ⅳ型:整個股骨頭均有壞死。股骨頭塌陷,往往不能完全恢復其正常輪廓。此期骨骺板直接遭受損害,若骺板破壞嚴重則失去正常的生長能力,將嚴重地抑制股骨頭的塑形潛力。因此,無論採用任何治療方法,最終結局都很差。雖然,經過適當的治療,則能減輕股骨頭的畸形程度(圖5)。
10.2.2 (2)股骨頭外側柱分型
1992年由Hering提出的一種新的分型方法。在標準的正位骨盆X片上把股骨頭骨骺分成內、中、外3個柱狀區域。外側區佔股骨頭寬度的15%~30%,中心區約50%,內側區爲20%~35%,作者也將這幾個區稱爲外側柱(lateral pillar)、中間柱(central pillar)及內側柱(medial pillar)。然後根據外側柱受累的程度將本病分爲3型。A型:外側柱未受累,預後好,股骨頭無扁平;B型:外側柱受累,其被壓縮塌陷的程度低於正常外側柱50%,預後尚好,股骨頭無扁平;C型:外側柱受累,其高度>50%,預後差,股骨頭扁平。總之,外側柱受累程度越重,預後越差(圖6)。

12 輔助檢查
在股骨頭骨骺骨軟骨病病變初期,X線無陽性發現。股骨頭骨骺骨軟骨病早期的X線表現是股骨頭骨化中心外移,關節內側間隙增寬(只要有1~2mm的增寬,就有診斷價值,可與健側比較)。這是因爲滑膜炎而使關節內壓力增高所致,關節囊脂肪墊腫脹。亦有人認爲股骨頭外移是骨化中心的外移,而不是整個股骨頭外移。當股骨頭外移後,頭的前上方1/4部必然會承受過多的載荷,髖臼邊緣持續壓迫股骨頭,造成邊緣性壓迫骨折。在髖外展位(蛙式位)的X線片上更能看得清楚,故有人強調應常規拍外展位片。關節造影可見股骨頭內側軟骨增厚,這可能是因骨化中心停止發育而內側的軟骨細胞發生增殖所致。X線片上顯示的骨化中心亦較小,骨骺密度增高,發育暫時停止。以後,股骨頭出現穹頂樣的軟骨下透亮區,只有在外展位X光片上才能看清楚,這透亮區表示壞死區的骨折線。當下肢外展時,骨化中心邊緣與骺軟骨間的容積驟然增大,骨碎片之間可能稍有拉開,使空氣進入骨折線而顯影,這亦稱骨骺內氣體徵象。骨骺的前外側部位是最先壞死(也是最先出現修復)的部位,也只有在外展位時才能看清楚,而在前後位X線上常表現爲整個股骨頭受累的假象。股骨頭開始變扁,幹骺部增粗,髖部諸骨出現廢用性骨質疏鬆現象。隨後,修復過程開始,在X線片上可以看到骨壞死,骨吸收以及新骨沉積並存的現象。股骨頭也逐漸恢復其光整的外緣,但如果得病後未得到及時有效的治療,此時股骨頭已成蘑菇狀。爲適應股骨頭的變形,髖臼也變扁變淺,且外形不規則。髖臼不能包含全部的股骨頭,而發生半脫位,股骨頸變成寬而短。由於負重線的改變,成年後可早期看到骨關節炎的表現。近年來CT及MRI(磁共振成像)在臨牀上廣泛應用,對本病的早期診斷頗有幫助。
12.1 X線檢查
X線檢查是臨牀診斷股骨頭缺血性壞死的主要手段和依據。定期投照雙髖關節正位和蛙位X線片,可動態觀察病變全過程中股骨頭的形態變化,且每一階段的X線片均能反映出病理改變。
12.1.1 (1)滑膜炎期
X線片上主要表現關節周圍軟組織腫脹,同時股骨頭向外側輕度移位,但一般不超過2~3mm。這些非特徵性改變可持續數週,此間應進行X線片追蹤觀察。
12.1.2 (2)股骨頭骨骺受累早期
即壞死前期的X線片徵象,主要是骺核比正常者小,連續觀察6個月不見增長,說明軟骨內化骨暫時性停止。關節間隙增寬,股骨頸上緣呈現圓形凸起(Gage徵)。正位X線片顯示股骨頭向外側移位2~5mm。隨後出現部分骨骺或整個骨骺密度增加。其原因:①與骨骺相鄰的股骨頸失用性骨質疏鬆脫鈣,導致股骨頭骨骺密度增高;②壞死的骨小梁被壓縮;③早期壞死骨骺的再血管化,在壞死的骨小梁表面有新骨形成,產生真正的密度增加。有作者指出“新月徵”(crescent sign)可能是骨壞死首先出現的X線徵象,在蛙位片上,可見股骨頭的前外側軟骨下出現一個界限清楚的條形密度減低區。Salter認爲“新月徵”系關節軟骨下骨折,具有重要的臨牀意義,它不僅是確定診斷的主要依據,而且有助於推測股骨頭的壞死範圍,判斷病變的嚴重程度和估計預後。
12.1.3 (3)壞死期
X線特點是股骨頭前外側壞死,在正位X線片上觀察出現不均勻的密度增高影像。如投照蛙位X線片,可見緻密區位於股骨頭的前外側。此種情形多需追蹤觀察1年,方可明確是部分壞死還是全部壞死。如系全部壞死,骨骺往往呈扁平狀畸形,但關節造影可見股骨頭骨骺仍保留其圓形輪廓。
12.1.4 (4)碎裂期
X線片上顯示出硬化區和稀疏區相間分佈。硬化區是壞死骨小梁被壓縮和新骨形成的結果。而稀疏區則是尚未骨化的富有血管的成骨組織的影像。股骨頸變短並增寬,壞死股骨頭相對應的幹骺端出現病變,輕者表現骨質疏鬆,重者出現囊性改變。可能是由於再生骨骺板軟骨細胞和血管組織侵入所致。
12.1.5 (5)癒合期或後遺症期
癒合期或後遺症期病變已穩定,骨質疏鬆區由正常的骨小梁填充,因此骨化的密度趨向均勻一致。但股骨頭骨骺明顯增大和變形。X線片上可見股骨頭呈卵圓形、扁平狀或蘑菇形,並向外側移位或半脫位。髖臼也出現代償性擴大,內側關節間隙增寬。
12.2 核素檢查
核素檢查既能測定骨組織的供血情況,又可反映骨細胞的代謝狀態。對早期診斷,早期確定股骨頭壞死範圍以及鑑別診斷均具有重要意義。臨牀上多采用靜脈注射99TC,然後進行γ閃爍照相。早期表現爲壞死區的放射性稀疏或缺損,再生期可見局部放射性濃聚。Crenshaw等認爲患側與健側對比如股骨頭壞死區的放射性核素稀疏程度低於50%爲早期病變,相當於Catterall的Ⅰ或Ⅱ型,或Salter的A型,否則則爲晚期,相當於Catterall的Ⅲ或Ⅳ型,或Salter的B型。與X線檢查比較,核素檢查可以提前6~9個月確定壞死範圍,提早3~6個月顯示壞死區的血管再生。
12.3 關節造影
關節造影一般不作爲常規檢查。但有作者認爲關節造影能夠早期發現股骨頭增大,有助於觀察關節軟骨的大體形態變化,並且可明確早期股骨頭覆蓋不良的原因。在癒合階段作關節造影,更能真實地顯示關節變形程度,對選擇治療方法具有參考意義。但這是一項介入性檢查,有些不能配合檢查的患兒還需給予麻醉,故關節造影檢查不應列入必查項目。
近年來隨着磁共振成像技術的應用,有些醫院對Perthes病也進行該項檢查,實踐證明,該項檢查對診斷骨缺血性改變有重要價值,可以早期作出診斷。缺血區表現爲低信號區,並能清楚顯示股骨頭髖臼緣的軟骨區域及其厚度。磁共振成像的髖關節如同關節造影所見,可以明確顯示股骨頭的形態是否正常。磁共振成像對判定缺血性病變先於X線檢查,且無放射性損傷。但目前還不能普遍應用。
13 股骨頭骨骺骨軟骨病的診斷
股骨頭骨骺骨軟骨病的早期診斷十分重要,及時的診斷治療與患兒的預後關系密切。
當5~10歲的兒童出現不明原因的髖部疼痛、跛行,且症狀持續數週無好轉時,應考慮罹患本病的可能。最早的X線徵象是關節囊腫脹和股骨頭向外側輕度移位,應攝雙側X線片仔細對照,並定期追蹤複查。一旦出現骨骺的密度改變,即可確定診斷。對可疑病例也可做放射性核素掃描檢查,靜脈注射99Tc後行γ閃爍照相,可早期顯示骨壞死區的放射性稀疏或骨再生區的放射性濃聚。骨內壓測定也有助於早期診斷,但臨牀應用較少。
14 鑑別診斷
14.1 髖關節一過性(暫時性)滑膜炎
暫時性滑膜炎係一種原因不明的非細菌性炎症,好發於3~8歲的兒童,臨牀表現與Perthes病早期症狀相似,且5%~10%可發展爲Perthes病。兩者無論從發病年齡及滑膜炎表現方面均相似,但病程不同,一過性滑膜炎無異常的X線表現。鑑別的關鍵是嚴密跟蹤觀察,定期複查X線片。高度懷疑時可行放射性素檢查,暫時性滑膜炎無陽性表現。近年來用99mTc掃描可以有幫助:股骨頭骨骺骨軟骨病的99Tc攝入減少。
14.2 髖關節結核
髖關節結核與股骨頭骨骺骨軟骨病常難區別,尤其是早期更易混淆。髖關節結核屬感染性疾病,爲侷限性、進行性、破壞性、炎症性病變,可累及股骨頭、髖臼及股骨頸。患者有明顯的全身症狀,血細胞沉降率增快,Thomas徵陽性,X線片顯示骨破壞和關節間隙變窄。因關節腔積液而顯示關節囊腫脹的X線徵象可持續相當長的時間,股骨頭骨骺骨軟骨病則爲軟骨下無菌壞死性病變,以壞死骨密度增高,變形及繼發髖關節骨關節炎爲主要X線表現,不會有明顯的關節積液或膿腫形成。必要時可做關節穿刺以明確診斷。
14.3 克汀病
克汀病患者的骨骺變可以表現爲不規則的鈣化點,但其出現時間以及融合時間均較正常兒童延遲。由於軟骨內化骨障礙而使骨的長徑變短。此外,病兒尚有智力低下等情況可以區別。
14.4 股骨上骨骺滑脫症
兩者的臨牀症狀相似。但股骨上骨骺滑脫症的發病年齡較大,髖關節內旋及收活動受限(Drehman徵)爲其特徵。
14.5 其他
15 股骨頭骨骺骨軟骨病的治療
兒童股骨頭缺血性壞死的治療目的,是創造一個能夠消除影響骨骺發育和塑型的不利因素,防止或減輕股骨頭繼發畸形及髖關節骨性關節炎,使壞死的股骨頭順利地完成其自限性過程。
在設計治療方案時,重要的原則是儘快獲得和維持髖關節的活動功能,尤以恢復外展和內旋功能更爲重要。臥牀休息或牽引3~4周對恢復關節活動是有益的。只有恢復關節正常範圍的活動後,方可考慮進一步治療。
因爲本病的病因尚不清楚,所以迄今臨牀上所採用的各種治療方法,都不是病因治療。雖然治療方法頗多,但歸納起來,主要是圍繞以下3個方面所設計的:①避免負重,恢復髖關節的正常活動,防止股骨頭塌陷;②將股骨頭完全包容在髖臼內,使髖臼股骨頭在“同心圓”的狀態下塑型——即生物性塑型(Biological plasticity),防止或減輕股骨頭的繼發畸形;③增加壞死股骨頭的血運,縮短病程和促進壞死股骨頭的血管再生。
15.1 非手術治療
非手術治療包括避免患肢負重,各種矯形支具和傳統的石膏固定,適用於Catterall的Ⅰ型和Ⅱ型病變。對改善髖關節運動功能和增加股骨頭的包容均有一定的療效。
過去應用長期的髖人字型石膏固定,由於對小兒發育及關節功能影響太大,故目前已少用或不用。各種類型的外展支架是目前常採用的治療方法,其目的是爲了:①將股骨頭深深的置於髖臼之中;②避免髖臼脣對股骨頭的壓迫;③使股骨頭所受到的壓力均等;④保持髖關節良好的活動度。⑤儘可能保持圓形的股骨頭及正常的髖臼。有一組68例患兒採用外展,內旋位支架固定後其優、良率達91%,但平均固定時間爲19個月。療程還是太長。
15.1.1 (1)臥牀休息和牽引
一般採用牽引或單純臥牀休息3~4周,可明顯地緩解疼痛和增加髖關節的活動範圍。這也是進一步手術治療的基礎,特別是對疑爲本病而不能立即確診的病例尤爲重要,既是觀察又是治療,對患兒有益無害。
15.1.2 (2)矯形支具的應用
近年來不少學者強調,在股骨頭骨骺缺血壞死的早期,將股骨頭完全放置在沒有病變的髖臼內,既能緩解疼痛、解除軟組織痙攣,使髖關節獲得正常範圍的活動,又可起到塑型和抑制作用,防止壞死股骨頭的變形和塌陷,因而各種矯形支具就應運而生。就其種類可分爲臥牀條件下及可行走條件下應用的兩種支架。在臥牀條件下應用的支架除石膏固定外還有Milgram髖外展支架。在患肢不持重行走條件下應用的支架有Bobechko-Toronto支架、Newington A型外展支架、Robert-外展屈曲內旋支架、Scoltish-Rite支架、Harrison支架(只固定患肢)及三託型單肢支架(trilateral socked hip abduction orthosis)。雖然各種支具結構不同,材料各異,但其基本原理一致,目的都是爲增加股骨頭的包容而設計的。採用支具治療,要求把下肢固定在外展和輕度內旋位,外展程度則根據頸幹角的大小和骨骺板的傾斜程度而定。一般說來,外展下肢達到使骨骺線的外側與髖臼上緣相接近爲度。因此安裝支具時需要拍攝立位X線片證實。多數學者認爲外展35°~55°,內旋5°~10°爲佳。因爲外展35°~55°時,外展肌基本失效,減少了對關節產生不利的應力。同時外展位時股骨頭完全被包容在髖臼內。應用支具治療時,還需定期拍攝X線片,觀察股骨頭骨骺的形態變化。當股骨頭骨骺壞死完全恢復後,纔可解除支具,開始負重行走,患兒帶支架時間要根據病變分型而定,Catterall的Ⅰ、Ⅱ型一般需要12~15個月的時間。Catterall的Ⅲ、Ⅳ型需15~18個月。支具治療的禁忌證:①無任何症狀的患兒;②患兒及其家長心理上不接受;③在不同時間雙側相繼發病。
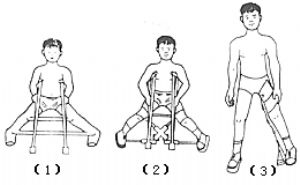
圖1 支架治療(1)Petrie外展石膏 (2)Bobechko外展支架(3)Tachdjian外展支架。
這些支架的共同特點是將髖關節維持於外展內旋位,但髖關節可以伸屈自如,並要求病兒下地行走。
15.1.3 (3)石膏固定
石膏固定具有簡便易行,經濟省時等優點。尤其適用短期固定,便於進一步觀察,估計股骨頭骨骺壞死的範圍,以及選擇下一步治療。Petrie外展石膏固定,可增加股骨頭的包容。每次固定時間以2~3個月爲宜。若需繼續固定,則要拆除石膏休息數天,然後再次石膏固定,這樣能防止膝關節僵硬和關節軟骨變性。還有報道用雙下肢管形石膏,外展30°~50°,不固定髖關節,可以坐起,3~6個月換1次石膏,固定15~18個月,效果良好。病變嚴重者則需改用其他治療方法。
15.2 手術治療
手術治療與非手術療法一樣,其目的也是爲了增加股骨頭的包容,保持股骨頭的形態。有人將增加股骨頭的包容,防止股骨頭早期塌陷,減輕晚期的畸形程度,稱爲抑制治療。雖然通過非手術治療,也能實現抑制治療的目標;但治療週期較長,患兒難以堅持,而手術治療則可明顯縮短療程,且效果更爲確實。
應該強調的是,在選擇任何手術治療之前,均應使患側髖關節達到或接近正常範圍的活動,並要維持數週,方可考慮手術治療。
15.2.1 (1)股骨上端內翻截骨術
目的是把具有塑型潛力的股骨頭骨骺完全置入髖臼內,恢復股骨頭與髖臼的“同心圓”關係,增加股骨頭的包容。並能使患兒早日下牀活動,使關節內持重應力更加合理,利用髖臼對股骨頭的抑制作用,塑型出一個正常或接近正常的關節。同時還可糾正過大的股骨頸幹角及前傾角。缺點是可能產生股骨上端內翻角過大,特別是年長兒童不易自行糾正,還可能使下肢出現1.4cm左右的短縮畸形,以及臀中肌無力等併發症。
①手術指徵:
A.Catterall的Ⅱ、Ⅲ型和Ⅳ型但未合併嚴重扁平髖者。
B.8~10歲兒童因精神心理或其他因素,不能採用支具或石膏固定實現股骨頭包容的Ⅱ型病變。
C.髖關節造影在下肢中立位X線片顯示股骨頭包容不好,但髖關節在外展內旋位時股骨頭可完全被髖臼包容或伴有前傾角過大和CE角較小者。本術式由於可能發生股骨大粗隆上移,可產生臀中肌無力及肢體短縮和髖內翻等併發症,因此近年來,臨牀應用有逐漸減少趨勢。
②手術方法:術前應常規攝雙下肢內旋或雙下肢外展內旋位X線片。在內旋位X線片上,髖臼完全覆蓋股骨頭,只需作股骨上端旋轉截骨。如內旋受限,臥牀休息或牽引4周仍然不能恢復,則應行股骨上端內翻截骨術。
手術選擇髖關節外側入路顯露大粗隆區。在大粗隆下用電鋸或線鋸截除一基底在內側的楔形骨塊。楔形骨塊基底高度決定着內翻角度的大小。根據術前外展內旋位X線片,估計和計算內翻截骨的角度,多數學者的經驗是,截骨術後頸幹角在110°左右較爲適宜。Axer的研究證明:截骨處股骨寬度、楔形骨塊基底高度和增加內翻角度有一定的數學關係。例如截骨處股骨寬20mm,楔形骨塊基底高11.5mm,可增加30°的內翻角度。如截骨處股骨寬度25mm,截除楔形骨塊的基底高度爲14mm,也可增加30°的內翻角度。爲了彌補楔形截骨所產生的肢體短縮,可行翻轉換形截骨術。即將截除的楔形骨塊,從其中間劈成兩半,把其中的一半翻轉180°後,嵌入截骨遠近端之間,此時楔形骨塊基底的高度,是開放性楔形截骨的1/2。然後採用四孔鋼板內固定。術後髖人字石膏固定6~8周,X線片證實骨癒合後拆除石膏,鼓勵患兒下牀活動。
15.2.2 (2)Salter骨盆截骨術
Salter手術具有增加髖臼對股骨頭的包容,增長肢體長度和不需二次手術取內固定物等優點。
①適應證:整個骨骺受累的6歲以上兒童,或有髖關節半脫位者。但這一手術有不能充分覆蓋股骨頭、增加髖臼或股骨頭的局部應力、加劇股骨頭缺血性病理改變,產生患側肢體相對延長等缺點。
②手術方法:採用髖關節前外側途徑顯露,骨膜下剝離髂骨內外板,直達坐骨切跡。用直角鉗把線鋸通過坐骨切跡引出,然後在髂前下棘水平截斷髂骨。當將髖關節和膝關節屈曲後,截骨處可自然張開,用巾鉗向前外牽開截骨遠端。同時在同側或對側髂骨翼切除2cm×3cm大小的楔形全厚骨塊,嵌入截骨斷端,並用2根螺紋針固定,針尾露出皮膚之外,以備日後拔除。也可使用鋼板螺絲釘做內固定。
術後單側髖人字石膏固定6周,X線片證實截骨癒合後拔除內固定針,拆除石膏固定。此時可令患兒負重行走。據Salter報道,5歲以上兒童手術後,90%獲得優良的結果。
15.2.3 (3)Staheli手術
Staheli手術主要適應證爲髖關節形態尚好,股骨頭較大,採用其他方法不能達到滿意的股骨頭包容。
15.2.4 (4)滑膜切除術
滑膜切除術系我國學者邱建德於1981年創用,以後在國內許多醫院也採用此法。邱建德認爲,髖關節滑膜切除能增加股骨頭血運,利用其生長發育的自然現象,自行矯正變形的股骨頭,恢復髖關節功能。
①手術指徵:
A.Ⅱ型和Ⅲ型病變;
B.12歲以下的兒童;
C.早期的Ⅳ型病例。對合並有股骨頭扁平畸形或半脫位的病例,除作滑膜切除外,邱建德主張同時做骨盆截骨術,使股骨頭完全容納在髖臼內,以利於股骨頭與髖臼相互塑型。
但對下列情況不宜行滑膜切除:Ⅱ型病變可經保守治療治癒;12歲以上兒童病變較輕者;Ⅳ型病變骨骺已閉合並有蘑菇狀畸形者,滑膜切除無效。
②手術要點:前外側入路顯露髖關節,T形切開關節囊,觀察滑膜的病理變化。對病變較輕者,次全切除關節滑膜組織。股骨頸後側的滑膜僅做搔刮。若病變嚴重,出現股骨頭半脫位,則切除全部滑膜,剪斷圓韌帶,脫出股骨頭,將髖臼內纖維組織和脂肪組織徹底清除。
③術後處理:術後用單髖“人”字石膏固定3個月。去除石膏後練習髖關節和膝關節功能活動。待髖關節功能和壞死的股骨頭恢復到一定程度後,即可逐漸負重行走。
髖關節滑膜切除是否增加缺血性壞死的股骨頭血運?從邱建德等報道中,答案是肯定的。解放軍總醫院針對這一問題,1991年做了一組動物實驗,選用出生2~4個月的幼犬作爲實驗對象。在犬的髖關節行滑膜切除,術後不同階段,進行股骨頭微血管造影及核素(99TC)骨顯影檢查,結果證實實驗側股骨頭血運並沒有增加。這一試驗結果只是給臨牀工作提供參考,並無否定這一術式的治療價值之意。因爲到目前爲止,還沒有成功的建立Perthes病的動物模型,實驗是用幼犬髖關節進行的,與Perthes病有較大差異。
由於Legg-Calvè-Perthes病原因不明,國內學者對本病的治療方法也就多種多樣,繼股骨上端內翻截骨、骨盆截骨、髖關節滑膜切除術之後,又有股骨頭骨骺內血管束植入、帶血管蒂骨片移植、股骨頭內壞死骨刮除植骨、股骨大粗隆劈開減壓術等相繼用於臨牀治療。這些治療方法也都取得一定的療效,但是,應該看到由於應用每種術式治療病例有限,療效評價標準不統一,因而確切的療效尚難以肯定。我們認爲不宜採用過於複雜而創傷大的手術治療Perthes病,也不應簡單地認爲既然是骨缺血壞死,就想盡辦法去增加血運,有骨內壓增高就採取減壓措施。而忽略了發生在兒童期的股骨頭缺血壞死是一種自限性疾病這一重要特徵。
16 預後
兒童股骨頭缺血性壞死是一種自限性疾病,其自然病程需2~4年。病變癒合後往往遺留不同程度的畸形和關節功能障礙,最終結果優、良、差各佔1/3。畸形嚴重者,往往在青春期就可發生骨關節炎。
爲判斷預後和決定治療方法,Catterall根據X線表現(前後位及外展位),將本病分成4級。Ⅰ級:只有骨骺的前部有病變,關節面無塌陷,受累骨可完全被吸收,無死骨形成,無干骺端的骨質改變,再生過程可達完全程度(圖2)。Ⅱ級:骨骺的前、外部有不同程度的受累,股骨頭有塌陷但仍能維持骨骺原來的高度,有死骨形成但可以被吸收,幹骺端出現囊性變,以後會消失(圖3)。Ⅲ級:只有小部分骨骺未成死骨,由於在死骨上有新骨覆蓋,在前後位X線片上出現“頭中有頭”的現象,股骨頭有塌陷已不能維持原有的高度,幹骺端已有增寬(圖4)。Ⅳ級:整個骨骺均已成爲死骨,股骨頭已呈蘑菇狀,幹骺端有明顯的增寬等骨質改變,股骨頭上已出現再塑,但已難恢復原形。
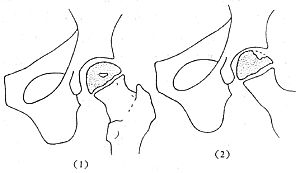
圖2 Catterall Ⅰ級
(1)正位示病變僅在骨骺內 (2)蛙式側位片表現

圖3 Catterall Ⅱ級
(1)骨骺及幹骺端均已受累 (2)側位片上示兩處病變相連
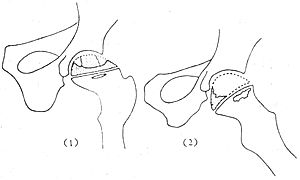
圖4 Catterall Ⅲ級
(1)“頭中有頭”的表現,幹骺端增粗
(2)側位示頭已失去原來的表現
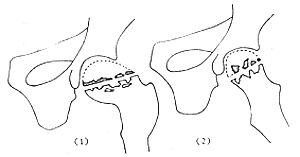
圖5 骨軟骨病
(2)側位表現
毫無疑問,Ⅰ、Ⅱ級的預後佳,Ⅲ、Ⅳ級差。Catterall在經過進一步研究後還發現,有些患兒不經治療也會恢復;而有些患者一定要及時正確治療,否則後果嚴重。他提出了一個所謂“股骨頭危險徵象”的概念。“危險徵象”在臨牀上包括:肥胖兒童,髖關節活動受限並有內收攣縮者;在X線片上包括:Gage徵,股骨頭向外半脫位、骨骺外側出現鈣化及有水平向的骨骺生長板等。如果出現這些徵象,就一定要及時治療,而粗隆間或粗隆下截骨術是最有效的治療方法。如果無“危險徵象”者,不管屬於哪一組,均可不作治療。
在治療開始時,股骨頭仍保持圓形者。結果良好,頭已有變扁者,就不一定能恢復原形,癒合過程一旦開始,股骨頭就不會繼續變形。有人認爲病程已達20個月以上者,即使做截骨術,療效亦不佳。
臨牀經驗表明,本病的預後與發病年齡、性別和病變類型有關。一般說來,發病年齡越小,則最終結果越好。這是因爲年齡越小,其發育和塑型的潛力就越大,甚至可發育成完全正常的關節。Catterall Ⅰ、Ⅱ型病變的預後遠比Ⅲ、Ⅳ型病變爲佳。即使採取單純臥牀休息和支具治療,多能治癒而不遺留明顯的畸形。至於女性患兒的後遺畸形比男性患兒嚴重,其確切的機制尚不得而知。
有人認爲,在臨牀和X線表現上有一些臨危體徵,預示不良結果。這些臨危體徵包括:①年齡超過6歲;②肥胖;③進行性髖關節活動受限;④內收肌痙攣;⑤在X線片上見有骨骺外側骨化缺損;⑥瀰漫性幹骺端反應;⑦股骨頭向外側半脫位;⑧在內收、外展位,X線片股骨頭骨骺板均呈水平位。上述臨危體徵多見於Catterall的Ⅲ、Ⅳ型。當然,臨牀上採取適當的治療,對其預後也可產生明顯的影響。Kelly和Crenshaw隨診了80例Perthes病的患兒,平均隨診22.4年,有26例隨診超過25年。80個髖關節中64個髖爲優良(84%),9個髖爲可(11%),7個髖爲差(9%)。結果爲“可”級患兒並無臨牀症狀,只是X線片上表現有扁平髖。隨診結果爲“可”、“差”級的患兒,他們發病年齡均在6歲以上併爲Catterall的Ⅲ、Ⅳ型。在80例患兒中,在發病當時有41例有2項或更多的臨危體徵,隨診結果具有2項臨危體徵患兒均爲優良級。隨診結果爲“差”級7例中他們發生骨關節炎的年齡均爲20~40歲,其中有的病人已做了髖關節置換手術。通過隨診作者的結論:①大多數患兒不需手術治療。②絕大多數患兒無臨牀症狀,儘管有的病例X線片有扁平髖表現。③Catterall分型對成年(20~40歲)預後的推測有一定參考作用,但對治療方法選擇意義不那麼重要。④臨危體徵不一定那麼危險。⑤發病年齡越大,Catterall的Ⅲ、Ⅳ型患兒預後不佳。