3 概述
腸繫膜囊腫(mesenteric cyst)是指位於腸繫膜、具有上皮襯裏的囊腫。系腸繫膜淋巴管膨大、囊腫化,故亦稱爲腸繫膜乳糜囊腫。絕大多數爲良性病變,其病因可能是先天性的淋巴管壁發育不良使淋巴管呈瘤樣改變。也可因腹部外傷、炎症、手術等因素致淋巴管粘連、阻塞、淋巴液流動不暢、淤滯、逐漸形成囊腫。也有認爲淋巴管與淋巴管間,淋巴管和靜脈間的側支閉塞,以致豐富的側支也未能使淋巴液暢流,導致囊腫形成。囊腫可以是單發或多發,內含乳糜液,或混有少量血液和纖維素,多量漿液性,囊腫壁由上皮細胞和結締組織組成。約60%的腸繫膜囊腫位於小腸系膜,24%位於結腸系膜,另有16%位於腹膜後。腸繫膜囊腫較少見,爲一種良性疾病,70%見於成人,25%在10歲以下,男女之比約1∶1.2。臨牀症狀有腹部腫塊與腹脹、間歇性腹痛、食慾減退,嚴重者可伴有發熱、嘔吐、腹瀉,持續數天,緩解後可再次復發。
9 病因
腸繫膜囊腫是隨着淋巴液充滿逐漸增大的先天性淋巴隙。可因胚胎期腸發育異常所致,亦可因腸繫膜創傷導致淋巴液瀦留引起,或由寄生蟲感染造成。
1.胚胎性或發育性囊腫 此型囊腫多數是由於發育異常或先天性的畸形所致。
2.創傷性或獲得性囊腫 腹部外傷或手術創傷後,如果腸繫膜組織發生出血、血腫機化或淋巴管破裂、淋巴液外溢,而被纖維組織所包裹即可形成囊腫。
10 腸繫膜囊腫的分類
鑑於腸繫膜囊腫的發病原因、生長情況、病理性質及形態學改變複雜多樣,因而有不同的分類方法:
(1)按形態學分類:①單發性囊腫;②多發性囊腫;③瀰漫性囊腫。
(2)按病因分類:Beahrs等依據病因將腸繫膜囊腫分爲4類:①先天性(胚胎髮育)囊腫:如皮樣囊腫,漿液性囊腫;②創傷性囊腫:如外傷性血腫,乳糜囊腫;③感染性囊腫:如黴菌、結核及寄生蟲性囊腫;④腫瘤性囊腫:如淋巴管瘤。
(3)按病理結構分類:①真性囊腫:如皮樣囊腫、漿液性囊腫、表皮樣囊腫、腸源性囊腫等。②假性囊腫:如創傷性血腫、乳糜囊腫等。
11 發病機制
11.1 病變部位
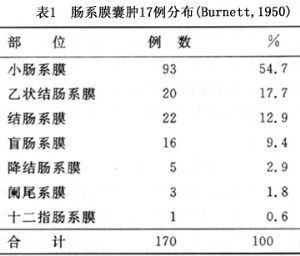
腸繫膜囊腫多爲單個,少數爲多發。大多位於空腸或迴腸系膜之間,靠近腸管的系膜緣,其中約一半的腸繫膜囊腫位於迴腸系膜。有資料顯示,腸繫膜囊腫的好發部位排列如下:迴腸>空腸>小腸系膜根部>橫結腸>乙狀結腸(表1)。
11.2 大體形態
囊腫多爲單個、單房性,偶有多發或多房性囊腫,最大直徑達25cm,最小2cm,最大者幾可充滿整個腹腔(8000ml液體),呈無張力的圓形或橢圓形,靠近腸管者多呈啞鈴狀。鄰近腸管有共同肌層與血管,多不能單獨切除腫物。
11.3 病理特徵
1.先天性囊腫:常見爲腸源性囊腫與結腸系膜漿液性囊腫。胚胎期腸道發育過程中有多個憩室樣芽突出現,並逐漸退化消失。若某個芽突殘留,並從消化道脫落,存留於系膜兩葉之間,逐漸增長而形成腸源性腸繫膜囊腫。囊腫內壁被覆有分泌功能的腸黏膜上皮,故囊內常含有無色黏液;囊腫多爲單發,呈球形或橢圓形;囊腫大小不一,由數釐米至20cm不等;囊腫最多見於小腸系膜,常與腸腔隔絕。漿液性囊腫則多發於橫結腸與乙狀結腸系膜,多單發,囊壁覆蓋間皮細胞,囊內爲黃色透明漿液,但併發出血或感染時則爲暗紅或膿液。腸繫膜皮樣囊腫罕見,爲發育成熟的外胚層組織構成,呈球形,囊壁爲結締組織,內可含有皮膚附件,如毛囊、皮脂腺及汗腺等結構,囊內含有油脂樣或半液狀物質。
2.腫瘤性囊腫:多爲淋巴管瘤,可以爲囊性或海綿狀淋巴管瘤。常發生於迴腸系膜或小腸系膜根部,其次在乙狀結腸系膜。淋巴管瘤的病因未完全明瞭,可能爲淋巴管發育異常。或淋巴組織異位生長而導致淋巴管梗阻和擴張所致。腫瘤由無數擴張的淋巴管組成,肉眼見大小不等的乳白色囊狀結構,直徑自數毫米至10cm不等。囊壁由單層淋巴管內皮細胞與纖維結締組織組成,偶見少量平滑肌纖維。少數囊腫壁可併發慢性炎症或鈣化。囊內多含有黃色透明的淋巴液或乳糜液,伴出血還可爲血性。此外,還有囊性平滑肌瘤、淋巴管內皮細胞瘤、淋巴管肉瘤及惡性畸胎瘤的報道,後兩者爲腸繫膜囊性惡性腫瘤。腫瘤性囊腫罕見,約佔全部腸繫膜囊腫的3%。
3.外傷性囊腫:腹部外傷或手術創傷後,如果腸繫膜組織發生出血、血腫機化或淋巴管破裂、淋巴液外溢,而被纖維組織所包裹即可形成囊腫。其特徵是囊壁常無細胞結構,或僅有少數上皮細胞及大量纖維結締組織。因淋巴液並少許血液聚合而形成的囊腫也稱爲乳糜性囊腫。
4.感染性囊腫:感染性囊腫中以結核性囊腫最多見,其次還有真菌性或寄生蟲性囊腫。結核性囊腫的形成是腸繫膜淋巴結核發生液化後所致。國內有作者報道腸繫膜膿腫的病例,膿腫的形成可因細菌經血行、淋巴道、腸源性等途徑感染至腸繫膜所致。也可因腸繫膜寄生蟲性囊腫或其他良性囊腫併發感染所致。
12 腸繫膜囊腫的臨牀表現
囊腫較小一般無症狀和體徵。囊腫增大到一定程度時,則出現一系列臨牀症狀與體徵。
12.1 腹部腫塊與腹脹
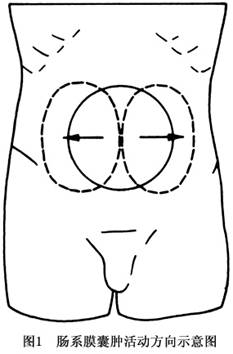
腹部脹感及觸到腫物是患者表現的最初症狀,也是體檢中的主要發現。腫塊無疼痛及壓痛。當囊腫併發出血或感染時,腫物可有壓痛。邊界清楚或不清,依病因而異,但無清楚的腫塊邊界。有囊性感或呈橡皮樣,若腫物過大,則腹部有振水感。活動度通常較大,而且具有規律性:由於固定於後腹壁的腸繫膜根部是從左上走向右下、縱向固定的,故腸繫膜根部囊腫的活動度以橫向爲大,沿右上至左下軸心活動,而上下活動受限(圖1);若囊腫位於腸繫膜周圍者,上下及左右活動範圍均大。
國外文獻報道,有1/3的腸繫膜囊腫見於兒童患者。腸繫膜囊腫的症狀與體徵並無特異性,小的囊腫常無任何症狀。一般而言,囊腫所引起的臨牀症狀與囊腫的部位、大小、對周圍組織器官有無推移或壓迫有關。最常見的症狀和體徵是腹部包塊與腹痛。有學者認爲腸繫膜囊腫的包塊有以下特點:
(1)包塊生長緩慢。
(2)包塊一般爲囊性,表面光滑,邊界清楚。
(4)囊腫一般不緊張,具有柔韌感,無明顯觸痛。
(5)患者的主訴多爲腹部隱痛不適或脹痛。當發生併發症時,患者常出現相應的臨牀表現,多數以急腹症表現而就診。我們遇到1例腹股溝嵌頓性斜疝患者,急診手術時發現疝內容物爲橫結腸系膜囊腫。其他症狀可有腹脹、食慾減退、腹瀉及低熱等。
囊腫較大者可引起腹脹,患者腹圍逐漸增大,巨大囊腫可誤診爲腹水,小囊腫可表現爲偏向一側的腹脹,巨大囊腫引起腸梗阻者也有腹脹。
12.2 腹痛
爲間歇性腹痛,反覆發作。是由於腸管被壓迫或扭轉而引起的;較大的囊腫擠壓腸繫膜,使腸繫膜張力增加,亦可引起腹痛症狀。腸繫膜囊腫位於腸繫膜兩層膜之間,當患者活動時因重力關係會牽拉系膜根部或引起腸管輕微痙攣,故腹痛是經常出現的症狀。輕微腹痛可持續半小時至數小時,嚴重者可伴有發熱、嘔吐、腹瀉,持續數天,緩解後可再次復發。
12.3 其他表現
由於腸繫膜囊腫多較遊離,瘤體重量易引起腸扭轉,並因故常導致急性腸梗阻。巨大囊腫擠壓腸管可引起慢性腸梗阻,少數腫大明顯者可產生局部壓迫症狀,如壓迫胃腸道可引起陣發性腹痛,食後不適及食慾減退、噁心及嘔吐等。壓迫輸尿管,可產生有症狀的或無症狀的尿路梗阻。
個別患者可因囊腫破裂而形成腹水。囊腫腐蝕或侵入腸壁可引起便血。患者還可表現爲食慾減退、消瘦、發熱、噁心、嘔吐、腹瀉、便祕等。
15 輔助檢查
15.1 X線檢查
(1)腹部平片:可見軟組織陰影;皮樣囊腫及包蟲囊腫壁鈣化時,可顯示環形鈣化影;皮樣囊腫偶可見牙齒、骨骼等結構。
(2)鋇餐或鋇灌腸造影:可見腸道受壓移位等表現:如腫塊鄰近腸管狹窄、拉長、腸壁僵硬;鋇劑通過困難或緩慢;胃十二指腸及橫結腸移動或弧形壓跡等。
(3)CT掃描:可提供最佳的囊腫影像診斷,可提供確定位置、並可定性,有利於腸繫膜囊腫的鑑別診斷。
15.2 B超檢查
腹部B超不僅可以定位,而且可以定性。由於簡便、無創,可作隨訪觀察。對假性囊腫,可作爲採用保守療法或手術治療的指導。腸繫膜囊腫的聲像圖有如下特點:
(1)形狀:圓形或半圓形腫物。
(2)邊界:因有完整包膜,囊腫圖像邊界清楚,圓滑,銳利,亦可呈花瓣狀光環。
(3)內反射:腸繫膜局部見液性暗區。液性暗區其間回聲光團多少與分佈,因囊腫內容物成分的性狀和分佈狀況不同而異,如囊內容物主要是液體或主要爲脫落物形成的均質凝塊,則因反射界面少,聲像圖上表現爲甚少或缺乏內回聲;如脫落物分散懸浮於液體內,則有較多的回聲光團或光點,分佈不均勻。
(4)聲穿過性:聲穿過性因內容物液體成分多少而異。液體成分較多者,後壁反射較強,聲穿過性好;否則表現爲中等或較差的聲穿過性。
(5)可壓縮性:具有明顯的可壓縮性。
15.3 腹腔鏡檢查
18 腸繫膜囊腫的治療
小的腸繫膜囊腫無須治療,腸繫膜囊腫增大後,易併發急腹症,一旦確診,應早期手術。手術方法以單純囊腫切除較爲簡單而安全。一般都主張作囊腫全切除術,如僅作部分切除術,則某些囊腫如囊性淋巴管瘤(乳糜性囊腫)會有復發的傾向。因此,在囊腫切除有困難時,可同時切除相應的腸管,以保證囊腫不再復發。但是。如果巨大囊腫與鄰近重要器官或血管緊密粘連無法全部切除時,可行囊腫部分切除術或採用囊腫外引流術。如病檢證實爲惡性囊腫者,術後應進行化療和放療。
18.1 囊腫剜出
爲最理想的手術方式,在不影響腸管血供的情況下,應力爭施行本手術。
18.2 囊腫、腸管切除加腸管端端吻合
由於多數腸繫膜囊腫與腸管甚爲靠近,單純剜出常不可能,而必須將囊腫與相連的腸管一併切除,然後再做腸管端端吻合。在囊腫引起腸梗阻或腸壞死時,整塊切除尤爲必要。
18.3 囊腫與腸腔吻合或袋形縫合
若囊腫巨大,或因囊腫位於腸繫膜根部,切除時有傷及大血管的可能,則可考慮囊腫與腸腔吻合或做袋形縫合。但因有復發、感染及癌變的危險,一般不宜採用。
18.4 囊腫部分切除
當囊腫分佈範圍廣泛或有多囊時,如行囊腫全切,會引起大段腸管血運障礙,此時可行囊腫部分切除,剩餘部分囊壁完全裸露在腹腔,或採用3%碘酊塗拭殘囊內膜,減少其分泌。有人發現殘囊內膜的分泌液,可經腹膜完全吸收從而達到吸收與分泌平衡。