3 概述
α1抗胰蛋白酶缺乏性肝病(alpha 1 anti-trypsin deficiency-associated liver disease)是遺傳性α1抗胰蛋白酶缺乏引起的代謝性肝臟疾病,以常染色體隱性方式(autosomal recessive fashion)遺傳伴等顯性表達(codominant expression)。Laurell與Eriksson(1963)報告α1抗胰蛋白酶缺乏(alpha 1 anti-trypsin deficiency,α1-AT)與慢性支氣管炎、肺炎和肺氣腫的發生有關。以後Ganort(1967)報告α1-AT缺乏能引起嬰幼兒肝炎、肝硬化。在新生兒肝臟疾病中有15%~20%可能由α1抗胰蛋白酶缺乏所致。由於α1抗胰蛋白酶是α1球蛋白的主要成分,故Sharp等(1969)將與α1球蛋白缺乏有關的疾病稱爲α1抗胰蛋白酶缺乏症,主要包括新生兒肝炎、嬰幼兒肝硬化、肺氣腫、慢性胰腺炎、小兒膜性增生性腎小球腎炎等。Sharp報道的6個α1-AT缺乏的家庭中有10個嬰兒患肝硬化。以急性膽汁淤積性肝炎起病,以後均發生肝硬化,甚至發生肝功能衰竭而死亡。
α1-AT 缺乏性肝病可在嬰幼兒期初次被發現,也可在此期無肝臟病變表現,到成年後出現慢性肝病表現。8%~12%的PiZZ 型α1 抗胰蛋白酶缺乏的新生兒在出生後1 個月內即發生膽汁淤積性黃疸,患兒體重增加緩慢、嗜睡、易激怒、出現無膽汁糞便。新生兒期肝炎和幼年期肝硬化,成年期肺氣腫。成人α1 抗胰蛋白酶缺乏肝硬化可無症狀,可出現肝硬化的臨牀表現,也可伴發肝癌,多見於50 歲以上的純合子型患者。
北歐白種人發病率相對較高,其純合子缺乏(homozygous deficiency)發生率是1/1500,美國人是1/1800~1/2000,黑人、西班牙人和亞洲人較低。本病尚無有效的特殊治療方法,基本按肝硬化的一般治療方案進行治療。
10 發病機制
在全身細胞中產生的血清蛋白酶可引起靶器官的炎症性連鎖反應和補體活化。正常人體內也存在一組抑制蛋白酶活性的物質,稱爲蛋白酶抑制物(proteinase inhibitor),廣泛分佈於血漿、淋巴液、尿液、唾液、淚液、支氣管分泌物、腦脊液、宮頸黏液、精液、初乳等體液和一些組織細胞的胞質中。蛋白酶抑制物參與多種生理和病理過程。α1抗胰蛋白酶(α1-AT)爲血清中主要的蛋白酶抑制物,系由肝細胞合成的一種糖蛋白,分子量50000~60000,在電泳分離時處於α1的位置。釋入血漿後,構成α1-球蛋白的主要成分,約佔α1-球蛋白的90%、全部血清蛋白的4%。α1-AT是一種急性時相反應的蛋白酶抑制劑,可以抑制多種內源性和外源性蛋白酶,如胰蛋白酶、糜蛋白酶、彈性蛋白酶、凝血酶、纖溶酶、血管舒緩素以及某些細菌和病毒具有蛋白酶性質的產物等。還具有中和毒素、清除毒素,控制感染、炎症,阻止自身消化等多種功能。在有炎症反應、應激、創傷、妊娠或腫瘤時也可刺激α1-AT釋放,血清該酶的水平可升高。
α1-AT與彈性蛋白酶形成1∶1的牢固的複合體,以後在血液循環中被分解。這種複合體可與肝細胞的血清蛋白酶受體結合,從而刺激肝細胞產生α1-AT。在正常情況下,α1-AT可控制90%以上的血清彈性蛋白酶的活性。α1-AT分子上的唾液酸(N-乙酰神經氨酸)對其生物活性非常重要,祛除唾液酸的殘基α1-AT即失去活性,並且很快從血液循環中清除。不含唾液酸殘基的α1-AT在肝細胞合成後不能被釋放入血,蓄積在肝細胞,可引起肝細胞損傷。
迄今有關α1-AT缺乏的家系研究報告表明,α1-AT等位基因(alleles)呈等顯性表達蛋白酶抑制物基因(Pi基因)。Fagerhol等認爲,控制α1-AT合成的所謂Pi基因是位於常染色體上的等位基因。採用薄層凝膠聚焦技術分析人類α1-AT電泳遷移率,發現其在人羣中存在多態現象。現已鑑定出75種以上的α1-AT變異體,但大多數無臨牀意義或很罕見,分別命名爲B、C、D、E、F、G、L、M、N、P、S、V、W、X、Z等。各等位基因分別用PiM、PiS、PiZ等表示。純合子的基因型用PiMM、PiSS等表示,雜合子用PiMZ、PiSZ等表示。以上統稱爲Pi基因系統。編碼α1-AT的基因定位於14號染色體長臂(14q24.3-32.1)。Pi基因系統的各種表現型,其血清蛋白酶抑制活性與α1-AT的濃度是不同的。PiM是具有正常功能的基因,絕大多數正常人是PiM的純合子(PiMM),其血清中α1-AT含量正常,功能也正常。具有PiZ基因的純合子(PiZZ)個體血清中α1-AT含量嚴重缺乏,僅爲正常人的15%左右,這種人常發生阻塞性肺病和幼年型肝硬化。具有純合子PiSS血清中α1-AT含量中度缺乏,約爲正常人的60%,這種人亦有患肺氣腫和肝硬化的傾向。雜合子PiMZ、PiSZ等個體也有發生肺氣腫和肝硬化的傾向。Jeppson等分析肽圖(peptid mapping)發現α1-AT缺乏症PiZZ變異型蛋白肽鏈中一個穀氨酸被賴氨酸所取代,一個穀氨酸被谷氨醯胺所取代,PiSS變異型系穀氨酸被纈氨酸所取代。
α1-AT在肝細胞的粗麪內質網產生,轉運到Golgi器供分泌之用。有一種假說,即與等位基因突變有關的蛋白錯誤摺疊(misfolding)構象,可能使α1-AT滯留在內質網而不能釋放到Golgi器。因爲有此錯誤摺疊的變化,正常的隱蔽區可能暴露,從而與不同的配體受體接觸,而不能作爲有效的分子釋放。異常的α1-AT滯留在內質網造成蓄積,排泌減少。其在細胞內的降解率取決於基因調控。α1-AT缺乏引起肝細胞損害的病理生理尚有爭議。目前認爲肝損害使繼發於α1-AT在肝細胞粗麪內質網的蓄積並有可能改變異常的α1-AT在肝細胞內的降解。α1-AT缺乏症患者的純合子和雜合子的肝細胞內質網內,可見過碘酸Schiff試驗(periodic acid schiff,PAS)陽性的耐澱粉酶顆粒,支持這一假說。
α1-AT缺乏者有3個轉歸:一部分人可能終身健康;大部分人在青中年期患嚴重的肺氣腫;一部分人在嬰兒期就已患肝臟疾病。但是很少有同時患肺氣腫和肝硬化者。目前尚不清楚爲何一些人發生嚴重的肝病,而另一些人卻無症狀。多認爲肝損害是由多方面因素引起的。如彈性蛋白酶能分解彈力纖維造成肺氣腫病變。但在正常情況下,彈性蛋白酶抑制因子可抑制此酶的活力,避免肺氣腫。研究發現PiZ較易發生慢性阻塞性肺疾病(COPD)。先天性α1-AT缺乏具遺傳易感性,需與後天外界因素結合纔會產生致病作用。吸菸具有更大的危險性,如吸菸者肺巨噬細胞增多,細胞溶酶體多而大,菸草燃燒產生的NO2可刺激肺內巨噬細胞及中性粒細胞釋放彈性蛋白酶,而α1-AT缺乏者由於抑制蛋白酶的能力減弱,易發生肺組織損傷,從而引起慢性阻塞性肺疾病。α1-AT缺乏發生肝硬化者與肺部疾病無關。α1-AT缺乏是α1-AT缺乏性肝病的主要因素,還有其他因素參與,體內蛋白酶活性增高,是肝臟對其他一些致病因素和有毒物質的易感性增加,致使肝損害。Gam提出也有可能由於腸屏障破壞或有缺陷,腸內的毒素被吸收入肝,由肝Kupffer細胞攝取釋放出溶酶體酶,當人體缺乏α1-AT時該酶具有破壞性;或由於肝細胞內α1-AT滯留,腸毒素進入肝臟後,肝細胞內具有保護作用的蛋白溶解酶被過多的α1-AT抑制而使肝細胞受損;或因肝細胞內α1-AT過多而抑制了肝臟內源性蛋白酶的產生,以至不能對抗腸源性有毒物質,從而引起肝臟的損害。
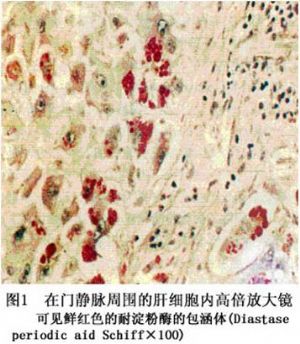
病理組織學改變因患者年齡而異。患病嬰兒的肝活標本檢查顯示膽管缺乏(bile duct paucity),肝細胞內膽汁淤積,伴有或不伴有細胞腫大變形,輕度炎性改變或脂肪變。肝細胞內可見一些特徵性的PAS陽性的耐澱粉酶樣小體(diastase resistant globule)。這種小體能被熒光素標記的α1-AT抗血清強烈染色,具有α1-AT抗原性(圖1)。這種顆粒狀的包涵物位於肝細胞內質網上,隨着年齡的增長而增多。說明患者α1-AT的缺乏是由於合成的α1-AT不能釋放入血而蓄積於肝細胞內。以純合子PiZZ表現型患者爲多。嬰兒期α1-AT缺乏的肝病患者,如無好轉可發生進行性肝損害。在門靜脈區纖維組織明顯增生,逐漸形成小葉間纖維化,可進一步呈小結節型或大結節型肝硬化。純合子型α1-AT缺乏可引發原發性肝癌。
11 α1抗胰蛋白酶缺乏性肝病的臨牀表現
α1-AT缺乏性肝病可在嬰幼兒期初次被發現,也可在此期無肝臟病變表現,到成年後出現慢性肝病表現。8%~12%的PiZZ型α1抗胰蛋白酶缺缺乏的新生兒在出生後1個月內即發生膽汁淤積性黃疸,血清膽紅素可高達340 µmol/L,血清鹼性磷酸酶(ALP)活性可達150~1300U/L。患兒體重增加緩慢、嗜睡、易激怒、出現無膽汁糞便。3個月月齡的小兒半數出現高轉氨酶血癥,血清穀草轉氨酶(AST)活性可達80~600U/L。12%~15%的α1抗胰蛋白酶缺缺乏患兒出現肝硬化病症,表現爲腹脹、肝脾腫大,因食管靜脈曲張引起的上消化道出血,也可有紫癜等其他部位出血傾向。大多數患者新生兒肝臟淤膽持續7個月左右至1年可消退,如無好轉,則可逐漸發展出現進行性肝損害,進展爲肝硬化甚至死亡。引起的肝硬化也可在成年時發生,但在中老年期纔出現肝硬化者很少。成年期發病多見於雜合子型α1-AT缺乏性肝病患者,病情發展較緩慢,臨牀表現各異,有報道成人雜合子型α1-AT缺乏性肝病患者肝功能衰竭的危險性明顯增加。Sreger報告的120名PiZZ型新生兒中有14名長期有梗阻性黃疸,新生兒期肝炎和幼年期肝硬化,成年期肺氣腫。成人α1抗胰蛋白酶缺缺乏肝硬化可無症狀,可出現肝硬化的臨牀表現,也可伴發肝癌,多見於50歲以上的純合子型患者。
13 實驗室檢查
13.1 測定血清α1-抗胰蛋白酶
濃度(正常值2000~3000mg/L):比正常減少10%~15%,對診斷可能有幫助,但不能確診。因在急性炎症時,血清α1-抗胰蛋白酶濃度可能增加。
13.2 pi表型分析
應用等電聚焦或酸性條件下瓊脂電泳鑑定α1-抗胰蛋白酶表型可建立診斷。目前,PCR技術已用於檢測α1-抗胰蛋白酶變異體,此法不僅迅速、敏感性高,而且只需極少量的細胞物質,該技術對確定診斷、人羣篩檢及出生前診斷等均有用。
15 診斷
對於任何非感染性慢性肝炎患者、原因未明的肝脾腫大、肝硬化和門靜脈高壓患者都應考慮有α1-AT缺乏性肝病的可能性。也應警惕少數肝癌是因α1-AT缺乏引起。
血清蛋白電泳可見α1球蛋白缺乏常提示該病,直接測定α1抗胰蛋白酶可確診,但應重視遺傳表型分析。因爲α1-AT的產生受這些因素影響,所以診斷應根據表型分析,而不單根據α1-AT水平檢測。
17 α1抗胰蛋白酶缺乏性肝病的治療
α1抗胰蛋白酶缺乏性肝病尚無有效的特殊治療方法,基本按肝硬化的一般治療方案進行治療。改善症狀和適當的營養支持。爲減輕膽汁淤積性肝病病情,患病嬰兒應儘可能給予母乳餵養,給予脂溶性維生素,可試用熊去氧膽膽膽酸治療。要戒菸和杜絕被動吸菸。
曾有報道應用巴比妥類藥物、皮質激素、免疫抑制藥治療本病,但均無效果。
α1抗胰蛋白酶增補治療(augmentation therapy):旨在增加肝臟內源性α1抗胰蛋白酶釋放,從而增加抗彈性蛋白酶的活性,像減輕肺損害一樣來達到減輕肝損害。但這種方法也同時增加了α1抗胰蛋白酶與血清蛋白酶複合體受體的結合,會刺激異常的α1抗胰蛋白酶產物的增加,導致其在肝細胞內的蓄積,從而加重對肝臟的損害。所以這種方法不適合治療α1抗胰蛋白酶缺缺乏性肝病。
肝移植已被用於治療進展到晚期的α1抗胰蛋白酶缺缺乏性肝病的患者,本病是適合肝移植治療的最常見的代謝性肝病之一。肝移植除了替代已有損害的肝臟外,還可矯正代謝缺陷,以免進展到全身性病變。
α1抗胰蛋白酶缺缺乏性肝病被認爲是可通過基因治療來重建正常的基因型的許多疾病之一。其潛在的益處是可減少對於肝移植的需求。α1抗胰蛋白酶缺缺乏性肝病基因治療是通過對α1-AT缺乏的肝細胞的基因組內加進正常的α1-AT基因,使細胞能合成正常的α1-AT。此外,其他一些治療方法業已進行研究。如研製血清蛋白酶複合體受體阻滯藥(serping-enzyme complex receptor blocker)用於減少異常的α1-AT的產生,或阻斷內質網α1-AT結合位點,以避免有效地分泌異常的α1-AT。這是治療研究的前沿。
18 預後
α1抗胰蛋白酶缺乏性肝病尚無有效的特殊治療方法,基本按肝硬化的一般治療方案進行治療。
19 α1抗胰蛋白酶缺乏性肝病的預防
19.1 禁菸
α1-抗胰蛋白酶缺缺乏者應絕對禁菸,吸菸可加重α1-抗胰蛋白酶缺缺乏性肺氣腫。
19.2 防治併發症
對只有輕微肝損害者只需長期支持治療;對有門脈高壓者可行門腔或脾腎分流術。
19.3 肝移植
對肝損害嚴重者應行肝移植。由於肝是合成α1-抗胰蛋白酶的惟一場所,因此肝移植不僅能治癒肝病,且能糾正α1-抗胰蛋白酶缺缺乏。現認爲肝移植是治療Pizz終末期肝硬化的有效方法,應用PiMM表型的供者肝臟做肝移植,可望提高其存活率及改善病情。
19.4 肝基因治療
前景廣闊,但目前尚難奏效。糾正異常α1-抗胰蛋白酶的表達是預防肝損害的發生及控制其進展的關鍵。Zern採用特異ribozyrnes成功地抑制一肝腫瘤株異常α1-抗胰蛋白酶的表達,其抑制率達70%,這爲預防α1-抗胰蛋白酶缺缺乏缺乏症肝病變的發生奠定了基礎。