7 概述
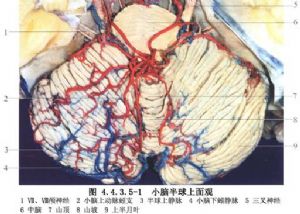
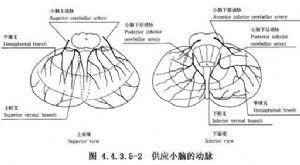
小腦幕下AVM約佔顱內AVM的7%~18%。多見於小腦蚓部和中線旁,但小腦半球上部、下部、外側、深部、小腦橋腦角和橋腦等均可發生。①小腦半球上部AVM:位於小腦水平溝的上方。小型者多見於小腦方葉的前方,大型者可達水平溝。供血動脈主要來源於同側或雙側的小腦上動脈,大腦前動脈和大腦後動脈的分支也可供血。輸出靜脈有小腦上靜脈、小腦前中央靜脈、上蚓靜脈和中腦外側靜脈等,亦可由單一的旁中央靜脈引流入小腦幕和直竇。②小腦半球下部AVM:供血屬於小腦下後動脈範圍,少數亦可有小腦下前動脈分支供血。小型者有時僅位於扁桃體內,大型者能伸延到二腹葉甚至下半月葉。引流靜脈向上或向下注入小腦中央靜脈,匯入直竇。③小腦蚓部AVM:最常見於累及小腦蚓部的上半或下半。上蚓部者是小腦上動脈和伸延到第四腦室頂部的動脈供血,在其深部,可能與小腦上腳有連屬,引流靜脈至上蚓靜脈;下蚓部者常由小腦下後動脈供血,有時在脈絡叢部位的小腦下前動脈的分支也參與。④小腦橋腦角AVM:病變多居於腦外,亦可居於腦內。腦外者位於蛛網膜下腔中;腦內者位於小腦腹側,可累及四疊體、半月葉和小結葉。屬於小腦下前動脈供血範圍,大型者亦可由小腦上動脈和小腦下後動脈的一些分支供血。輸出靜脈主要是側隱窩靜脈或腦橋外側靜脈,最後引流入巖靜脈或大腦大靜脈。⑤腦橋AVM:很少見。供血動脈可來自小腦上動脈和基底動脈。常位於腦橋後外方,畸形血管多居於軟腦膜外,可以在蛛網膜下腔內切除。有的可深入腦橋內,畸形血管團位於軟腦膜下,手術會有一定困難,切除手術應當慎重考慮,因術後常常預後不良。⑥巨型顱後窩AVM:可以佔據整個小腦半球。可由雙側動脈供血,輸出靜脈很難看清,可能向上引流到大腦大靜脈,向外側引流入巖竇,中線旁引流入直竇。
自1932年首次切除小腦AVM成功的報道以來,很長時間僅有零星手術治療的報告,死亡率與致殘率均較高。直到20世紀80年代纔有較多顱後窩AFM手術的報道,且手術療效不斷提高。1986年Drake報告66例中切除51例,手術死亡率爲15%;同年Batjer報告32例,手術死亡率爲7%;1988年Yasargil報告68例僅死亡1例。目前在顯微手術操作下,切除小腦半球的AVM並不困難,即或較大的小腦蚓部和中線旁的AVM切除後也不致遺留嚴重共濟失調,甚至臨近橋腦的小腦橋腦角AVM亦能安全切除,而不損害顱神經和腦幹的功能。(圖4.4.3.5-1,4.4.3.5-2)
12 手術步驟
按畸形血管團的部位、供血動脈、輸出靜脈、與周圍組織關係的不同,分別採取相應的手術步驟。以下僅將小腦下部中線旁以扁桃體爲主的AVM、上蚓部爲主的AVM和小腦腦橋角AVM的手術步驟作爲代表加以介紹。
12.1 1.小腦扁桃體AVM切除術
(1)顱後窩正中切口開顱。
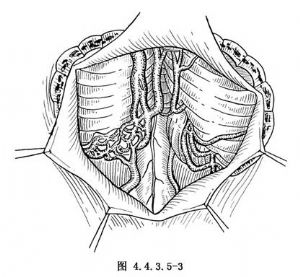
(2)切開硬腦膜及枕大池蛛網膜後,可見到主要引流的粗大下隱靜脈,在小腦扁桃體處可見到露出於表面的部分畸形血管團(圖4.4.3.5-3)。
(3)在保護好擴張屈曲的引流靜脈下,沿畸形血管團與小腦表面的分界線分離。顯露被腦表面覆蓋的深部血管團後,用蛇形牽開器將小腦向外上方牽開(圖4.4.3.5-4)。

(4)沿供血動脈(小腦下後動脈)的主幹向遠端分離,找出供應AVM的動脈分支(圖4.4.3.5-5)。

(5)用血管夾或絲線將供血動脈一一加以阻斷並切斷(圖4.4.3.5-6)。保留主要輸出靜脈。

(6)沿AVM和小腦之間的分界線繼續遊離,一邊分離一邊將血管團向外翻轉,直到所有供血動脈和小的引流靜脈全部遊離切斷。當畸形血管團全部翻出表面僅與主要引流靜脈相連時,再將與病變連屬的所有靜脈結紮切斷,將病變全部切除(圖4.4.3.5-7)。

12.2 2.上蚓部AVM切除術
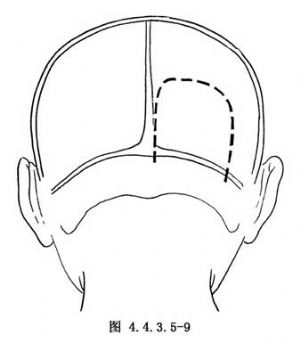
(1)選擇切口非常重要,有3種切口可供選擇,各有利弊,應根據病變具體情況加以確定。①顳下經小腦幕入路(圖4.4.3.5-8)。抬起顳葉後“L”形切開小腦幕,從小腦橋腦角前部進入術野。是處理小腦中線前端病變的最合理入路,但處理大型AVM伸延到對側和其後部分時,此種切口操作受限。②枕下經小腦幕入路(圖4.4.3.5-9)。處理上蚓部對側和後方的病變比較方便,但觀察供血動脈時不是由前方而是由上方,故不如前者。③幕下小腦上入路(圖4.4.3.5-10)。對偏左或偏右的病變操作都很方便,但從小腦背側走向小腦幕的輸出靜脈阻擋視野,是其不利之處。爲清楚顯露術野,需將小腦前緣多向後牽開。


(2)經不同的手術入路達到小腦上蚓部上面及橋腦背外側即可見到病變。此部位的AVM幾乎全由小腦上動脈供血(圖4.4.3.5-11);引流靜脈差異較大,最多的是上蚓靜脈引流入大腦大靜脈或直竇,位置在中線,亦有不在中線而在中線旁,經巖靜脈引流入巖上竇或巖下竇。如果手術操作需經視野中的引流靜脈時,極易損傷該靜脈,造成大出血。

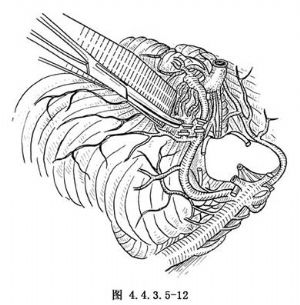
(3)沿小腦上動脈的主幹,尋找向畸形血管團供血的分支,並一一加以夾閉、切斷(圖4.4.3.5-12)。
12.3 3.小腦橋腦角AVM切除術
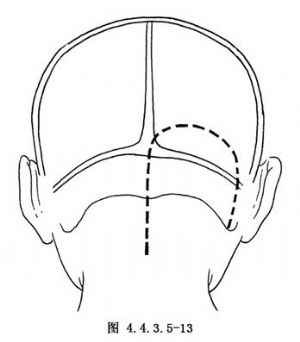
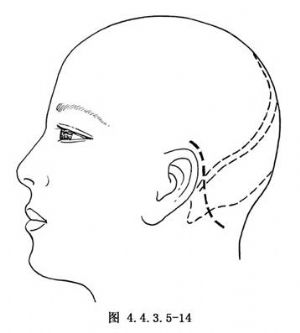
(1)倒“U”字形一側顱後窩切口(圖4.4.3.5-13),或其他小腦橋腦角入路的切口(圖4.4.3.5-14)。因畸形血管團的主體部分位於小腦的下面靠近橋腦,所以無論採用何種切口,都應使小腦半球易於向內後方向牽拉,以利有足夠的術野顯露。
(2)開顱後如同切除小腦橋腦角腫瘤那樣,先將小腦用蛇形牽開器牽向內後方,顯露小腦橋腦角。
(3)小腦橋腦角顯露後,可見有一些供血動脈和引流靜脈形成的血管襻圍繞於Ⅴ和Ⅶ、Ⅷ顱神經之間(圖4.4.3.5-15)。手術的困難在於:①供血動脈的增粗,不易辨認何者爲供血動脈的主幹,何者爲進入畸形血管團的血管分支。②此部AVM的主要供血動脈是小腦下前動脈,它的行程較長而且複雜多變。起自橋腦腹側後繞之走向外側,到ⅦⅧ顱神經附近形成一小襻之後分成內側支與外側支。內側支(即前支)經絨球前方到小腦下面,外側支(即後支)在絨球后方轉向水平溝。在分支之前的主幹上有不少分佈於橋腦的小分支。這些分支已很複雜,再加上畸形血管團就更爲複雜。爲此,術時先沿着看到的動脈向基底動脈方向追尋到內、外側支的分叉點,此點的近側即爲小腦下前動脈的主幹。然後將目光轉向內耳孔,找到進入其中的動脈後再向腦幹側追尋,這個徑路即爲小腦下前動脈的徑路,從這個徑路上分出的走向畸形血管團者即是供血動脈。畸形血管團的引流靜脈,多爲兩種,分別於小腦的腹側和背側走行。如有小的分支妨礙視野,可以切斷以利手術。

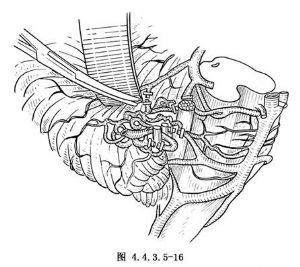
(4)明確非主幹的供血動脈後,將之一一夾閉切斷(圖4.4.3.5-16)。對走行於腦神經之間不易分離的畸形血管,不宜勉強分離,可以殘留一部分。在橋腦側面粘連不易剝離的血管或進入腦幹內的畸形血管,亦可將其孤立地殘留一部分。
13 術中注意要點
1.靠近腦幹阻斷供血動脈時,一定要辨認清楚後方可電凝切斷,切不可誤將供血於腦幹的正常血管損傷。
2.幕下AVM引流的靜脈,主要位於小腦淺部的中線或中線旁,深部者極少。在遊離切除血管團時應由外向內分離,除小分支靜脈可在分離過程中予以夾閉切斷外,對大的主要引流靜脈切不可撕破或夾閉,等到最後再處理。
3.特別要注意嚴密仔細地止血。在分離畸形血管團時,要將供血的小動脈一一徹底電凝切斷後再繼續分離,不可將其撕斷回縮到腦組織中。
14 術後處理
開顱術後有條件時,應進行ICU術後監護。無監護條件時也應嚴密觀察病人的意識、瞳孔、血壓、脈搏、呼吸和體溫變化,根據病情需要每15min~1h測量觀察1次,並認真記錄。若意識逐步清醒,表示病情好轉;如長時間不清醒或者清醒後又逐漸惡化,常表示顱內有併發症,特別是顱內出血,必要時應做CT掃描,一旦證實,應及時送手術室,清除血腫,徹底止血。有嚴重腦水腫者,則應加強脫水治療。開顱術中出血較多者,術後應注意補充血容量,維持正常血壓。但輸血、補液不宜過多過快,以免加重腦水腫。呼吸道應保持通暢,短期內不能清醒者應行氣管切開。術後應給予吸氧。
麻醉未清醒前應仰臥或側臥。清醒後應予牀頭抬高20°~30°,以利於頭部血液迴流,減輕水腫反應。
手術切口有引流者,術後24~48h內應嚴密觀察引流量,敷料溼時應及時更換。拔除引流後,無菌切口一般無需再換藥,直至拆線。但有感染徵象或已感染切口,或有滲漏者應及時更換敷料。
術後24~48h一般不予飲食,以免嘔吐。頻繁嘔吐可增加顱壓,爲術後一大禁忌。吞嚥障礙病人,食物易誤吸入氣管,引起窒息或吸入性肺炎,必須在完全清醒後,試行少量進食,證明無問題時方可進食。
應行腦血管造影複查。
採用坐位的病人,最好在術後仍保持坐位至少一天,以免病人平臥太快使顱內壓和顱內動脈壓升高,導致手術後顱內血腫和發生腦水腫。