4 別名
腎上腺嗜鉻細胞瘤切除術;腎上腺內嗜鉻細胞瘤摘除術;腎上腺內嗜鉻細胞瘤切除術
7 概述
以往對腎上腺嗜鉻細胞瘤簡單概括稱爲90∶10腫瘤,即生長於腎上腺內者佔90%,腎上腺外者佔10%;單側瘤佔90%,雙側瘤佔10%;單發瘤佔90%,多發瘤佔10%;良性瘤佔90%,惡性瘤佔10%。但近20年以來,上述的比例關係發生了顯著的變化。由於採用了先進的診斷技術,使一些原來不易被發現和確診的腎上腺外腫瘤、雙側多發瘤獲得了早期診斷,無症狀型瘤、家族性嗜鉻細胞瘤及多種內分泌器官併發腫瘤的發現率也明顯增加,這種發病率方面的趨勢,在手術治療中應予以特別重視。
採用現代的檢診技術,對腎上腺內腫瘤的定位診斷已無任何困難,手術部位均可在術前明確。而在只顯示兒茶酚胺增高症,但在腎上腺內、外均無腫瘤的病例,病理證實爲腎上腺髓質增殖症。1976年Garney對Mayo Clinic的19例髓質增殖症者進行了長期隨訪及病理學研究之後,認爲單側或雙側的瀰漫性增殖,可逐漸發展成結節性增殖,繼之成爲直徑1cm以上的微型腺瘤,其結論是病因不清的髓質增殖系嗜鉻細胞瘤的前驅。因此,髓質增殖應視同腎上腺內嗜鉻細胞瘤,也應予手術治療。
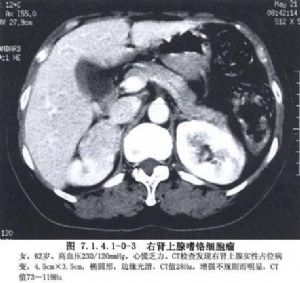
腎上腺髓質的嗜鉻細胞瘤由胚胎時期的神經嵴細胞的不正常發育而來,所以嗜鉻細胞瘤既可發生於腎上腺內,也可以發生在神經節細胞豐富的身體其他各部位。最常見於腎及腎上腺周圍,腹主動脈兩旁及內臟各動脈的分支處,如腹腔動脈幹附近、腹主動脈分叉處的屈克漢道(Zuckerhandle)腺體部及輸尿管末端進入膀胱壁處,此外如胸腔、縱隔、顱內等部亦可偶見。由於神經嵴細胞在胚胎期的發育異常,在生成嗜鉻細胞瘤的同時,其他內分泌腺細胞發育受到影響亦可併發腫瘤。甲狀腺、甲狀旁腺、胰腺、垂體是最易受累的內分泌腺體,將這種多內分泌腺腫瘤,根據發病器官的不同,Sipple劃分成Ⅰ、Ⅱ、Ⅲ型。如此複雜的發病現象,顯然與家族性遺傳有關,是胚胎神經嵴細胞分化發育紊亂所致的結果(圖7.1.4.1-0-1~7.1.4.1-0-6)。






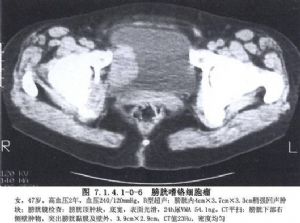
瘤細胞可以是惡性癌——嗜鉻母細胞瘤,也可以是良性腺瘤。腎上腺髓質細胞也可呈瀰漫性增殖而發生症狀,但並不形成嗜鉻細胞瘤(Drukker,1957),或只形成結節型增殖或微型腺瘤。腎上腺內或腎上腺外的嗜鉻細胞瘤(癌)及髓質增殖,除以分泌特定的腎上腺素及去甲腎上腺素外,尚可同時合成分泌其他內分泌素,引起其他類型的綜合徵,如分泌ACTH即表現出Cushing綜合徵。多數腫瘤皆表現爲典型的高兒茶酚胺症狀,但少數腫瘤可無任何症狀,只在受到強烈刺激時始突發症狀。嗜鉻細胞瘤既可爲後天性生長,也帶有很明顯的先天性家族性遺傳因素。上述種種,使嗜鉻細胞瘤成爲人體內最爲錯綜複雜、變幻莫測的一種腫瘤。半個多世紀以來,醫學家們對它的研究興趣始終未衰,在外科治療中也成爲一重大課題。
嗜鉻細胞瘤(含髓質增殖)在以往被認爲是一種少見病。隨着認識的提高,各種診斷技術的改進和提高,現已成爲各種繼發性高血壓中最爲常見的病因。基於日益豐富的臨牀經驗,良好的術前準備及精良的手術技巧,使這一疾病的手術治癒率目前已達到了最好水平。
8 適應症
腎上腺嗜鉻細胞瘤摘除術適用於:
診斷確定後,不論腫瘤的體積大小,病理性質爲良性或惡性,遇到下列各種情況中的任何一種,都將是手術的適應證。
1.症狀典型。生化檢測、藥物試驗結果符合診斷,腎上腺區有佔位性病變。
2.以往並無任何症狀,但在分娩期、麻醉期、手術中、外傷等外界強烈刺激下,發生了嚴重高血壓、心律不齊,甚至不能解釋的休克等症,重新檢查發現腎上腺區有佔位性病變。
3.凡遇有甲狀腺瘤,併發甲狀旁腺功能亢進症、胰島細胞瘤、垂體瘤、多發性粘膜纖維瘤等多發性內分泌腺瘤併發較典型的嗜鉻細胞瘤症狀,腔靜脈分段採血檢測腎靜脈平面的兒茶酚胺值增高,藥物試驗符合診斷,雖未見腎上腺腫瘤影,亦可手術探查。
4.一側嗜鉻細胞瘤,經手術摘除後又有典型症狀出現,如身體其他部位發現腫瘤,可考慮爲對側腎上腺或同側腎上腺殘留部存在第2或第3個腫瘤,特別是有家族史者,應再次手術。
9 禁忌症
凡遇下述情況,可暫緩手術或不宜手術。
1.惡性嗜鉻細胞瘤已有肝、肺、腦遠部器官轉移的多發癌,原發癌浸潤廣泛、固定,無法手術切除者。
2.病程較長而嚴重,由兒茶酚胺症導致心肌損害、心律不齊或並發腦血管病變,藥物治療於短期內無改善可暫緩手術,繼續用阻滯劑或(和)抑制劑長期治療。
3.雖經α阻滯劑或(和)β阻滯劑治療,但血壓、脈搏、中心靜脈壓等仍未能達到理想水平。症狀時有發作,需繼續延長治療。
4.在其他手術或剖腹探查期間,突發嗜鉻細胞瘤症狀,術前未做準備,雖經靜脈滴注α阻滯劑,血壓可暫時控制,但不能持久,且脈率快,小兒在160/min,成人在120/min以上,心律不齊者,應停止手術,待定位明確,做術前準備後再行手術。
10 術前準備
充分的術前準備是降低手術死亡率的關鍵,術前精神情緒緊張,麻醉、手術的刺激均能導致血壓急劇升高、心律不齊加速等危象;或因嗜鉻細胞瘤分泌的血管收縮物質使全身血管牀長期處於收縮狀態,血容量減少,當腫瘤摘除後,血管牀突然鬆弛擴張,血容量嚴重不足而至休克,導致死亡。術前準備就是要圍繞這一病理變化而進行。
1.腎上腺能α阻滯劑酚苄明(phenoxybenzamine)應在術前常規應用1~2周,劑量爲1mg/(kg·d)或20~60mg分3次服用,或溶於200ml鹽液中2h滴注完。3d內即可使血壓維持正常,症狀消失,血容量增加,達到適於手術的條件。此藥的有效時間爲8~12h,要計算好術前最後1次的給藥時間,預計腫瘤摘除後即爲藥效耗盡時,根據降壓反應,考慮第2個腫瘤被遺漏的可能性。
2.在應用α阻滯劑的同時,可由靜脈輸入足量的膠體液或晶體液,以補充不足的血容量。術前1d插入下腔靜脈導管,定期測定中心靜脈壓。開始輸入液體,待達到正常水平後,減緩輸液速度,繼續維持靜脈通道直至術後,至手術日一般輸液量需達到2000~3000ml。
3.如應用α阻滯劑後,出現脈搏加快或心律不齊時,可同時加用β阻滯劑心得安10~40mg,每日3次,或2~3mg靜脈注入,都可使心率降至120~80次/min。
11 麻醉和體位
以硫噴妥鈉作引導加用肌肉鬆弛劑做氣管內插管,甲氧氟氟氟烷吸入麻醉或用一氧化二化二氮,哌替啶、芬太尼等麻醉劑,對心肌無激惹,可使病人處於穩定狀態。進入手術室前應使血壓保持在正常水平,中心靜脈壓正常。體位應採用接近生理狀態的仰臥位,使中心靜脈壓及靜脈通道裝置處於良好的工作狀態,心電圖監護。
12 手術步驟
以腹部縱行切口或上腹部橫切口經腹途徑最爲合適,既可施行雙側腎上腺瘤摘除術,又可探查自膈肌以下至盆腔易發生神經節細胞瘤的其他部位,特別是腹主動脈兩旁及各內臟血管的起始部。巨大腫瘤亦可採用胸腹聯合切口。
如爲孤立腺瘤,並有完整的包膜,判定爲良性瘤者,可施行腫瘤挖出術。可保留正常部分的腎上腺。如腫瘤過大、多發或腺瘤外的腎上腺仍有可疑的微型腺瘤或見結節性增殖,則行一側腎上腺摘除術。對已有局部浸潤累及同側腎的巨大腫瘤,判定爲癌者,可連同腎臟及周圍受累組織,淋巴行根治性切除術,但多需採用胸腹聯合切口徑路。腫瘤摘除後,如血壓一度降低,繼之血壓又復升高者,或降壓不明顯,則判定對側腎上腺或其他部位尚有腫瘤,應繼續探查摘除之。
在手術探查或剝離腫瘤切除腎上腺時,如血壓超24.0/18.7kPa(180/140mmHg),可由靜脈滴注小劑量的酚苄明或短效的α阻滯劑,或加用硝普鈉(nitroprusside),如有心律不齊或心動過速時,可同時並用β阻滯劑心得安(propranolol)或利多卡因。當發現腫瘤後,最好先鉗夾腎上腺靜脈,以防止大量的血管收縮物質湧入血循環。當腫瘤或腎上腺被切除後,儘管術前已充分準備,血壓仍會立即有大幅度的降低,此時可加快輸液或輸血速度,亦可根據中心靜脈壓,滴注適量的腎上腺素及去甲腎上腺上腺上腺素混合液。
如經探查腎上腺無腫瘤,腹腔亦無腎上腺外腫瘤,經病理證實爲髓質增殖,單側者行一側腎上腺切除,雙側者行雙側次全切除或全切除術,手術步驟與腎上腺皮質增生的腎上腺切除術相同。麻醉及術中處理與腫瘤摘除術同。
13 術中注意要點
妊娠期發現的嗜鉻細胞瘤,對其治療應慎重積極,如不處理,孕婦的死亡率頗高,在一組報道的68例中33例死亡。此類病人常在妊娠前無症狀,孕期發病時常被誤診爲妊娠中毒症,或在產程期猝死。如能想到本症,經過特殊檢查即可確診。在妊娠早期確診者,可及早手術切除腫瘤,對母親是安全的,對胎兒保活發育的可能性也很大。如在妊娠末期發現者,術前準備後,剖宮產及腫瘤摘除術可1次手術完成,其對母親及胎兒的安全性要明顯高於自行分娩者。
嗜鉻細胞瘤併發同側腎動脈狹窄者,手術治療的原則雖視不同病理而定,但首先應摘除嗜鉻細胞瘤則勿庸置疑。如狹窄較輕,可能爲血管收縮物質所致的功能性狹窄,則手術摘除腫瘤,功能性縮窄既自行消失。如爲機械性壓迫所致的嚴重狹窄,腎已明顯萎縮,對側腎正常,可同時施行腎切除。一般可採用術後觀察的方法,如術後狹窄及高血壓仍不能解除或緩解,根據指徵再施行腎動脈成形術或PTA,不主張1次施行腫瘤摘除及腎動脈成形兩類手術。