6 概述
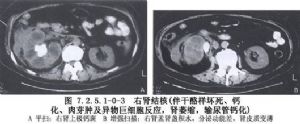
腎結核的發病率在男性泌尿生殖系結核病中佔首位,而其原發病竈幾乎都在肺部。根據國內外統計資料表明,20~40歲發病者佔70.9%~83.1%。腎結核爲血源性感染,因而雙側同時感染機會較多,但在病情發展過程中,一側病變可能表現嚴重,而對側病變發展緩慢。如果病人機體抵抗力降低,病情迅速發展,可能表現爲雙側病變,約佔10%。大多數病人對側輕度病變能自行癒合,所見之腎結核爲單側性。其左右側發病率幾乎相等。而病變損害多傾向於腎臟的 兩極。早期爲結核結節,與其他組織結核病變並無差異,此種結節中央部分常發生乾酪樣壞死,周圍爲結核性肉芽組織。病竈90%在腎皮質,且逐漸擴大、融合,進一步發展,在腎乳頭處破潰,進而蔓延到腎盂、腎盞粘膜。通過腎盞、腎盂向遠處擴展,或者細菌經由腎臟淋巴管擴散到腎臟其他部分或全部腎臟,即爲臨牀腎結核。病變進展過程中,如果病人抗結核免疫力較強,即成纖維化或伴鈣鹽沉着。如果成爲乾酪樣變,潰瘍形成則遺留結核性空洞,這種空洞可能爲局竈性(圖7.2.5.1-0-1A、B)。也可蔓及全腎成爲結核性膿腎。由於結核尿的污染,輸尿管粘膜、粘膜下層或輸尿管全層發生浸潤潰瘍及纖維化;病變累及輸尿管局部,則腔內粗糙不平,管腔粗細不勻,波及輸尿管全程則成爲1條僵直的索條,管腔可能被阻塞,加速腎臟破壞。倘若腎臟完全被毀壞,無尿分泌,此時亦無結核菌進入膀胱,這種腎臟大多有鈣化區域,或充滿乾酪樣物質。此謂“自家腎截除”。病變蔓延到膀胱,初期引起粘膜充血水腫,結核結節或潰瘍。臨牀上出現明顯的尿頻尿急、尿痛和血尿。如果病變進一步侵及肌層,造成組織纖維化,膀胱失去伸縮力,容量減少,形成膀胱攣縮。重則穿透膀胱壁,形成膀胱陰道瘻或膀胱直腸瘻。膀胱結核性病變可累及健側輸尿管口,導致腎和輸尿管積水,重則發生腎功能損害。


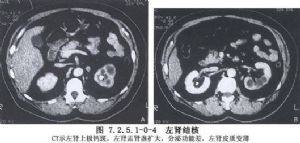
腎結核的臨牀表現以尿頻、尿急、尿痛、血尿、膿尿及腰痛爲主。確診主要依據尿液的結核菌檢查、膀胱鏡檢查及腎盂造影等(圖7.2.5.1-0-2~7.2.5.1-0-5)。腎結核的內科治療主要是應用抗結核藥物,其用藥原則是聯合運用,持續足夠療程。多選用異煙肼、鏈黴素對氨基水楊酸,其療效好,毒性小,近年來,由於利福平(rifampicin)、乙胺丁醇(ethambutol)療效較高,毒性較小也被列入首選藥物。療程一般在12個月以內,即應用利福平及乙胺丁醇的兩期療法(開始強化階段,隨後鞏固階段),早期小型病變常能治癒,即使較大病竈,有時也能起到穩定病情的作用,作爲術前準備。腎結核的手術治療是清除病竈和縮短治療時間。根據病變範圍、器官受累毀壞程度施行腎結核病竈清除術、腎部分切除術、腎切除術、腎及輸尿管全切術、對側腎積水手術治療及攣縮膀胱的手術治療等。近年來,腎結核的發病率有增多趨勢,應該引起足夠的重視。


9 術前準備
抗結核藥物治療不得少於3個月。至少2種藥物或3種藥物聯合應用。平均劑量是:利福平600mg(8~10mg/kg),異煙肼400mg(5~8mg/kg),乙胺丁醇1600mg(25mg/kg),或鏈黴素0.5g,每日2次,亦可採用早晨1次給藥法。
11 手術步驟
1.切口 採用腰部斜切口或第11肋間切口,逐層切開,顯露腎臟。
2.顯露病變區域 如果膿腫部位的腎周圍粘連較重,應小心分離。腎臟其他部位不必過多暴露,周圍填以紗布保護。然後用注射器穿刺抽出膿液,當膿腔塌陷後,即能顯示結核病竈範圍(圖7.2.5.1-1)。

3.膿腫去頂 以鑷子提起膿腔頂部,沿正常腎實質的邊緣將膿腫頂部剪除(圖7.2.5.1-2),使膿腔完全敞開,用溼鹽水紗布輕輕拭擦膿腔壁,除去所有乾酪樣物質,露出膿腔的纖維內壁。

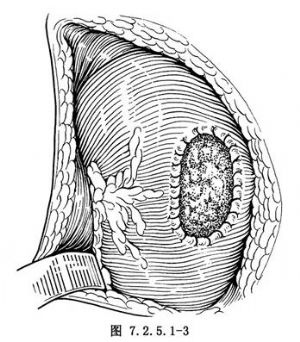
4.縫合膿腔邊緣 膿腔頂部切除後,將膿腔創緣用4號腸線做連續鎖邊或間斷褥式縫合(圖7.2.5.1-3),使殘腔敞開爲盤形。膿腔底部滲血可用熱鹽水紗布壓迫止血。將鏈黴素粉1g撒入病竈內,並以帶血管的腎周脂肪組織填塞殘腔,縫扎固定。
12 術中注意要點
2.膿腔底部切勿粗暴地搔抓,否則會招致難以控制的創面滲血,重則甚至穿破腎盞。一旦發生,可首先用壓迫止血,或撒佈止血粉。如果需要縫合止血時,縫針切勿穿透已閉塞的腎盞漏斗部。
3.一旦發現漏尿現象,除做局部縫合外,並可置以橡皮管引流。
13 術後處理
1.使用3種抗結核藥物,用藥時限可達1~2年。