7 概述
血胸是胸部創傷的嚴重併發症之一,在胸部創傷中,約70%的傷員合併有不同程度的血胸,胸內大出血亦是創傷早期死亡的重要原因之一。出血的來源有:①心臟或大血管損傷,包括主動脈及其分支,上、下腔靜脈及肺動脈,這類損傷出血量多而猛,大多數傷員死於現場,僅少數得以後送救治。②胸壁血管損傷,多見於肋間動、靜脈及胸廓內血管,因其屬於體循環、壓力高,多爲持續性出血,不易自然停止,常需要手術止血。③肺組織損傷出血。因肺動脈壓力低,只達體循環壓力的1/8,而且受壓萎陷的肺血管通過的循環血量比正常時明顯減少,因此,肺實質破裂出血,多可在短時間內自然停止,需手術止血者不多。
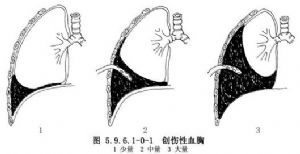
血胸按胸腔積血的多少分爲:①小量血胸:指胸腔積血量在500ml以下,X線胸片見肋膈角變鈍,液麪不超過膈頂平面;②中量血胸:胸腔積血量在500~1500ml,X線胸片見積液達肺門平面;③大量血胸:積血量在1500ml以上,X線胸片見積液超過肺門平面(圖5.9.6.1-0-1)。小量血胸者多無出血的症狀和體徵,大多在X線檢查時發現。中量以上血胸,可因急性大量失血引起血容量迅速減少,心排出量降低,產生失血性休克,同時胸腔內大量積血可壓迫肺,使肺萎陷、縱隔移位,產生類似氣胸的呼吸和循環功能障礙。傷員煩躁不安、面色蒼白、出冷汗、脈搏細弱、血壓下降及呼吸困難。體檢時可見傷側呼吸運動減弱,肋間隙變平,氣管移向健側,叩診呈實音,呼吸音減弱或消失。
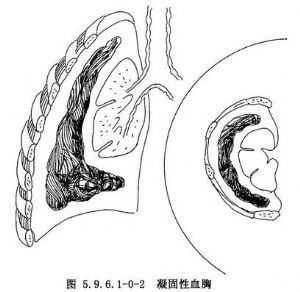
一般情況下,血液流入胸膜腔內,由於膈肌、心臟及肺的運動起着去纖維蛋白作用,積血的纖維蛋白被析出而失去凝固性。但如果出血量多而出血速度快時,去纖維蛋白作用不完全,則血液仍可發生凝固,形成凝固性血胸(圖5.9.6.1-0-2)。
開放性或閉合性胸部創傷傷員,如有呼吸、循環功能障礙和內出血表現,應考慮血胸之可能。X線胸部檢查可見傷側有胸腔積液陰影,縱隔移向健側,合併氣胸時可見液平面、肺萎陷更清楚。超聲波檢查除可看到液平段外,還對積血量的估計、穿刺部位的選擇有幫助。胸腔穿刺抽出不凝固血液即可明確診斷。若爲凝固性血胸則不易抽出血液或抽出血量很少,應結合臨牀表現,X線檢查及超聲檢查判斷。
早期血胸除明確血胸的診斷外,還須判明胸腔內出血是否停止或仍在繼續,有以下情況應考慮胸腔出血仍在繼續。①脈搏細弱而快,血壓不易維持,經輸血、補液等抗休克措施不見好轉,或暫時好轉不久又惡化;②胸腔穿刺抽出血液很快凝固,提示仍有活動性出血;③胸腔穿刺抽血後,很快又見積血增多;④血紅蛋白及紅細胞進行性下降;⑤放置胸腔閉式引流者,每小時引流超過200ml,持續3h以上;引流出的血液鮮紅,其血紅蛋白測定及紅細胞計數接近周圍血液;或24h引流量超過1000ml。
胸腔內積血易發生感染,特別是戰時的胸腔穿透傷,常有異物或彈片存留,如不及時清除,則化膿感染率更高。但在感染早期應與胸腔積血本身所引起的中等體溫升高和白細胞增多相鑑別。血胸若發生感染主要有以下表現:①體溫及白細胞明顯增高,並伴有其他全身中毒症狀;②蒸餾水試驗:抽出胸腔積液1ml,放置於玻璃試管內,加蒸餾水5ml,混合後放置3min,如果溶液爲淡紅色而透明,表示無感染。如果出現渾濁或有絮狀物,則多已感染。③抽出之積血查紅、白細胞比值,正常紅、白細胞比值爲500∶1。有感染時白細胞計數增多,紅、白細胞比例變成100∶1,即可定爲已有感染。④抽出積血進行塗片及細菌培養,陽性者,證明已感染。應作抗生素敏感試驗,爲選用抗生素提供參考。
胸部創傷早期未發現血胸者,應警惕遲發性血胸的發生。這類傷員傷後並無血胸的臨牀及X線表現,但數日後證實有血胸存在,甚至爲大量血胸,其原因可能是肋骨骨折斷端活動時刺破肋間血管或已封閉的血管裂口血凝塊脫落。也可能與肺挫裂傷、胸壁小血管損傷等因素有關。因此,在胸部創傷後3周內應多次行胸部X線檢查,以免遲發性血胸的漏診及誤診。
8 適應症
剖胸止血手術適用於:
1.脈搏加速、血壓下降。經輸血、補液等抗休克措施不見好轉,或情況暫時好轉,不久又惡化者。
3.安置胸腔閉式引流,每小時引流量超過200ml,持續3h以上,流出血液顏色鮮紅,血紅蛋白測定及紅細胞計數與周圍血相近似。