6 概述
頸內動脈分叉部動脈瘤約佔所有顱內動脈瘤的2.9%~6.2%,其瘤頂可指向下述3個方向:①向上,伸入額葉的眶面或嗅束的基部;②向後,伸入前穿質、終板池的外側部分或外側裂池;③向下,伸入頸動脈池或腳間池。
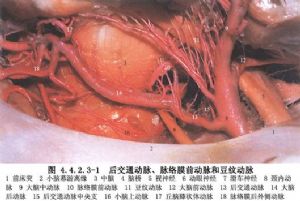
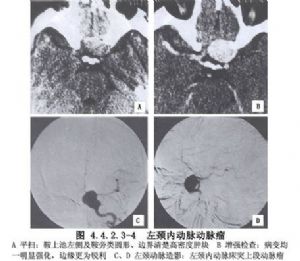
頸內動脈分叉部動脈瘤的特點是與一些重要的穿動脈相鄰,這些動脈有:①Heubner回返動脈;②從A1段發出的內側豆紋動脈;③從M1發出的外側豆紋動脈;④從頸內動脈分叉部發出的穿動脈;⑤從頸內動脈和後交通動脈發出的丘腦前穿動脈;⑥脈絡膜前動脈及其分支。其中從頸內動脈分叉部發出的穿動脈常緊靠動脈瘤壁(圖4.4.2.3-1,4.4.2.3-2),頸內動脈分叉部動脈瘤影像學表現見圖4.4.2.3-3,4.4.2.3-4。


9 術前準備
1.腦CT掃描,觀察蛛網膜下腔出血的分佈,有無顱內血腫、腦積水和腦腫脹。
2.腦血管造影,最好行數字減影全腦血管造影,瞭解動脈瘤的大小、形狀、位置,腦血管痙攣的程度和範圍。有時還可發現多發性動脈瘤,以便計劃手術入路和處理步驟。
4.解除病人對手術的恐懼心理,手術前晚給予鎮靜劑,防止病人因術前情緒緊張而導致動脈瘤破裂。
10 麻醉和體位
採用全身麻醉,誘導期應迅速平穩。手術開始即將血壓控制在正常偏低水平。剝離動脈瘤和夾閉瘤頸時用藥物將平均動脈壓降到(70~80mmHg)。對老年和有高血壓者,降壓不可過低。否則可致腦缺血。
病人取仰臥位,頭偏向對側約45°,並稍下垂20°,使顴突部處於最高點,以利腦的額葉因自然重力下垂離開眶頂,減輕牽拉的力量,便於顯露動脈瘤。用三釘顱骨固定頭架,將頭維持於此位置。
11 手術步驟
11.1 1.手術入路
翼點入路(圖4.4.2.3-5,4.4.2.3-6)。
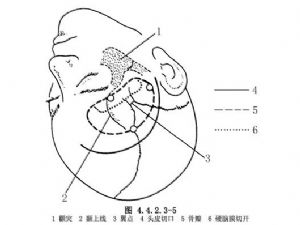

11.2 2.顯露動脈瘤
由於動脈瘤位置偏後,故須更廣泛地分開外側裂,尤其當頸內動脈段較長時,需更多地牽開額葉以顯露頸內動脈分叉部。充分打開頸動脈池、視交叉池和終板池,循頸內動脈向後分離,顯露到頸內動脈分叉部。Yasargil認爲充分敞開終板池有三個理由:①抬起額葉時可能牽拉跨過大腦前動脈的蛛網膜索帶,以致阻斷其血流,並可將牽拉力傳達到動脈瘤;②在夾閉動脈瘤之前必須辨明Heubner回返動脈和一些穿動脈;③手術中爲了充分顯露並夾閉動脈瘤,有時需要考慮犧牲一側大腦前動脈A1段,只有充分敞開終板池纔可看清兩側大腦前動脈A1段的大小,以及通過前交通動脈的側支循環是否充足,以便作出決策。
Heubner回返動脈在前交通動脈區發出,在大腦前動脈的後面走向外側,可位於動脈瘤之上或隱於其下,在A1段和M1段有多條穿動脈發出,在夾閉瘤頸之前必須將其與瘤頸分開。
頸內動脈分叉部動脈瘤有時部分或完全地埋入額葉眶面的腦實質內,須切開軟腦膜,吸除部分腦組織才能顯露出動脈瘤。在此種情況下抬起和牽拉額葉務必十分輕柔,避免撕破動脈瘤。
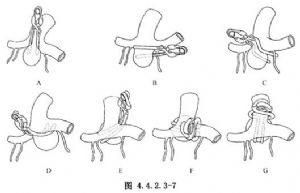
3.夾閉動脈瘤 分出瘤頸後選擇適合的瘤夾夾閉瘤頸。瘤夾最好與A1和M1段平行,在確認未包括重要穿動脈時緩緩夾閉。(圖4.4.2.3-7A~G)。