4 別名
會陰直腸成形術;倒V形切口會陰肛門成形術;低位瘻管肛門成形術;perineal anoplasty;∧形後入路肛門成形術;經會陰肛門成形術
5 ICD編碼:49.7901
5.1 分類
5.2 概述
會陰肛門成形術用於先天性肛門直腸閉鎖的手術治療。 肛管直腸畸形是小兒常見的先天性畸形,佔消化道畸形的第1位,其發病率約爲1/1500~1/5000。肛管直腸畸形中約50%的病兒合併有瘻管。常見的瘻管是直腸會陰瘻,直腸舟狀窩瘻;較多見的是直腸與膀胱、尿道、陰道有瘻管相通。
肛管直腸畸形的分類方法繁多,國內多采用恥骨聯合到骶尾關節的恥骨線爲界,盲端位於此線以上者稱爲高位肛管直腸畸形,盲端位於此線以下者稱爲低位肛管直腸畸形。此線至會陰肛門區的距離爲1.5~2cm。
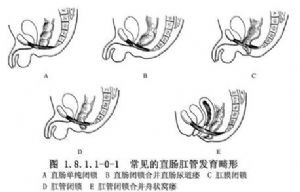
常見的肛管直腸發育畸形包括:①高位肛管直腸畸形:直腸單純閉鎖、直腸閉鎖合並直腸尿道瘻;②低位肛管直腸畸形;肛膜閉鎖、肛管閉鎖、肛管閉鎖合並舟狀窩瘻(圖1.8.1.1-0-1)。
5.3 適應症
會陰肛門成形術適用於:
1.低位肛門畸形,無瘻或瘻孔小不能維持正常排便者,應於生後立即或新生兒時期手術。
2.肛門狹窄或瘻孔較大,如前庭瘻等基本能正常排便者,於6個月後手術。
5.4 術前準備
1.病兒就診早,全身情況良好,無腸梗阻症狀者,可不必做術前準備。
2.就診晚,已出現腸梗阻症狀者,須行胃腸減壓,補液,保溫,待全身情況好轉後再行手術治療。
5.導尿管在術中放置。
6.配血備用。
5.5 麻醉和體位
5.6 手術步驟
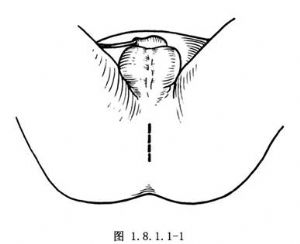
1.切口 插消毒導尿管後,在會陰部淺窩處做縱行切口,一般長約2cm。切開皮膚和皮下組織(圖1.8.1.1-1)。
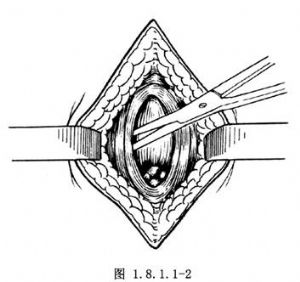
2.分離切開肛管外括約肌的前方,將其向兩側分離後,分開肛提肌,達直腸盲端(圖1.8.1.1-2)。
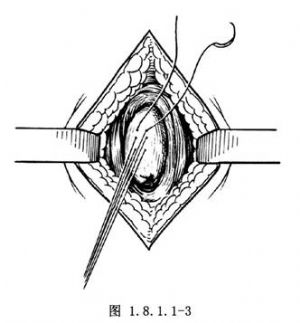
3.牽引 在直腸盲端上縫2~3針不貫穿全層的牽引線(圖1.8.1.1-3)。
4.遊離 充分遊離直腸壁,使其能被拖至肛門口皮膚處1~2cm長,使之與皮膚吻合後無張力。將直腸用4-0鉻制腸線與皮下組織間斷縫合。分開的外括約肌前端縫合1或2針,然後,環形切斷直腸盲端,修整邊緣(圖1.8.1.1-4)。
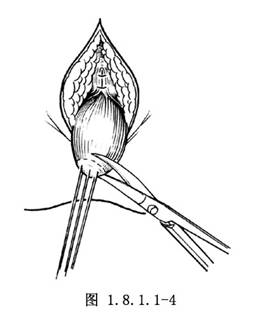
5.用3-0不吸收線將直腸壁全層與皮膚邊緣做間斷縫合固定。縫合後的肛門口應能順利通過成人的示指,以免術後收縮變窄(圖1.8.1.1-5)。最後,取長6~7cm的軟橡皮管外包油紗布,插入肛管內3cm,外用安全別針固定,紗布覆蓋包紮。
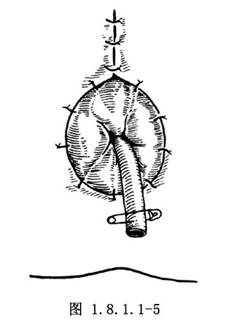
若合併有盲端外瘻時,可將瘻管與直腸盲端一齊切除,手術方法基本相同。
5.7 術中注意要點
1.在解剖直腸盲端時,要經常捫摸導尿管,以免損傷泌尿生殖器官。此外,也不能誤傷或切開盲端,以免胎糞漏出,影響手術野。
2.直腸要充分遊離,以保證縫合線不緊張,否則發生回縮,造成狹窄。
5.8 術後處理
會陰肛門成形術術後做如下處理:
1.麻醉清醒後進食。
2.合理應用抗生素。
3.術後2d拔掉肛管。
4.導尿管一般留置4~5d,如有泌尿系瘻,則應保持10~15d。
5.術後10d拆除縫線。
6.護理肛門部位,雙腿外展分開,固定分開,暴露肛門切口,保持乾燥,肛門部位用燈泡照烤,每次便後用鹽水及紅汞棉球清潔消毒,一直到拆線後停止照烤。
7.若肛門口較緊,術後2周擴肛,可以用手指或金屬擴肛器擴肛,最初每天1次,每次留置15~20min,1個月後改爲隔日或每週1或2次,堅持6個月,應負責教會家長擴肛方法及說明其重要性。
5.9 併發症
6 ICD編碼:49.7907
6.1 分類
小兒外科/直腸和肛管疾病的手術/先天性直腸肛門畸形的手術/低位直腸肛門畸形的手術
6.2 概述
會陰肛門成形術用於低位直腸肛門畸形的手術治療。 先天性直腸肛門畸形佔先天性消化道畸形的首位。因畸形的類別繁多,同時常合併其他系統的畸形,因此治療比較複雜,病死率也較高。早年的手術因對控制排便的解剖不甚瞭解,手術效果欠佳,術後常遺留排便功能障礙。近年來因對直腸肛門解剖學研究取得較大進展,加之對於不同類型的畸形選擇適當的手術年齡和不同的手術方式,儘量使重建的肛門接近正常的解剖和生理。對於手術技巧又有不斷的更新,其結果明顯改善了手術效果。與此同時,由於整個小兒外科技術的進步和新生兒外科的進展,使治癒率得到了進一步的提高。
6.3 適應症
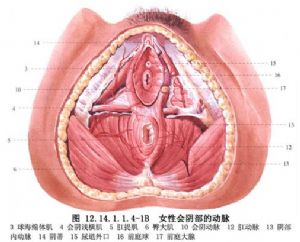
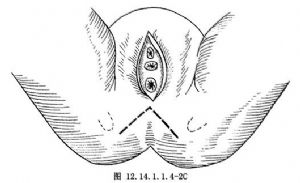
會陰肛門成形術適用於直腸肛門低位閉鎖合並低位瘻管。直腸肛門閉鎖合併高位瘻管常進行骶會陰或腹骶會陰肛門成形術。而合併低位瘻管如直腸陰道瘻、直腸舟狀窩瘻、直腸會陰瘻等均可經此手術進行修補(圖12.14.1.1.4-1A、B)。

6.4 術前準備
1.術前應確定直腸盲端的位置,判定屬於哪種畸形。①攝倒立位骨盆X線側位片:新生兒吞嚥空氣抵達直腸須經12h以上,故攝片宜在生後12~24h進行,倒置時間2min以上。肛門隱窩處置鉛字做標誌。攝片時選擇病兒吸氣的一瞬間進行。攝片時應注意X線投照角度,一般應與膠片垂直,照射點爲恥骨聯合,以便能清楚顯示重要的解剖標誌。這一檢查結果往往比直腸盲端實際的位置要高一些,主要因爲直腸盲端充滿黏稠的胎便,有時氣體不易到達頂點,另外病兒哭鬧,肛提肌收縮幅度較大,有時可壓迫直腸盲端回縮。②近年來應用B超、CT及磁共振成像(MRI)對確定盲端位置及術前估評括約肌的狀態很有幫助。③也有人主張用穿刺抽吸法確定直腸盲端的位置。具體方法是用一粗針頭由肛門隱窩處刺入,邊進針邊抽吸,一旦抽出胎便時,針頭所在的深度即爲直腸盲端與皮膚的距離。穿刺時應注意進針角度從肛門垂直線向前傾斜5°~10°,防止穿刺針進入過深和進針過猛而刺入膀胱或腹腔其他臟器。
2.進行全面查體,判定是否有其他系統畸形存在,尤應注意有否先天性心臟病、食管閉鎖、膈疝等直接威脅病兒生命的先天性畸形。
3.術前應保留尿管,以作爲術中分離直腸時的標誌,防止遊離直腸時損傷尿道。
4.術前輸液,糾正水電解質紊亂。對無消化道梗阻症狀無嘔吐者,可以不必輸液。
5.放置胃腸減壓管。
6.預防性應用抗生素。同時給予維生素K1110mg,肌內注射,2/d,以改善凝血功能。
7.合併瘻管或已做結腸造口者,術前應清潔洗腸,以便除去全部糞便,術前12h可用1%新黴素溶液或甲硝唑溶液注入盲端。
6.5 麻醉和體位
基礎麻醉或加用骶管麻醉,或用採用全麻氣管內插管以保證術中充分的供氧。俯臥位或側臥位。
6.6 手術步驟
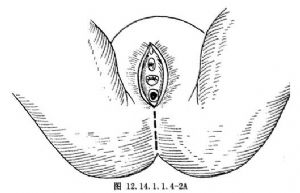
1.切口 可根據需要使用會陰正中的直切口、直切口加舟狀窩後方的橫切口、倒“V”字形切口等(圖12.14.1.1.4-2A~C)。

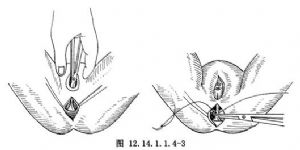
2.分離皮下組織及外括約肌,注意從外括約肌皮下環中間進入。瘻管內放置導尿管或金屬探針作爲標記,小心解剖出瘻管。於近側瘻管處常有粘連,應仔細分離。靠近舟狀窩或陰道處予以結紮切斷(圖12.14.1.1.4-3)。勿損傷陰道壁。如有損傷,屬於輕微撕裂可不必修補,待其自行癒合。如撕裂處超過2cm時用可吸收縫線予以縫合。
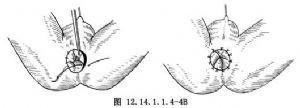
3.沿瘻管向近端解剖出直腸末端,仔細分離橫紋肌複合體,將直腸充分遊離後自會陰切口拖出。將外括約肌與直腸肌層固定數針,切除多餘瘻管組織,但直腸盲端應儘量保存,以防損傷肛門內括約肌。將直腸壁全層與皮膚對齊間斷縫合,完成肛門成形術(圖12.14.1.1.4-4A、B)。

6.7 術中注意要點
1.術前應留置導尿管,術中隨時觸摸導尿管,藉以瞭解尿道的位置,以防損傷尿道,因爲直腸與尿道之間僅有約0.8cm左右的距離,稍不留心就有切斷尿道的可能。術中在直腸尿道間結紮止血時,也應靠近直腸,防止因縫合及結紮所致的尿道狹窄。在女嬰,陰道內置入一根硬肛管,以防術中游離直腸盲端時撕破陰道。
2.低位肛門閉鎖,直腸盲端已穿過肛提肌,只是盲端的竇道有時在外括約肌皮下環之外,因此術中應仔細分離,務必將直腸盲端從外括約肌中間拖出。分離直腸盲端時,防止粗暴操作,以防損傷肌肉複合體,術後併發肛門失禁。
3.在直腸拖出過程中,應將直腸遊離得足夠長,以防張力過大導致術後直腸回縮。必要時術中可切開直腸固有筋膜,可有效延長直腸的長度。
6.8 術後處理
會陰肛門成形術術後做如下處理:
1.術後保持肛門手術野的清潔,隨時清除糞便及分泌物。必要時可留置肛管3~4d,可幫助排氣及排稀便,減少傷口的污染。
2.術後進少渣飲食,必要時服用緩溶劑,保持大便通暢,防止便祕。
4.術後2周起開始擴肛,一般以專用金屬擴肛器(或其他材料製成的擴肛器)擴肛。開始時每日1次,出院前教會家長進行擴肛的技術,講清擴肛要領及擴肛的時間。一般擴肛應持續6個月~1年。擴肛時手法要輕柔,防止粗暴。我們曾遇到過2例因家長擴肛粗暴,手法不對而併發直腸及尿道損傷繼發性直腸尿道瘻。也遇到過數十例因未堅持擴肛所致肛門狹窄等併發症的病例。
6.9 併發症
6.9.1 1.肛門狹窄
爲常見的併發症。部分原因系肛門成形術後局部傷口感染、裂開,而後形成瘢痕,如未能堅持擴肛則發生率更高。此外如果直腸拖出後張力過大,術後直腸回縮,傷口裂開,致使肛門發生嚴重狹窄。
輕微狹窄時,可以進行擴張治療;但遇嚴重狹窄,擴肛無效時,可行局部“Z”字改形手術或行瘢痕部分切除,皮瓣插入手術;如直腸盲端嚴重回縮時,可擇期行骶會陰肛門成形術。
6.9.2 2.肛門失禁
多由於術中解剖關係不清,操作中損傷了肌肉複合體引起。也可能繼發於肛門狹窄導致狹窄失禁。括約肌損傷所致失禁可行骶會陰肛門括約肌成形術,或行其他外括約肌替代性手術。如系肛門狹窄引起,可行局部瘢痕切除、肛門成形術。
6.9.3 3.直腸黏膜外翻
肛門口徑過大或黏膜保留過長時,均可併發此症。外翻的黏膜分泌黏液污染內褲,常因摩擦而發生出血及潰瘍。出現這一併發症時,可待病兒稍長大時再次手術切除外翻的黏膜,如系肛門口徑不合適(或大或過小),應行肛門成形術。
6.9.4 4.直腸周圍感染
術中有糞便外溢,污染手術野,或因術中止血不徹底,形成積血,造成感染。術後引流不暢也是造成感染的因素。術後應常規應用抗生素預防感染發生,如已有感染,除加大抗生素用量外,必要時及時引流。