4 分類
根據新國際分類法,以pc線(骨盆側位片上恥骨體中點與骶尾間隙的連線)和i線(通過坐骨嵴與pc線平行的線)爲準,分成高、中、低位3種類型。
男性:
(一)高位
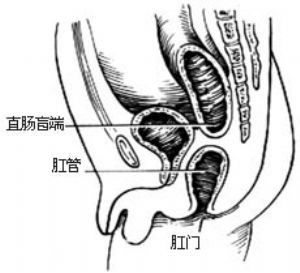
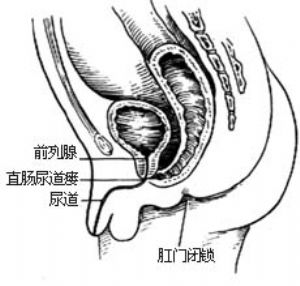
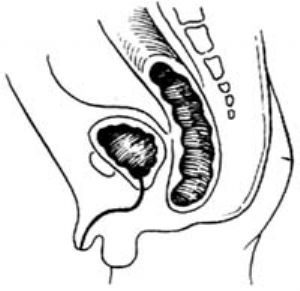
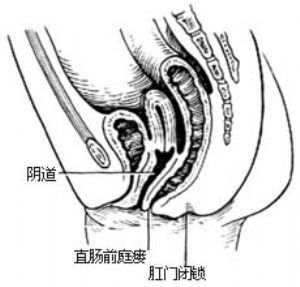
⑴直腸前列腺尿道瘻:直腸盲端位於pc線以上。瘻管開口於後尿道,瘻口細小,排便困難[圖1 ⑴]。
⑵無瘻:直腸盲端平或高於pc線[圖1 ⑵]。
2.直腸閉鎖 直腸盲端止於不同高度,肛門及肛管正常[圖1 ⑶]。
(二)中間位
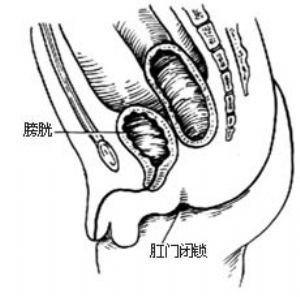
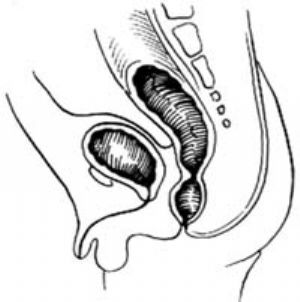
1.直腸尿道球部瘻 直腸盲端位於pc線與i線之間,瘻管開口於尿道球部[圖1 ⑷]。
2.肛門發育不全、無瘻 直腸盲端位於pc線與i線之間[圖1 ⑸]。
(三)低位
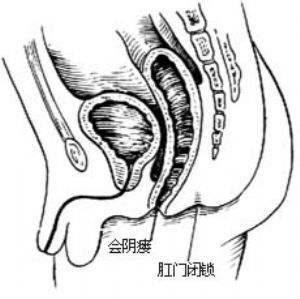
1.肛門狹窄 [圖1 ⑹]。
2.肛門皮膚瘻 正常肛門位置閉鎖,瘻管開口於肛門與尿道之間的任何部位[圖1 ⑺]。
女性:
(一)高位
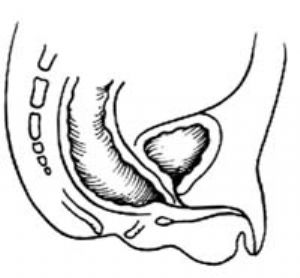
⑵無瘻:直腸盲端位於pc線以上。
(二)中間位
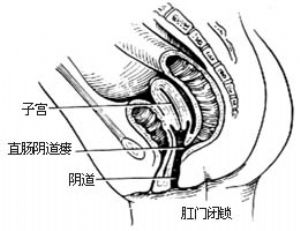
1.直腸前庭瘻 直腸盲端位於pc線上或稍下,瘻管開口於前庭[圖1 ⑼]。
(三)低位
⑹外置結腸開放後與腹壁縫合
3.肛門狹窄。
5 適應證
1.經會陰的手術
⑶經會陰肛門成形術適應直腸盲端在pc線以下的低位畸形,如肛門皮膚瘻、肛門前庭瘻等。
2.結腸造瘻術
⑴各種中、高型畸形,一般情況欠佳,不能耐受其它手術者。
⑵中、高位畸形無瘻管者需先行結腸造瘻術,半年後再作根治術手術。
3.腹會陰肛門成形術
4.骶會陰肛門成形術:
⑴高、中位型或合併瘻管者。
⑵低位型合併瘻管者
6 手術時間選擇
1.高、中、低位型閉鎖而無瘻管者,包括肛門膜狀閉鎖,直腸高位閉鎖、肛門和肛管正常或發育不全而直腸閉鎖均需急診手術。
2.高、中、低位型閉鎖合並瘻管,但瘻管細小不能通暢排便者,如高位畸形合併瘻管,男孩肛門直腸畸形合併瘻管多屬此種情況。應擇期手術。
3.直腸肛門畸形合併粗大瘻管,能通暢排便者,如女孩的直腸肛門畸形合併瘻管,中、低位畸形合併瘻管多屬此種情況。應於6~10個月後擇期手術。
7 術前準備
1.攝倒立位骨盆側位片,從充分的直腸盲端位置確定直腸肛門畸形類型,決定手術時間及手術方式。根據直腸盲端對pc線與i線的相對位置來確定。
⑵倒立1~2分鐘,按壓腹部,使空氣進入盲端。
⑶肛穴貼標記。
⑷以恥骨聯合爲中心攝x線片。
3.術前糾正水、電解質失調。備血200~400ml。術前12小時禁食。
4.放置胃管。
5.術前1日用氨苄青黴素,50mg~100mg/kg,靜脈滴注。
8.術前1小時,肌注魯米那2mg~4mg/kg,皮下注射阿托品0.01mg~0.02mg/kg。
9 手術步驟
9.1 橫結腸造瘻術
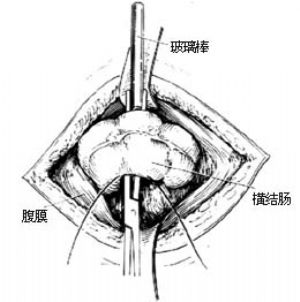
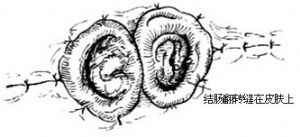
1.體位、切口 平臥位。右上腹直肌切口或右上腹橫切口3cm[圖2 ⑴]。
2.提出橫結腸 提出橫結腸適當長度,在系膜無血管區戳孔,置玻璃棒支撐。用軟膠管套住玻璃棒兩端[圖2 ⑵]。
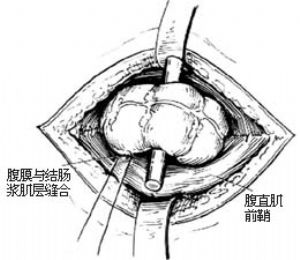
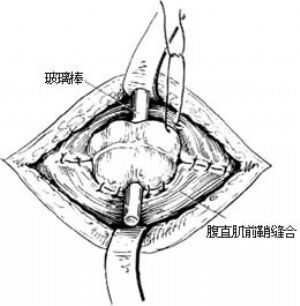
3.縫合腹壁 經系膜切口對合兩側腹膜邊緣,並作2~3針間斷縫合。同法縫合前鞘和皮膚。再縫合結腸曲上下端腹壁各層[圖2⑶~⑸]。
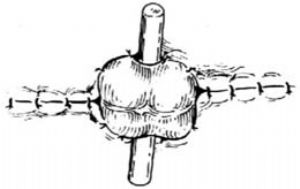
4.處理外置腸袢 在外置腸袢切一小口,置入蕈狀導管,荷包縫合固定。導管連接引流瓶。墊穩玻璃棒,凡士林紗布覆蓋腸袢及切口。7日後橫斷外置腸袢,剪除腸管多餘部分,翻轉縫合到皮膚上[圖2 ⑹]。
9.1.1 術中注意事項
1.造瘻口應高出皮膚1cm。因此外置腸袢長度需5~6cm,以免張力過大造成造瘻口壞死,或造瘻口回縮,影響造瘻口功能。
2.腹壁與腸壁的縫合切勿穿入腸腔,以免形成造瘻口瘻和深部感染。
3.腹壁縫合不要過緊,避免造瘻口狹窄。
4.雙口造瘻可避免袢式造瘻糞便流入遠側腸腔及瘻口脫出的發生。
9.1.2 術後處理
4.造瘻口周圍皮膚塗氧化鋅軟膏,選擇合適糞袋,防止皮膚糜爛。
5.7日後拆線。
9.2 經會陰十形切開肛門成形術
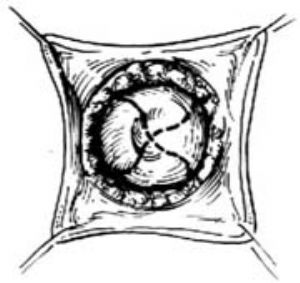
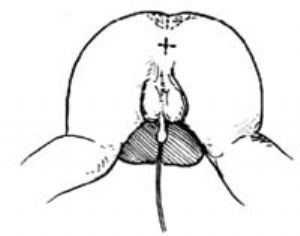
1.體位、切口 截石位。在肛穴的中心部位、外括約肌表面作十形切口[圖3 ⑴ ⑵]。
2.切開直腸盲袋 翻開皮瓣,找到直腸盲袋,在盲袋末端作與皮膚十形切線對應或45°交錯的十形切口。備好吸引器吸淨胎糞[圖3 ⑶]。
3.縫合 沖洗乾淨,將腸壁切開後的4瓣與皮膚的4瓣相交錯嵌插縫合[圖3 ⑷]。
9.2.1 術中注意事項
2.皮下與粘膜間脂肪組織應切除。縫合皮膚腸壁全層時對合要整齊。
9.2.2 術後處理
2.術後2周開始擴肛。初始每日1次,兩週後改爲每週2次。從0.8cm肛門擴張器開始直到1.2~1.5cm擴張器能順利置入爲止。
9.3 經會陰肛門成形術
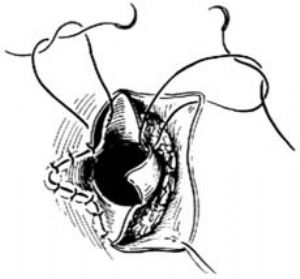
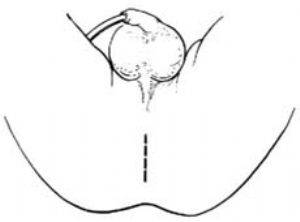
1.體位、切口 截石位。於肛穴處作縱切口1.5~2.0cm[圖3 ⑴]。
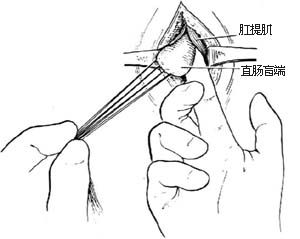
2.顯露直腸盲端 分離皮下組織,在切口深處可見縱行的外括約肌纖維,在肌纖維中間部向上分開,即可見到圓錐形蘭色向外突出的直腸盲端[圖4 ⑵]。
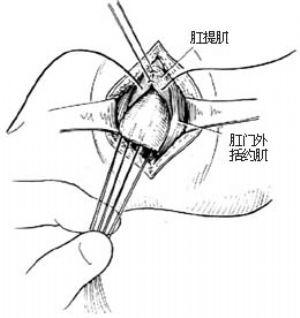
3.分離直腸盲端 在盲端3、6、9、12點處置牽引線作牽引用。沿盲端周邊鈍、銳性結合進行分離,邊分離邊觸摸尿道內的導尿管以防損傷[圖4 ⑶]。
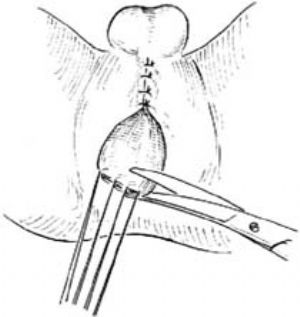
4.拉出直腸 分離直腸盲端5cm以上,使能在無張力下自外括約肌中間拉出,作皮下漿肌層縫合固定[圖4 ⑷ ⑸]。
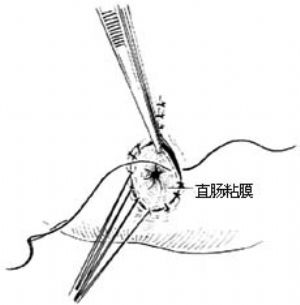
5.縫合 剪開盲端吸盡胎糞,用棉球堵塞以免胎糞外溢。切除過長部分腸壁,腸壁與皮膚作間斷縫合。肛內留置軟膠管。
合併瘻管者分離皮下及肛門括約肌後,推開恥骨直腸肌,先輕巧分離直腸兩側壁及後壁,瘻管內置導尿管作標誌,再分離瘻管及直腸前壁。分離完畢後,結紮切斷瘻管近端,將瘻管自遠端翻出縫合。然後將已分離好的直腸拖出,使瘻管直腸端與遠端翻出縫合處互相交錯[圖4 ⑹ ⑺]。
9.3.1 術中注意事項
3.直腸一定要充分遊離,使縫合沒有張力,否則容易回縮。
9.3.2 術後處理
4.術後2周開始擴肛,方法同經會陰十形切開肛門成形術。
9.3.3 併發症及其處理
1.粘膜脫垂是最常見的併發症,可根據脫垂情況行局部切除或環行切除,腸線縫合。
2.肛門狹窄。堅持擴肛是防止狹窄的最好方法,對嚴重狹窄者可作z形成形術,擴大肛門。
9.4 經腹、會陰肛門成形術
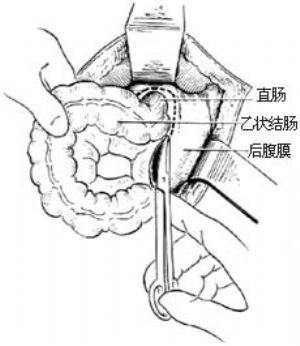
2.切開後腹膜 進入腹腔後提起乙狀結腸,剪開直腸兩側後腹膜,找到兩側輸尿管並套帶保護。在直腸前側剪開直腸膀胱腹膜反折[圖5 ⑴]。
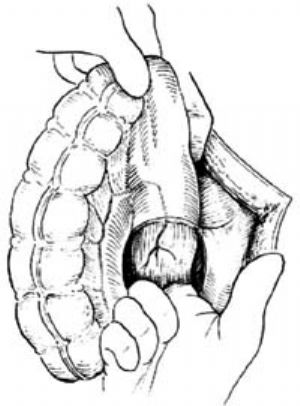
3.分離直腸 靠直腸壁分離直腸周邊,以手指在直腸與盆壁筋膜間的直腸後間隙進行鈍性分離,以避免損傷骶前靜脈叢,發生大量出血。分離後以熱鹽水紗布墊堵塞直腸後間隙,壓迫止血。完成分離後能使直腸在無張力情況下拖至肛門口。如因血管緊張,拖下困難,可將直腸血管結紮、切斷[圖5 ⑵]。
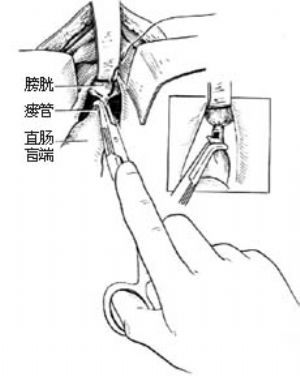
4.結紮瘻管 如合併瘻管,應仔細分離,在離膀胱稍遠處縫扎,切斷瘻管[圖5 ⑶]。
6.切開會陰 術者轉向會陰部操作。肛門部位皮膚縱切1.5cm。
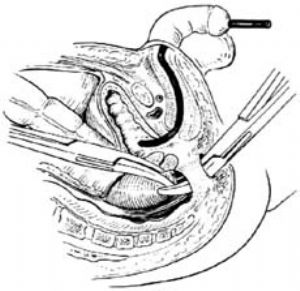
7.拉出直腸 在外括約肌中央以止血鉗分離,向上通過恥骨直腸肌環直達直腸盲端。將直腸拉至會陰切口處,按黑白線標誌勿使扭曲[圖5 ⑷]。
8.肛門成形 切除直腸盲端及瘻管,將直腸漿肌層與肛門皮下間斷縫合,切線全層與皮膚間斷縫合。直腸後放置膠皮片引流[圖5 ⑸]。
9.4.1 術中注意事項
1.保護輸尿管 切開後腹膜前應先觀察,切開後應先分離出輸尿管,並用套帶保護。
2.保護輸尿管開口 直腸膀胱瘻縫扎瘻管時應離開膀胱壁稍遠處縫扎,以免將輸尿管開口部縫扎而狹窄。
3.防止瘻道復發 分離要仔細、耐心,可在瘻管內置導尿管作爲標誌。成功的關鍵一是將瘻管翻入直腸內縫扎,二是使瘻口直腸端與膀胱端交錯開。
5.預防大便失禁 分離要輕巧,儘量少損傷發育不全的神經裝置。仔細辨認括約肌組織勿使損傷。直腸要從括約肌中央拖出。
9.4.2 術後處理
1.本手術損傷大,容易發生休克。故術後應輸血、輸液、給氧,防治休克。
4.術後48~72小時拔除膠皮片引流。
5.術後2周開始擴肛,方法同前。
9.5 經骶會陰肛門成形術
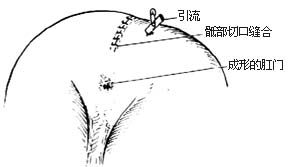
1.體位、切口 胸膝位或右側臥位,背前傾,臀墊高。肛門部位作十形切口,尾部作4~5cm長切口,切口下端距肛門緣1cm[圖6 ⑴ ⑵]。
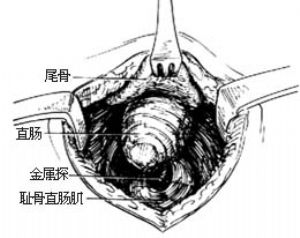
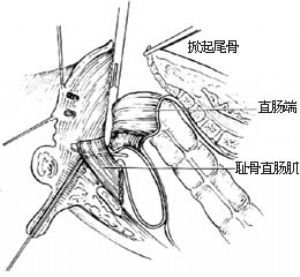
2.分離直腸及瘻管 切開皮膚,皮下組織,剪開肛尾筋膜。橫斷骶尾關節或用組織鉗向上掀起尾骨,找到直腸(爲便於尋找,可自瘻口向直腸盲端插入肛管),分離直腸後、側、前壁。仔細分離瘻管,將直腸拉向一側,觸摸尿道內的導尿管,在尿道後辨認恥骨直腸肌,以直角鉗挑起該肌並加以擴張[圖6 ⑶ ⑷]。
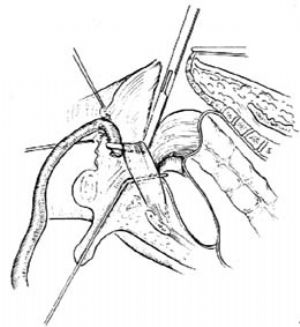
3.結紮瘻管 如瘻管與尿道粘連緊密,不易分開,可切開直腸盲端,在腸腔內找到瘻口,探清走向後再進行分離,縫扎並切斷。
4.拉出直腸 通過會陰切口,於外括約肌中央和恥骨直腸肌環間分離出一隧道,將直腸從此隧道拖出。切除直腸盲端及瘻管,將直腸末端的漿肌層及皮下組織作間斷縫合,直腸切緣全層與皮膚間斷縫合。完成肛門成形[圖6 ⑸~⑺]。
5.縫合切口 直腸後放置膠皮片引流,由臀部另口引出。逐層縫合肛尾筋膜、皮下組織和皮膚[圖6 ⑻]。
9.5.1 術中注意事項
2.分離瘻管時要仔細耐心,時時注意觸摸導尿管,以免損傷尿道。
9.5.2 術後處理
4.2周後開始擴肛,方法同前。