6 概述
動脈導管未閉是最常見的先天性心臟病之一,發病率約佔15%~21%;每出生2500~5000活嬰中,即出現1例。動脈導管是胎兒時期賴以生存的肺動脈與主動脈之間生理性血流通道,通常在出生後,隨肺膨脹、肺血管阻力下降和流經導管血液減少而於生後15~20h呈功能性關閉。多數嬰兒在出生後4個星期左右動脈導管閉鎖,退化成爲動脈導管韌帶。由於各種原因所造成嬰兒時期動脈導管未能閉鎖,即稱動脈導管未閉。血流動力學上,動脈與肺動脈之間產生左向右分流,首先增加左心繫統容量負荷,造成左房、左室擴大。隨着長期左向右分流,特別是受到粗大導管大量分流的影響,肺血管由痙攣至內膜增厚,甚至末梢肺小動脈堵塞,進而呈現不可逆性病理改變。右心室壓力負擔隨着肺動脈壓力和肺血管阻力的增高而加重。當肺動脈壓力一旦超過體循環壓力時,肺動脈內未氧合血即通過動脈導管逆向流入主動脈內,平靜時出現發紺,稱爲艾森曼格綜合徵(圖6.7-1)。

未閉動脈導管一般位於主動脈峽部和肺總動脈分叉偏左肺動脈側。在少數右位主動脈弓病人,導管可位於無名動脈根部遠端主動脈和右肺動脈之間。根據未閉導管的形態通常分爲五型:管形、漏斗形、窗形、亞鈴形和動脈瘤形(圖6.7-2~6.7-4)。未閉動脈導管直徑差異很大,一般在0.5~2.0cm之間,>2.0cm者臨牀少見。成年中,尤其30歲以上病人,未閉導管的管壁往往有不同程度粥樣變,個別甚至出現鈣化斑塊,給手術治療增加了困難。左喉返神經從迷走神經分出後,緊繞導管下緣沿食管、氣管溝向上行走,是手術中易誤傷的組織(圖6.7-3~6.7-4)。

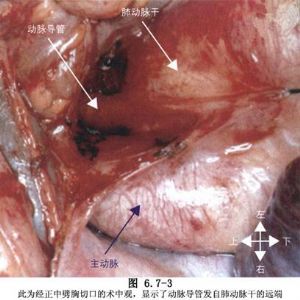
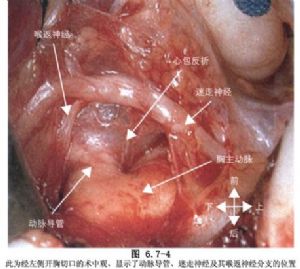
小的動脈導管未閉,病兒可無症狀,胸部X線攝片和心電圖正常。然而,巨大動脈導管未閉則可使新生兒發生心力衰竭,甚至死亡。直徑1.0cm左右的動脈導管未閉,多於活動後出現心慌、氣短,也可發生心衰。若合併細菌性心內膜炎,病死率更高。1936年Gross首次施行動脈導管未閉結紮術獲得成功,1944年吳英愷在我國首次結紮動脈導管未閉成功(圖6.7-5,6.7-6)。


7 適應症
動脈導管未閉手術適用於:
多數病人一經確診,均應手術治療。較理想的手術年齡是3~5歲。
1. 1歲以內嬰兒,對出現心力衰竭而應用藥物不易控制者,應及時考慮手術治療。
2.成年病人,只要肺血管繼發性病理改變尚處於可逆階段,血流動力學仍以左向右分流爲主,皆可考慮手術治療。
3.合併細菌性心內膜炎者,一般需先經抗生素治療,待感染控制2~3個月後再行手術治療。對少數藥物治療感染不能控制,特別是有贅生物脫落,反覆發生動脈栓塞,或有假性動脈瘤形成時,應及時手術治療。
8 禁忌症
1.合併嚴重肺動脈高壓,已形成右向左分流爲主,臨牀上出現分離性發紺的病人。
2.在複雜先天性心臟病中,動脈導管未閉作爲代償通道而存在者,如法洛四聯症、主動脈弓中斷等,在複雜先心病根治手術前,動脈導管不能單獨閉合。
9 術前準備
1.全面細緻詢問病史和進行有關檢查,明確有無合併畸形和併發症,根據檢查結果確定手術方案。
2.有嚴重肺動脈高壓,甚至有少量右向左分流的病人,術前給予吸氧治療(每次30min,每天2次)和應用血管擴張藥(視病情給予巰甲基丙脯酸口服,或酚妥拉明,硝普鈉靜脈滴注),有利於全肺阻力下降,可爲手術治療創造條件。
3.合併心衰者,給予積極強心,利尿治療,待心衰控制後再行手術。
4.肺部及呼吸道感染時,及時抗感染治療,感染治癒後再行手術。
5.細菌性心內膜炎病人,術前應作血液細菌培養及藥物敏感試驗,並加強抗感染治療,感染控制後再手術。感染不能控制或反覆出現栓塞者,應在抗感染同時,擇期或限期手術。
11 手術步驟
11.1 1.動脈導管未閉結紮術
(1)切口:左胸後外切口,切口應從肩胛骨下角下方1橫指處繞過,以免術後肩胛骨活動時摩擦手術切口,引起疼痛(圖6.7-7)。經第4肋間或切除第4肋骨進胸,使主動脈峽部動脈導管和肺門均獲得良好顯露。學齡前兒童可選用左腋下反S形切口或直切口,第3或第4肋間進胸。局部顯露亦佳,具有切口小,肌肉損傷少的優點,能減輕痛苦。

(2)探查導管:將左肺向前下牽壓,在主動脈峽部看到的膨出部即動脈導管之部位(圖6.7-8)。用手指放在導管的肺動脈端,可觸及連續性細震顫。

(3)切開縱隔胸膜:沿降主動脈縱軸中線切開縱隔胸膜,上至左鎖骨下動脈根部,下至肺門。對最上肋間靜脈可結紮切斷。分離左鎖骨下動脈根部時,應注意勿傷及淋巴管,對可疑者均要結紮,以免術後發生淋巴漏。
(4)顯露動脈導管:將切開之縱隔胸膜向肺動脈側分離,至動脈導管肺動脈端。用4號絲線在縱隔胸膜邊緣縫牽引線4或5針,牽拉並固定於消毒巾上。此時,動脈導管、主動脈弓、左鎖骨下動脈、肺動脈、迷走神經和喉返神經均清楚可見(圖6.7-9)。

(5)分離導管:一般先用剝離剪銳性分離導管前壁(圖6.7-10)。再分離下緣,小心剪開導管上方之韌帶組織,顯露出導管上緣,沿導管上緣向上後分離,最後用小直角鉗由下向上,順導管後壁伸出導管上緣,然後再用直角鉗由上方輕輕將導管後壁間隙適當擴大,導管四周完全得到遊離(圖6.7-11)。


(6)套線:應用抗生素浸泡之10號絲線2根,用小直角鉗引導,繞過動脈導管後壁。
(7)結紮導管:對較粗的動脈導管結紮時請麻醉醫師將動脈壓短暫降至60~80mmHg,先結紮動脈導管主動脈端,同時以手指探觸肺動脈側如果細震顫未消失,說明結紮不嚴,須繼續收緊結紮線,直待細震顫消失。然後再結紮肺動脈端。在兩結紮線中間最後做一貫穿縫合結紮(圖6.7-12)。
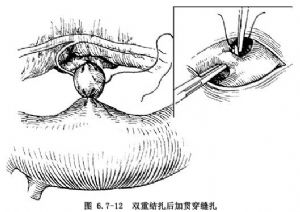
國內瀋陽軍區總醫院等對巨大動脈導管未閉合並肺動脈高壓應用帶墊片的4頭線墊卷結紮法,亦獲得滿意效果。爲了避免結紮線勒破導管,術中亦將體循環壓降至60~80mmHg,墊卷置於動脈導管上,兩端達主動脈和肺動脈,應用套好的4頭線結紮(圖6.7-13)。

(8)縫合縱隔胸膜:沖洗胸腔,放置胸腔閉式引流管,請麻醉師膨脹塌陷之肺組織,關胸。
11.2 2.動脈導管未閉切斷縫合術
適用於成年、較粗大動脈導管和並有嚴重肺動脈高壓病人。手術切口和顯露均與未閉動脈導管結紮術相同。因導管粗,肺動脈壓高,分離導管過程中易造成破裂而大出血。爲能有效控制導管出血,切開縱隔胸膜和分離導管前,先在導管上、下方分離降主動脈,並用大彎鉗分別引導阻斷帶,備控制導管出血用(圖6.7-14)。

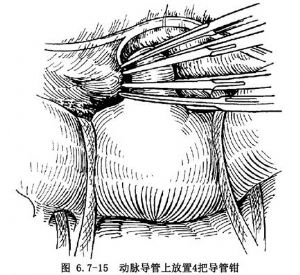
動脈導管四周遊離後,將導管鉗張開,直視下自前向後伸入導管上、下間隙,並超出導管後壁,導管鉗應與動脈導管垂直。第1把導管鉗首先鉗閉導管的主動脈側。若導管過短,主動脈側可放置Pott-Smith鉗。於導管的肺動脈側同樣放置第2把導管鉗。兩把導管鉗要互相平行,中間相距應不小於3~4mm,以利於切斷和縫合。爲安全起見,上述兩把導管鉗放妥後,再在鉗閉段的主、肺動脈側各放置1把導管鉗,以防操作過程中導管斷端滑脫(圖6.7-15)。
動脈導管鉗閉妥貼後,分別給第2、第3助手扶持。術者持尖刀,邊切斷、邊用4-0無傷滌綸線或4-0聚丙烯線間斷“8”字縫合,直至後壁。若導管較長,導管鉗間距離充裕,也可將動脈導管一次切斷進行縫合(圖6.7-16)。
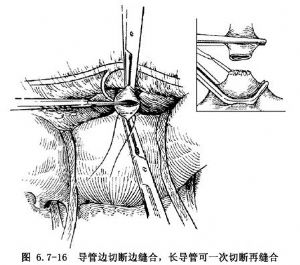
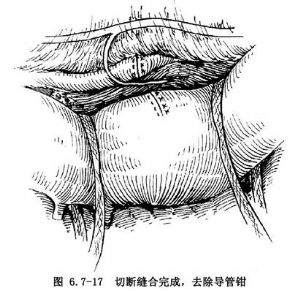
邊切邊縫過程中,每針縫線結紮後不要急於剪去,以防導管鉗滑脫時作牽引用。第1層縫合完成後,小心松去邊緣導管鉗,於第1層縫合線下方分別對主動脈側和肺動脈側的導管斷端做第2層縫線,此層尚可採用間斷褥式縫合方法。兩層縫線完成後,去除全部導管鉗,用紗布輕壓局部,直至針眼滲血停止(圖6.7-17)。
11.3 3.心內畸形合併動脈導管未閉結紮術
心內畸形合併動脈導管未閉同期手術治療時,需按心內直視手術處理。選用胸部正中切口,縱形切開心包,撐開胸骨。此時可用手指短暫壓迫肺動脈主幹近端,若有動脈導管未閉,在肺動脈幹遠端多可觸及連續性細震顫,藉以明確診斷。對肺動脈高壓,肺動脈幹瘤樣擴張,肺動脈分叉處顯露不佳病人,爲了防止過分壓迫肺動脈致右心排血受阻,造成嚴重心律紊亂或心搏驟停,遊離動脈導管可在完成體外循環插管後或輔助循環下進行。這時助手可用手指向下牽壓肺動脈幹,顯露肺動脈幹遠端之心包反折,縱行切開壁層心包,於肺動脈分叉上方心包外尋找,並小心分離由主動脈到肺動脈之間的血管,即動脈導管(圖6.7-18)。

先分離升主動脈側,後分離左肺動脈側,以後應用直角鉗從左肺動脈上緣,繞經動脈導管後方,在升主動脈側顯露直角鉗末端,以後引導10號絲線輕輕拉出,在體外循環下雙重結紮(圖6.7-19)導管結紮後繼續降溫,按常規用冷鉀心臟停搏液作冠狀動脈灌注,誘導心臟停搏,然後在直視下矯正心內畸形。

11.4 4.體外循環下經肺動脈閉合動脈導管術
此法適合於因術前漏診,當矯治心內畸形時,出現心臟膨脹,始考慮到存在動脈導管未閉的病人。有些單位也用於成人動脈導管未閉合併心內畸形,或合併重度肺動脈高壓病人。
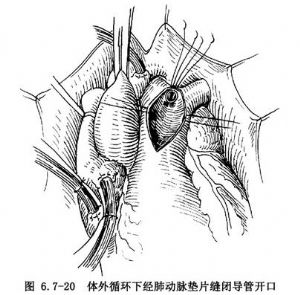
在心內直視手術中遇到術前漏診動脈導管未閉出現心臟膨脹或經右心切口大量失血時,可立即切開肺動脈遠端。放入堵塞器,堵閉動脈導管在主動脈側的開口,再進行處理。導管開口在1.0cm以下者,可採用帶小墊片滌綸無創線間斷褥式縫合法縫閉(圖6.7-20)。
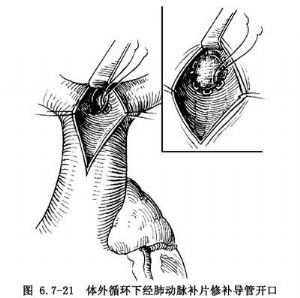
動脈導管開口>1.0cm者,宜用一圈帶小墊片縫線,間斷縫合導管口1周後,並分別穿過修剪好的補片,結紮縫線,閉合其開口(圖6.7-21)。
有些單位在深低溫微流量灌注下,切開肺動脈進行縫合或應用補片修復,要注意防止腦氣栓發生。
11.5 5.其他方法
胸膜外分離動脈導管結紮法,適用於嬰幼兒患者,切開肋間肌後,經胸膜外分離,遊離導管,進行結紮。優點是不必進入胸膜腔。
導管介入法行動脈導管未閉栓堵治療,經幾年的臨牀研究和探索,積累了一定的經驗,除窗型、動脈瘤型難以完成外,多數病人均可取得成功,尤其對手術後再通患者,栓堵術有較大優越性,手術創傷小、痛苦小、恢復快,但仍有一定失敗率和費用高的缺點。
胸腔鏡輔助未閉動脈導管結紮術:操作要點爲患者取右側臥位,雙腔氣管插管,單側肺通氣,使左側肺萎陷,於左腋第4或第6肋間腋前線作胸腔鏡插入切口,經套管插入電視胸腔鏡頭,第3或第4肋間腋中線至腋後線爲操作孔:在胸降主動脈前縱行切開縱隔胸膜,以銳性及鈍性分離顯露動脈導管,上鈦夾或鉭夾鉗閉導管。胸腔鏡輔助未閉動脈導管結紮手術與常規手術相比有以下優點:創傷輕微,恢復快,疼痛輕,術後不必放置胸腔閉式引流。
12 術中注意要點
1.後外側切口開胸時,判斷第4肋間要準確,以便良好顯露動脈導管。
3.分離導管過程中若遇有出血,首先採用的措施應是用手指壓迫止血。縱隔小血管出血,經壓迫後多可止血。壓迫不能止血者,則可在嚴密觀察下降壓,弄清出血部位,選用相應措施處理,以鉗閉動脈導管上下主動脈進行縫合爲宜。切勿隨意用止血鉗企圖夾住破口,以免破口加大,帶來更嚴重後果。
4.結紮動脈導管時,用力要平穩,以中斷血流交通爲度。過度用力結紮有割裂之虞;過鬆則可能有殘餘分流。
5.在體外循環下經心包內分離結紮大導管時,臺下人員要摸好下肢動脈搏動,若結紮後上肢血壓升高,下肢動脈搏動消失、蒼白、無尿則提示有可能結紮了降主動脈,必須立即鬆解。
14 併發症
動脈導管未閉手術主要併發症有喉返神經損傷,動脈導管破裂出血。前者聲音嘶啞,給病人帶來終身痛苦,後者常危及生命安全。
(4)切斷縫合動脈導管時,鉗夾或縫上喉返神經。防止措施在於弄清局部解剖關係,操作中注意保護,少做不必要的分離,並於喉返神經表面留一層纖維結締組織,可明顯減少損傷機會。
2.動脈導管破裂出血 多發生於分離動脈導管過程中。應注意以下幾方面,儘可能減少出血機會:
(1)成年或合併有肺動脈高壓病人,在開始分離導管之前,請麻醉師給予降壓,將動脈收縮壓短暫維持在60~80mmHg,既保證了全身重要臟器灌注,又降低了動脈導管壁的張力,減少出血機會。
(2)分離導管操作應輕巧、細緻,張鉗動作不可過大。
(3)結紮時,宜緩緩用力,勿牽拉導管,以防割裂或拉斷,造成嚴重後果。