1 概述
腦膜瘤是顱內常見的腫瘤,僅次於膠質瘤而佔第二位,約佔全部腫瘤的1/4。腦膜瘤主要發生於蛛網膜的內皮細胞,所以它可以發生於除腦實質以外顱內的任何部位。大腦鐮旁、矢狀竇旁及大腦凸面發生率高,其次爲蝶骨嵴、鞍結節、鞍旁、溴溝、小腦幕及小腦腦橋角等處。其中蝶骨嵴、鞍結節和鞍旁腦膜瘤可侵犯眼眶、視神經和腦神經引起一系列的眼眶病變。蝶骨區是腫瘤的好發部位之一,由於解剖學的關係,也是侵犯眼眶最常見的顱內腫瘤。
蝶骨嵴腦膜瘤是起源於蝶骨大、小翼上的腦膜瘤。內起自前牀突,外抵翼點。早年Cushing將蝶骨嵴腦膜瘤分爲內、中、外三個部位。近年Watts建議將此傳統的定位分類方法簡化爲兩型,即內側型和外側型。腫瘤多爲球型,可以向周圍各個方向生長。蝶骨嵴腦膜瘤可向顳部、額部和額顳交界處生長。內側型腫瘤可起源於前牀突,向眼眶內或眶上裂侵犯,也有少見的腫瘤向前顱窩底生長,從而引起相應的臨牀表現。外側型蝶骨嵴腦膜瘤早期不出現症狀。
蝶骨腦膜瘤按發生的部位可分爲蝶骨大翼腫瘤、蝶骨嵴外側腫瘤和蝶骨嵴內側腫瘤。發生在這些部位腦膜瘤,發展規律和臨牀表現均有明顯區別。
眼眶與前顱凹和中顱凹鄰近,其間僅有眶頂相隔,眼眶又通過視神經孔和眶上裂與中顱凹相溝通,故鄰近眼眶的顱內一些腫瘤可通過視神經孔和眶上裂或直接破壞眶頂而侵犯眼眶。如蝶骨嵴的腦膜瘤、額葉的多形性膠質母細胞瘤、垂體窩的垂體腫瘤、斜坡和蝶枕區的脊索瘤都可通過不同途徑侵襲眼眶,引起不同的眼眶病變。
顱眶溝通性腦膜瘤一般都是比較嚴重的病例,眼科醫生可以協助神經外科醫生進行顱內眶內腦膜瘤切除術,如能完全切除可以根治此腫瘤。但因瘤組織與周圍結構有粘連,或骨質有廣泛破壞,一般只能作部分切除,有的患者術後可復發。
8 病因
目前尚不清楚。
9 發病機制
腫瘤多數爲內皮型和纖維型,腫瘤的生長方式有兩種,一種是膨脹性生長,呈結節狀,有狹窄的蒂部,較大,手術相對較容易;另一種匍匐樣生長,呈地毯狀,並與顱底的硬腦膜廣泛粘連,手術不易全切,根據其生長特點而形成不同的臨牀表現。
10 蝶骨腦膜瘤的眼眶病變的臨牀表現
與眼眶有關的腦膜瘤因發生部位不同,故臨牀表現各異。發生於蝶骨嵴內側的腦膜瘤較少見,早期經過眶上裂或沿視神經鞘蔓延至眼眶。由於腫瘤鄰近視神經管和眶上裂,早期出現視力減退、眼球運動神經麻痹和眼球突出,造成眶上裂綜合徵。Henderson統計發生不同部位的蝶骨腦膜瘤患者,有88%出現眼球突出,47%出現不同程度的視力下降。腫瘤可致眶尖部骨質增生,加之腫瘤向前蔓延,阻塞視網膜中央靜脈,發生視神經睫狀靜脈,視網膜血液經脈絡膜引流排出。Frison等稱視神經睫狀靜脈、視力下降和慢性視盤水腫性萎縮是顱-眶腦膜瘤的三聯徵。
10.1 蝶骨嵴內1/3腦膜瘤
內側型早期症狀明顯,因腫瘤附着於病側的前牀突,在視神經、視交叉、眶上裂及海綿竇附近,腫瘤在發展過程中對以上結構造成壓迫,引發一系列臨牀症狀。病人早期可出現腦神經受壓表現,患者出現頭痛,視野缺損,鼻側偏盲,中心暗點擴大,視力下降等。如腫瘤向眼眶內或眶上裂侵犯,眼靜脈迴流受阻,繼後出現眶上裂綜合徵(superior orbital fissure syndrome)而到眼科就診,發現患者病側眼瞼結膜腫脹,上瞼下垂,瞳孔散大,對光反射遲鈍或消失,眼球活動障礙,眼球突出。有的患者出現福斯特-肯尼迪綜合徵(Foster Kennedy syndrome),腫瘤壓迫同側視神經引起萎縮,由於顱內壓升高造成對側視盤水腫。內側型病人還可出現Ⅱ、Ⅳ、Ⅵ及Ⅴ第1支腦神經損害症狀。部分病人出現精神症狀和嗅覺障礙多見於腫瘤向前顱窩生長者,但較少見。少數患者出現肢體偏癱等。
10.2 蝶骨嵴外1/3腦膜瘤
外側型蝶骨嵴腦膜瘤症狀出現較晚,腫瘤發生在蝶骨大翼,引起眼眶後外側壁及顳部骨質增生,眼眶縮小,或腫瘤直接侵入眶內致使眼球前突。2/3的患者出現病側顳骨隆起,伴眼瞼和球結膜腫脹。早期僅有頭痛而缺乏定位體徵。一部分病人可以表現爲顳葉癲癇發作,如腫瘤侵犯顳骨可出現顴顳部骨質隆起。
10.3 蝶骨嵴中1/3腦膜瘤
11 蝶骨腦膜瘤的眼眶病變的併發症
2.運動性失語,額葉下部過度牽拉所致。
3.腦神經功能損傷,出血偏盲、失明、眼球運動障礙、三叉神經第1支功能障礙等。
12 實驗室檢查
病理組織學檢查:顱內腦膜瘤與眶內腦膜瘤的組織結構相同,瘤細胞呈圓形或卵圓形,細胞邊界不清。細胞排列成漩渦狀,有纖維組織分隔。組織病理學一般分爲三型:
12.1 內皮型或砂粒型
圓形或橢圓形內皮細胞組成,在漩渦的中心或血管旁見沙粒體,此型常見(圖1)。

12.2 纖維型
12.3 混合型
13 輔助檢查
13.1 X線檢查
早期由於病變範圍較小,X線可能無重要發現。晚期可顯示眼眶外壁、蝶骨大、小翼密度增高,邊界不清楚。
13.2 超聲波探查
病變侵及眼眶後超聲纔可能發現病變。B超顯示眼眶外側扁平低迴聲佔位病變(有軟組織腫塊)或發現眶外側脂肪受壓變窄;A超顯示病變呈不規則低反射。超聲波檢查對診斷視神經鞘腦膜瘤幫助較大,但繼發性蝶骨腦膜瘤未侵犯蝶骨眶面或瘤體扁平時可無陽性發現。當瘤體增大壓迫眶脂肪時,可見回聲少且聲衰減多的異常回聲區。
13.3 CT掃描
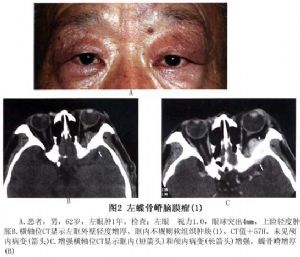
可見到以蝶骨嵴爲中心的球形生長的腫瘤,邊界清楚,經對比增強後腫瘤影明顯增強,如腫瘤壓迫側裂靜脈,腦水腫較顯著。蝶骨嵴腦膜瘤CT掃描常有重要發現:①眼眶外壁或蝶骨嵴骨增生肥厚,瀰漫隆起或不規則增生,邊界不清楚,偶可見局部骨破壞;②眼眶側或顱內有軟組織塊影,腫物常呈扁平形或不規則形,晚期腫瘤可能體積較大(圖2,3);③其他徵象包括:腦膜瘤尾徵。



13.4 MRI
MRI對診斷本病是有意義的。MRI可以顯示腫瘤與蝶骨翼和眼眶的關係,骨質破壞情況等。尤其是對內側型的蝶骨嵴腦膜瘤,MRI還可以提供腫瘤與頸內動脈的關係,有時腫瘤將頸內動脈包裹在內,或腫瘤附着在海綿竇上,這些情況對手術切除腫瘤均有重要的參考價值。增強後的MRI圖像更清晰。
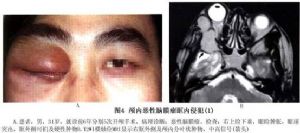
蝶骨嵴腦膜瘤在T1WI和T2WI上呈低信號或中信號,增強明顯。和CT相比,MRI對於體積較小的腫瘤顯示較好。顱內惡性腦膜瘤可侵及眶內、顱內,呈多發腫瘤(圖4)。

13.5 腦血管造影
腦血管造影可以瞭解腫瘤着色及其供血情況。現在已不用做定位診斷,但它可以提供腫瘤的供血動脈,腫瘤與主要血管的毗鄰關係。內側型蝶骨嵴腦膜瘤的供血動脈主要來自眼動脈分支,如腫瘤向前顱窩發展可見篩前動脈供血,同時可見頸內動脈虹吸彎張開,有時頸內動脈受腫瘤直接侵犯,表現爲管壁不規則。外側型蝶骨嵴腦膜瘤的血液供應主要來自頸外動脈分支,如腦膜中動脈,出現典型的放射狀腫瘤血管,腫瘤染色在靜脈期比動脈期更明顯。因腫瘤壓迫,側位像可見大腦中動脈一般被抬高。在腦血管造影同時,見到頸外動脈供血者,可同時行血管栓塞,使手術出血減少。
15 鑑別診斷
和蝶骨嵴腦膜瘤容易混淆的是骨纖維異常增生症,後者是一種先天性骨發育異常,發病年齡較小,CT顯示廣泛骨增生如額骨、蝶骨、眶骨、篩骨、上頜骨等,主要鑑別點是增強CT或MRI後眶內和顱內無軟組織腫塊。
16 蝶骨腦膜瘤的眼眶病變的治療
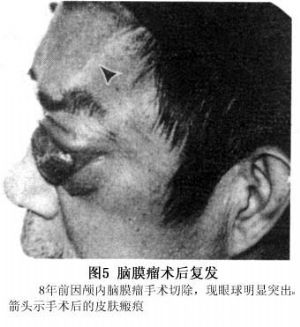
顱眶溝通性腦膜瘤一般都是比較嚴重的病例,眼科醫生可以協助神經外科醫生進行顱內眶內腦膜瘤切除術,如能完全切除可以根治此腫瘤。但因瘤組織與周圍結構有粘連,或骨質有廣泛破壞,一般只能作部分切除,有的患者術後可復發(圖5)。全切蝶骨嵴腦膜瘤又不損害病人的神經功能並非易事。內側型腦膜瘤由於可能侵犯海綿竇和頸內動脈而尤爲困難。無論是內側型或外側型,目前多采用以翼點爲中心的額顳入路。對於直徑大於2.0cm的腫瘤,不要企圖完整切除腫瘤,以免損傷重要的血管和神經組織。在分離腫瘤與大腦中動脈的粘連時應特別小心,對於大腦中動脈的任何分支都應小心將其自腫瘤壁上分離下來,如分離確實困難,可將與動脈粘連的部分瘤壁留下來,儘量不要損傷大腦中動脈及其分支,以免術後造成嚴重的後果。
內側型腫瘤的深處是頸內動脈和視神經。多數情況是腫瘤呈球形生長,將頸內動脈向內推移,少數情況是頸內動脈被腫瘤包裹。前者,腫瘤與頸內動脈和視神經之間有一層蛛網膜相隔。手術顯微鏡下,包膜內切除腫瘤,使術野空間擴大,再將瘤壁向一方牽拉,可以找到頸內動脈和視神經,小心分離,多能全切腫瘤。如確有困難,不可勉強。但如腫瘤將頸內動脈包裹,頸內動脈可呈環狀縮窄,甚至閉塞,此時切除顱內動脈四周的腫瘤確有困難。
侵犯海綿竇的腫瘤,近年已能做到全切除。分離腫瘤時應注意辨認和保護Ⅲ、Ⅳ、Ⅵ腦神經,對於海綿竇的出血可用明膠海綿,止血紗布,肌肉等材料壓迫止血。
爲防止復發,提高長期生存率,術後可進行放射治療。