1 概述
人類免疫缺陷病毒(human immunodeficiency virus,HIV)又稱艾滋病毒。HIV主要侵犯破壞CD4T細胞,導致機體細胞免疫功能損害,最終併發嚴重機會性感染和腫瘤。本病傳播迅速,發病緩慢,病死率極高。
4 別名
respiratory infection due to human immunodeficiency virus;艾滋病毒相關呼吸道感染;人類免疫缺陷病毒相關呼吸道感染
7 流行病學
7.1 HIV/AIDS流行現狀
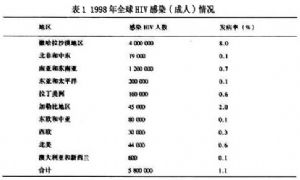
估計目前全球HIV感染者約600萬,至今有1400萬AIDS病亡。1998年約有580萬新發HIV感染者,較1997年增長約10%。在南部非洲的某些地區,成人中HIV感染者比例高達20%。我國自1985年發現第1例AIDS以來,開始HIV感染率呈較低水平,近5年來HIV傳播速度呈現明顯增長,1997年全國HIV感染9333例,其中AIDS 281例。HIV感染後未予治療或干預,則約有50%HIV感染者在10年內發展成爲AIDS。由HIV/AIDS所帶來的對社會和經濟發展的不利影響是極爲嚴重的。1998年全球HIV及其感染的流行情況見表1。
7.2 HIV傳播途徑
HIV感染的主要傳播途徑爲:①性傳播:同性戀和異性戀性交均可傳播HIV;②血液傳播:使用不潔的注射器、輸血或血製品;③母嬰傳播:孕婦HIV感染後通過胎盤或產後哺育過程中將HIV垂直傳播給嬰兒;④其他:如醫護人員護理HIV/AIDS患者;實驗操作人員或醫務人員不慎被HIV/AIDS患者血液等標本污染的銳器刺傷等。
7.3 HIV/AIDS相關呼吸道感染的病譜及其變遷
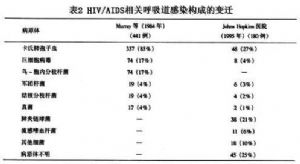
1984年Murray分析美國心肺和血液研究所主持的多中心研究。6家醫院1064例HIV/AIDS中441例(41%)出現肺部併發症,感染佔92%,其中卡氏肺孢子蟲(PCP)達85%。1981年作者又報道除PCP外的其他病原體感染增加,包括化膿性細菌性肺炎。20世紀90年代以來在美國推薦SMZco和噴他脒氣霧吸入預防PCP獲得良效。感染的病譜發生變化,雖然PCP在構成比上仍屬首位,但細菌性感染顯著增加(表2)。
9 發病機制
HIV是單股正鏈RNA病毒,RNA基因組、反轉錄酶和病毒編碼蛋白組成其核心。HIV進入體內,其膜糖蛋白pg120極易與輔助性T淋巴細胞(CD4)表面受體相結合,並進入細胞內大量複製、繁殖,破壞輔助T細胞(T4H);HIV已感染的CD4細胞可融合未感染的CD4受體,形成巨核細胞,使TH細胞數減少。受到HIV感染後,機體可經抗體或非抗體介導的細胞毒性T淋巴細胞殺傷作用,使CD4細胞致死。結果導致CD4細胞下降,功能亦受損傷,如對特異性抗原和非特異性抗原刺激反應下降、輔助B淋巴細胞產生抗體能力降低。HIV同樣對機體非特異性防禦機制如吞噬細胞吞噬功能、NK細胞有抑制作用。總之,HIV/AIDS者機體的免疫功能尤其細胞免疫機制受到損傷,這是導致機體極易招致感染的主要原因。
HIV/AIDS者中肺部感染發病率高,究其原因目前尚不完全清楚。近來研究發現肺泡巨噬細胞亦是HIV攻擊的靶細胞之一,細胞數量未見減少但功能(抗原呈遞等)降低;支氣管肺泡灌洗液中T4H/TS比例降低,Ts升高。HIV病毒負荷量與CD4細胞耗竭呈線形相關,而血液中CD4細胞是預測免疫缺陷和肺部機會性感染發生可能性、感染類型及其病原譜的重要指標。
HIV/AIDS患者CD4細胞數量與肺部感染病原體類型密切相關,如鳥-胞內複合分枝桿菌主要見於免疫功能嚴重受損者CD4計數<50/μl。CD4計數均數與主要肺部感染病原體類型關係詳見表3。

10 HIV相關呼吸道感染的臨牀表現
10.1 症狀
HIV/AIDS者肺部感染者呼吸道症狀頗爲常見,其發生率隨着CD4計數下降而升高,Huang等報道12000例隨訪患者中咳嗽佔27%,呼吸困難佔23%,另外發熱佔9%,總體上說臨牀表現缺乏診斷特異性,因爲HIV感染者其他併發症均可發生咳嗽、呼吸困難等呼吸道症狀。但某些臨牀症狀對於提示診斷線索仍是有幫助的,例如咳嗽的性質需區分是咳黃膿痰還是無痰乾咳,前者通常需考慮細菌性肺炎,後者則以PCP多見。Selwyn等研究發現咳黃膿痰作爲獨立的影響因子的比數比(OR)=2.5,95%CI=1.1~5.4;P=0.03;相反,乾咳支持PCP,其OR=2.1,95%CI=1.0~4.9,P=0.008。症狀持續時間也有一定參考值,肺炎鏈球菌或流感嗜血桿菌肺嗜血桿菌肺炎常急性起病,症狀持續3~5天,PCP通常亞急性起病,典型症狀持續2~4周。Kovacs等報道HIV並PCP的臨牀症狀持續時間平均爲28天。發熱和體重下降提示全身性或播散性疾病,如分枝桿菌或真菌感染等。肺外症狀有助於診斷,如CD4<200/μl時患者出現呼吸系症狀及頭痛,應考慮新生隱球菌肺炎和腦膜炎。
10.2 體徵
HIV併發肺部感染可出現發熱、心動過速、發紺。低血壓常提示爲一種急性病程(如細菌性敗血症)。血氧飽和飽和度下降可作爲疾病嚴重的重要指標之一。有報告血氧飽和飽和度是檢測PCP的敏感指標,但缺乏特異性。50%PCP肺部體檢未見異常。部分患者可聞及吸氣性(相)雙側喀啦音。細菌性肺炎可有實變或胸腔積液體徵。神志異常且有肺部病變, CD4<200個/μl時則考慮新生隱球菌感染;中樞神經系統症狀合併肺部異常體徵,提示弓形蟲感染可能。
11 HIV相關呼吸道感染的併發症
12 實驗室檢查
1.HIV感染者併發肺部細菌性感染血白細胞計數較基礎值升高(因HIV感染者其白細胞基礎值常低於正常值),伴核左移。HIV伴粒細胞缺乏時肺部細菌和真菌 (如麴菌)感染的危險性明顯增加。
2.血清LDH PCP時血清LDH通常升高,但在其他肺部疾病(如細菌性肺炎和結核)或非肺部疾病時亦可升高,故缺乏特異性。LDH在嚴重PCP患者中具有較高的敏感性,相反病情較輕的PCP則LDH的敏感性差。LDH值與PCP治療反應及預後相關。
3.動脈血氣 HIV感染者併發肺部感染時通常有動脈血氣異常,如低氧血癥、肺泡-動脈血氧分分壓差[PO2(A-a)]加大。二氧化化碳性鹼中毒,但缺乏診斷特異性。對於PCP,則對判斷預後和決定是否收住入院、或是否用糖皮質激素有幫助。
13 其他輔助檢查
13.1 胸部X線檢查
胸片可以爲HIV肺部感染的診斷提供線索,併爲診斷步驟選擇提供參考。細菌性肺炎以侷限性病變多見(71%),瀰漫性相對少見(29%);多葉病變佔54%、間質性和結節性病變分別佔17%和10%,部分患者可併發空洞 (1%)、胸腔積液(7%)、淋巴結腫大(2%)。肺部結核分枝桿菌感染胸部X線表現特點與外周血CD4計數有關,總體上看粟粒樣改變比例較低,僅佔6%~9%。若CD4<200/μl,空洞29%、非空洞性病變58%、併發胸腔積液11%、淋巴結腫大20%;CD4200~390/μl,空洞與非空洞性病變各佔44%、併發胸腔積液11%、淋巴結腫大14%;CD4>400/μl,空洞型佔63%、非空洞型33%、併發胸腔積液3%,無淋巴結腫大。卡氏肺孢子蟲肺炎則多爲雙側性或瀰漫性分佈,間質或混合型改變88%、肺泡型12%、合併囊腫7%和蜂窩樣病變4%。鉅細胞病毒肺炎約有1/3患者胸部X線檢查未見異常,分佈大多爲雙側,佔71%,病變呈網狀顆粒狀33%、肺泡型22%、結節型11%、併發空洞11%、囊腫6%、胸腔積液33%、淋巴結腫大11%。新生隱球菌肺炎多爲瀰漫性分佈76%,病變呈間質或混合型佔76%、肺泡型19%、結節型5%、11%併發空洞、淋巴結腫大11%、胸腔積液5%。
13.2 胸部CT檢查
對於肺部多發病變的鑑別診斷有一定幫助。如果大多數結節直徑小於1cm,且沿着支氣管中心性分佈,一般多爲肺部機會性感染;如伴有胸腔內淋巴結腫大,且結節大於1cm則考慮新生物。卡波濟肉瘤除肺內結節外常伴有支氣管周圍血管增寬。
13.3 鎵67肺掃描
對於HIV/AIDS患者併發PCP診斷有較高敏感性(99%),但缺乏特異性(詳見PCP一節)。
13.4 肺功能測試
一氧化化碳彌散量(DICO)是檢測PCP十分敏感的指標,但缺乏特異性。如果DLCO正常則PCP的可能性極小。胸片正常或未見變化者,若DLCO少於預計值75%,診斷PCP的敏感性爲90%,特異性僅爲53%。
14 診斷
14.1 HIV感染的線索及其確認
我國已進入HIV感染流行的迅速上升期,而臨牀醫師診斷HIV/AIDS的臨牀經驗和知識相對不足,因此臨牀上凡遇見表現特殊的感染都應警惕HIV/AIDS的可能,對高危者(同性戀和異性戀有多個性伴侶者、靜脈嗜毒史、進口血製品或未經HIV檢測的血液輸注史、其他性傳播性疾病史、高流行國家或地區居留史)尤應警惕,必須採集血清標本送專門防治機構作HIV的篩選和確認試驗。
14.2 HIV/AIDS併發下呼吸道感染的實驗室檢查與輔助檢查
(1)血白細胞計數:HIV感染者併發肺部細菌性感染,血白細胞計數較基礎值升高(因HIV感染者其白細胞基礎值常低於正常值),伴核左移。HIV伴粒細胞缺乏時肺部細菌和真菌(如麴菌)感染的危險性明顯增加。
(2)血清LDH:PCP時血清LDH通常升高,但在其他肺部疾病(如細菌性肺炎和結核)或非肺部疾病時亦可升高,故缺乏特異性。LDH在嚴重PCP患者中具有較高的敏感性,相反病情較輕的PCP則LDH的敏感性差。LDH值與PCP治療反應及預後相關。
(3)動脈血氣:HIV感染者併發肺部感染時通常有動脈血氣異常,如低氧血癥、肺泡-動脈血氧分分壓差[PO2(A-a)]加大,低二氧化化碳性鹼中毒,但缺乏診斷特異性。對於PCP,則對判斷預後和決定是否收住入院、或是否用糖皮質激素有幫助。
15 鑑別診斷
15.1 胸部影像學檢查
①胸部X線檢查:胸片可以爲HIV肺部感染的診斷提供線索,併爲診斷步驟選擇提供參考。細菌性肺炎以侷限性病變多見(71%),瀰漫性相對少見(29%);多葉病變佔54%、間質性和結節性病變分別佔17%和10%,部分患者可併發空洞(1%)、胸腔積液(7%)、淋巴結腫大(2%)。肺部結核分枝桿菌感染胸部X線表現特點與外周血CD4計數有關,總體上看粟粒樣改變比例較低,僅佔6%~9%。若CD4<200/μl,空洞29%、非空洞性病變58%、併發胸腔積液11%、淋巴結腫大20%;CD4200~390/μl,空洞與非空洞性病變各佔44%、併發胸腔積液11%、淋巴結腫大14%;CD4>400/μl,空洞型佔63%、非空洞型33%、併發胸腔積液3%,無淋巴結腫大。卡氏肺孢子蟲肺炎則多爲雙側性或瀰漫性分佈,間質或混合型改變88%、肺泡型12%、合併囊腫7%和蜂窩樣病變4%。鉅細胞病毒肺炎約有1/3患者胸部X線檢查未見異常,分佈大多爲雙側,佔71%,病變呈網狀顆粒狀33%、肺泡型22%、結節型11%、併發空洞11%、囊腫6%、胸腔積液33%、淋巴結腫大11%。新生隱球菌肺炎多爲瀰漫性分佈76%,病變呈間質或混合型佔76%、肺泡型19%、結節型5%、11%併發空洞、淋巴結腫大11%、胸腔積液5%;②胸部CT檢查:對於肺部多發病變的鑑別診斷有一定幫助。如果大多數結節直徑小於1cm,且沿着支氣管中心性分佈,一般多爲肺部機會性感染;如伴有胸腔內淋巴結腫大,且結節大於1cm則考慮新生物。卡波濟肉瘤除肺內結節外常伴有支氣管周圍血管增寬;③鎵67肺掃描:對於HIV/AIDS患者併發PCP診斷有較高敏感性(99%),但缺乏特異性(詳見PCP一節);④肺功能測試:DLCO(一氧化化碳肺彌散)是檢測PCP十分敏感的指標,但缺乏特異性。如果DLCO正常則PCP的可能性極小。胸片正常或未見變化者,若DLCO少於預計值75%,診斷PCP的敏感性爲90%,特異性僅爲53%。
15.2 病原學檢測
確診HIV/AIDS患者併發肺部感染的病原體,並給予合適準確及時治療,對降低病死率有重要意義。用於HIV/AIDS併發肺部感染的病原學診斷檢測方法選擇見表4。



