6 概述
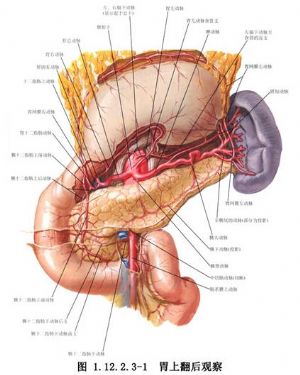
胰腺體部位於脊柱的前方,臨牀上常遇到發生在腸繫膜上血管的左方的胰腺斷裂傷。此處損傷的手術可根據傷情切除損壞的胰腺,亦可修復、保存胰腺的內、外分泌功能。此外尚有直接修復破裂的胰管,但採用此項方法者較少(圖1.12.2.3-1)。
9 術前準備
1.積極的抗休克處理,使病人能有穩定的血循環狀態以便施行手術。
2.迅速瞭解傷情並做必要的檢查,診斷未能明確時,應有血清及尿澱粉酶測定、腹膜腔穿刺抽液、胸X線片、上腹部B超或CT檢查。
3.疑有胰腺傷或腹膜後組織結構損傷者,應從上肢靜脈內輸血及輸液,避免大隱靜脈輸液,因有可能合併下腔靜脈及其屬支的損傷。
4.在積極的抗休克治療下若血壓不能穩定並有內出血的表現,多爲胰腺以外的大血管損傷,此時宜緊急手術止血;有時,出血亦可來源於實質臟器傷,如肝、脾破裂,胰腺傷處大量出血者較少見。
11 手術步驟
1.胰腺左側斷裂傷行胰體尾部切除時,多連同脾臟切除,手術更簡單。
2.若脾臟及脾蒂血管均屬完整無損且病人的情況穩定者,亦可以單獨切除胰腺體尾部而保存脾臟。
3.沿橫結腸上緣剪開大網膜在橫結腸上的附着,鉤起胃體部,便可以顯露、檢查胰腺體尾部的損傷處,徹底止血。
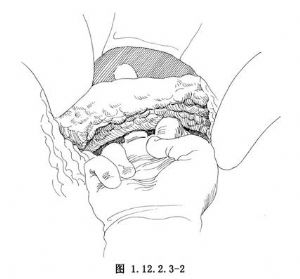
4.切開胰腺下緣之腹膜,鈍性分離胰腺背面的腹膜後間隙,即可以將胰腺體部遊離並向前提起(圖1.12.2.3-2)。若胰腺裂傷處仍有出血,以心耳鉗在裂傷處近端約2cm處夾持止血,結紮出血的血管。
5.在胰腺斷裂處切斷胰腺,找出胰管切斷結紮;若同時做脾切除,先在切緣的近端切斷、結紮脾動靜脈,然後依常法切除脾臟。連同胰腺體尾部切除。
假如單純爲胰腺體尾部傷而脾臟和脾蒂並無損傷時,亦可單純切除胰腺體尾部而保留脾臟;若大網膜上的血管弓和胃短動靜脈仍保存完整,可將胰腺體尾部連同脾動、靜脈切除但保存脾臟,並不影響脾臟的血液供應與迴流。然而在腹部創傷時,由於病人的傷情重或伴有多臟器損傷,故一般不宜花費過多的時間去保存脾臟。
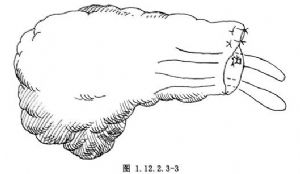
6.胰腺斷端的處理,在距斷端1.0~1.5cm處以不吸收性縫線間斷褥式縫合,再以絲線“8”字縫合斷端,並用鄰近的網膜或系膜組織覆蓋固定(圖1.12.2.3-3)。
12 術後處理
胰腺外傷剖腹探查手術常有多種嚴重併發症,術後處理可能甚爲複雜,這主要決定於胰腺的傷情、手術的方式、合併傷的嚴重程度;無主胰管斷裂的單純性胰腺傷手術後病人常能順利恢復;傷情嚴重需要施行胰十二指腸切除術者,病死率高,術後處理複雜,併發症也多。合併傷常是胰腺傷手術中和術後早期死亡的原因,如合併重型顱腦傷、腹膜後大血管傷、腹腔內大量出血等。
胰外傷手術後的一般處理應包括:
2.對合並傷的相應處理。
3.保持胃腸減壓及腹腔引流通暢,腹腔引流常加用負壓吸引,注意引流液的性質、量、澱粉酶含量。
4.遇有腹脹、腸麻痹、胃腸功能恢復緩慢時,應尋找其原因,可能與胰液滲漏、腹膜後感染有關。
7.若有胰管傷,經口進食時間宜推遲,直至胰液滲漏停止,一般至少待2周以後。若有嚴重併發症,則需要更長時間,此時主要經TPN維持營養或經空腸造口管飼。
8.腹腔引流管放置的時間較一般的腹部手術要長,平均約需10d左右,視傷情和有無併發症而定,不能強求一致。
9.全身使用廣譜抗生素。