4 概述
在食管損傷中,食管黏膜損傷較爲多見。引起食管黏膜損傷的主要原因有:①進食粗糙乾硬食物或誤吞尖銳異物等擦傷食管黏膜;②食管各種診療措施,如食管鏡或胃鏡檢查、食管擴張、放置胃管、食管拉網細胞學檢查等;③大量飲酒致劇烈嘔吐,使胃內容物進入痙攣的食管,同時膈肌收縮,使末端食管內壓力急劇增高而引起胃食管連接部的黏膜撕裂,稱爲Mallory Weiss綜合徵。有作者通過屍體研究發現,當胃內壓持續19.95kPa(150mmHg),同時阻塞食管時,可以引起食管胃連接部黏膜的撕裂。
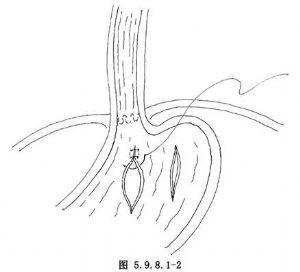
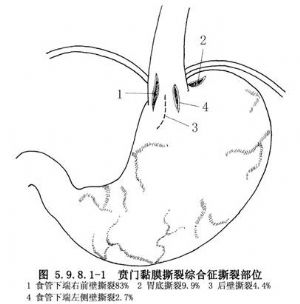
食管胃連接部撕裂大多在末端食管或跨越食管胃連接部,爲線形單純撕裂,亦有兩處甚至多處撕裂者,撕裂多見於黏膜皺襞間溝內。Sugava等分析224例Mallory Weiss綜合徵,83%的撕裂位於食管胃連接部的小彎側(圖5.9.8.1-1)。食管黏膜撕裂傷可分爲四期:①出血期:傷後24h內撕裂傷口出血;②開放期:創口裂開,邊緣隆起,48h~7d;③線狀期:裂口呈線狀、接近閉合,上有白苔附着,約在1~2周;④瘢痕期:白苔消失,瘢痕形成、爲傷後2~3周。
輕微的黏膜損傷,症狀可不明顯或較輕。主要表現爲下嚥食物時胸骨後疼痛、燒灼感,進食刺激性食物、熱食及乾硬的食物時更爲敏感。疼痛可向背部、左肩部放射。如無嚴重感染上述症狀多在3~5d後消失。若併發黏膜下膿腫,可有高熱、胸骨後劇痛,甚至不能進食,待膿腫破裂後症狀才逐漸減輕或消失。黏膜損傷可引起黏膜下血腫、積血,使食管黏膜的表層與固有層整個剝離,呈管筒狀,自口腔吐出後形似一帶狀物垂吊於口角,並與咽部相連,稱爲“食管黏膜管型剝脫症”。
食管黏膜損傷根據病史和症狀較易作出診斷。食管X線檢查除可排除異物外,對黏膜損傷本身診斷幫助不大。疑有異物存留者,可行食管鏡檢查,既可明確診斷,又可將異物取出。對食管賁門黏膜撕裂症早期進行纖維內鏡檢查可找到出血點,其陽性率可達85%~100%。出血量多,不允許行內鏡檢查者,可行選擇性腹腔動脈及腸繫膜動脈造影,只要每分鐘出血量超過0.5ml,滲出的造影劑就可顯影,從而明確出血部位及診斷。
輕度黏膜損傷可自行癒合。有明顯症狀但能進食者可進流質或軟食,並服用消炎、止痛、抗酸、收斂等藥物。若有發熱、白細胞增高等,可適當應用抗生素。對不能進食者可暫時給鼻飼或靜脈輸液。食管黏膜管型剝脫者,可在口腔外剪去吐出之管型黏膜,剩下部分讓患者吞入,以保護食管創面。切忌用力牽拉,以免剝脫面擴大。無感染的病例一般預後較好,食管黏膜表層剝脫後,很快可新生,倘若發生感染,波及肌層時,則有可能引起瘢痕狹窄。Mallory Weiss綜合徵的治療方法主要根據出血的嚴重程度,患者的全身情況及有無嚴重伴發疾病等決定。可全身給予止血劑,如卡巴克洛、垂體後葉素等,同時可在內鏡下創面噴灑5%孟氏液、去甲腎上腺上腺上腺素溶液或進行電凝、微波、激光等止血治療,大多可治癒。不宜採用雙囊三腔管壓迫止血,因黏膜出血爲動脈性,採用此法難以達到止血目的,且氣囊使食管胃連接部擴張,導致縱行裂傷擴大和加劇出血。內科治療無效,出血不止者應予手術治療。