6 概述
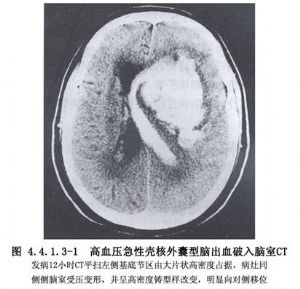
高血壓性腦出血中55%左右的病人發生在殼核部,而殼核出血多從尾狀核頭與內囊的脆弱三角區破入側腦室,因此,側腦室內血腫形成佔腦室出血的50%以上。而丘腦的內側型出血破入第三腦室僅佔10%,橋腦出血形成的室管膜下血腫可破入第四腦室。破入腦室內血量少時可充填腦室的一側或局部,但當大量血液進入腦室則可形成血腫並致腦室系統的鑄型。由於血液進入腦室系統後,影響了腦脊液的循環,造成梗阻性腦積水,引起急性顱內壓力增高,使病人的症狀迅速惡化,出現腦疝而導致死亡。臨牀上所見的爆發型高血壓腦出血就是指這種出血類型。爲了解除急性顱內壓力增高,必須儘早手術清除梗阻性腦室內血腫,否則必將因腦疝繼發腦幹損害致死。CT掃描的應用,使腦室內出血早期即可作出正確診斷,積極採用手術治療,將大大改善腦室內出血的預後。一些作者報告手術治療腦室出血的死亡率已降至15%以下。朱毅等(1999)報告用腦室引流+尿激酶治療高血壓腦室內出血64例,死亡7例,死亡率爲10.9%。張延平等(2000)報告手術治療高血壓腦血腫破入腦室75例,死亡10例,死亡率爲13.33%(圖4.4.1.3-1)。
7 適應症
腦室內血腫清除術適用於:
1.經CT掃描檢查證實腦室內已充滿血液並鑄型,引起急劇性顱內壓增高。
2.殼核-錐體束-腦室型腦出血,其血腫的大部分已破入一側腦室者。
3.由於腦室內血腫,病人呈現深昏迷,顱內壓高,有發生腦疝的前驅症狀,或已發生一側瞳孔散大,意識障礙加深,對側肢體無力或偏癱加重者。
11 手術步驟
11.1 1.切口
當大部分血塊進入側腦室前角時,則採用前額部馬蹄形切口(圖4.4.1.3-2A)。若大部血塊積聚在側腦室後部時則採取頂後部馬蹄形切口。

11.2 2.開顱
做額部或頂部骨瓣開顱,一般鑽4個孔,額部骨瓣翻向前方,頂部骨瓣翻向顳部。
11.3 3.硬腦膜切開
當腦膜張力很大時,在硬腦膜切開前先行腦室穿刺放液,降低顱內壓力(但一般腦室已爲血液鑄型難於放出大量液體);也可快速靜脈滴入20%甘露醇250ml和速尿20~40mg,多數病人顱內壓力可得到暫時緩解。將硬腦膜呈弧形切開翻向矢狀竇側。
11.4 4.腦切開
一般在額中回運動區前2~3cm處切開皮質3cm,切開前也可用腦穿針向側腦室前角穿刺,抽出少許凝血塊或陳舊血液,以確定進入側腦室的方向和深度,再用兩個腦壓板沿穿刺針方向分開皮質約3~4cm,即可進入側腦室。這時常從切口處涌出一些黑色血塊,擴大切口範圍,電凝兩側白質的出血點,以棉片保護好周邊腦組織後,用腦室自動牽開器或蛇形腦自動牽開器將腦切口牽開,充分顯露出側腦室前角及腦室內血腫。如血腫在側腦室後部區域,則可在頂部腦回少血管區切開3cm,切開前先行腦針穿刺,方向對準側腦室三角區,穿刺抽出黑色積血後,沿穿刺針方向分開腦組織3~4cm深即可進入側腦室三角區,顯露側腦室後部的血腫,予以清除。
11.5 5.清除血腫
血腫在腦室內呈佔位性壓迫,與腦室很少有粘連,可用吸引器將血腫分塊吸出(圖4.4.1.3-2B),也可用取瘤鉗把血塊分塊鉗出,千萬不要加重腦室壁及周圍結構的損傷。當大部分血凝塊清除後,應用等滲鹽水反覆沖洗,從三角區進入顳角的血塊也可衝出。其次檢查室間孔處和第三腦室內的血塊,輕輕將其吸出;如血塊較大難以吸出時,也可將一側穹窿柱切斷,擴大室間孔,這樣就容易取出第三腦室內的血塊。對室間孔後緣的丘紋靜脈、脈絡叢組織用棉片蓋好,防止損傷引起出血性梗死。如第三腦室由於充滿血塊異常擴大時,也可輕輕地用吸引器或瘤鉗將其取出,用含抗生素的等滲鹽水沖洗,將腦室內血塊徹底清除。由於腦室內血腫是由殼核或丘腦出血破入腦室的,一般不必尋找原出血點,當沖洗乾淨後,置一腦室引流管進行術後引流。如清除血腫後腦組織腫脹嚴重,估計術後難以渡過水腫關,可同時行額葉前部切除的內減壓手術。
11.6 6.硬腦膜嚴重縫合,將骨瓣復位,頭皮分兩層縫合。
12 術中注意要點
進入腦室清除血腫要儘量保護好腦室壁,防止吸引器損傷室管膜。對室間孔後緣的丘紋靜脈與脈絡叢要保護好,應在顯微鏡下進入第三腦室清除血塊,嚴防刺激或損傷下丘腦。不得在腦室內探查尋找出血點,引流管前端應安置在無脈絡叢的前角區,防止脈絡叢堵塞引流管孔。