6 概述
經右心房破膜術用於布-加綜合徵的手術治療。 布-加綜合徵是指肝靜脈流出道受阻或下腔靜脈迴流障礙所導致的肝靜脈高壓、中央靜脈和肝竇擴張、瘀血或下腔靜脈瘀血,臨牀表現爲門靜脈高壓如肝脾腫大、食管靜脈曲張出血、腹水、脾功能亢進等,亦可表現爲軀幹及雙下肢靜脈曲張、下肢腫脹、色素沉着和久治不愈的潰瘍。按血管阻塞部位可將布加綜合徵分爲下腔靜脈膜性和節段性阻塞、肝靜脈開口或遠端廣泛性阻塞和肝靜脈下腔靜脈混合性阻塞。由於分類複雜,手術方法較多,尚無一種方法能治療不同病理類型的布加綜合徵,應根據其病理類型選擇治療方法。近年來介入放射的發展改進了布加綜合徵的治療,採用介入或介入加手術的方法顯著提高了布加綜合徵的臨牀療效。
經右心房破膜術是治療肝上下腔靜脈膜性阻塞的重要方法,隨着介入放射技術的發展,下腔靜脈成形內支撐已取代經右心房破膜術,顯著降低手術併發症,提高臨牀療效。但是,對介入治療失敗者可採用經右心房破膜術。
11 手術步驟
1.自腋中線至胸骨右緣第4肋間切開皮膚、肋間肌羣,切斷第4肋骨前緣,置胸腔牽開器。推開右肺,顯露右心房。在膈神經前方縱切心包,上至上腔靜脈,下至心底。遊離阻塞近端下腔靜脈並繞以套帶。
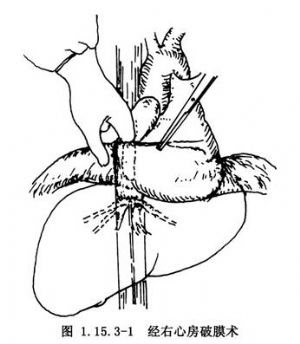
2.於右心房中下方縫一牽引線,提起牽引線,採用心耳鉗縱行鉗夾右心房側壁長約3cm,以4-0無創傷縫線於近心耳鉗處荷包縫合心房壁,兩線頭穿入一段細膠管以控制右心房切口,避免切開後出血。
3.切開右心房,術者右手示指在放開心耳鉗、收緊荷包縫線的同時迅速插入右心房。沿下腔靜脈走向探查隔膜位置和厚韌程度。
4.指尖觸及隔膜後均勻用力向前穿破隔膜,因隔膜光滑而富有彈性,常需反覆數次向前用力才能將其穿破,繼之示指順時針方向旋轉擴張。
5.當隔膜不能穿破時,可經股靜脈置入帶內芯的球囊導管或下腔靜脈破膜器,經右心耳送入血管擴張器,在聯合作用下對隔膜施以穿破、擴張。
6.手指從下腔靜脈和右心房逐漸退出,收緊荷包縫線,心耳鉗夾住右心房,剪除荷包縫線及牽引線,採用2-0無損傷縫線連續縫合右心房切口,鬆開心耳鉗,仔細檢查有無出血,必要時補充縫扎。去除下腔靜脈套帶,部分縫合心包(圖1.15.3-1,1.15.3-2)。

12 術中注意要點
1.鉗夾心包壁過於靠近與右心耳交界處可能影響竇房結致心律不齊;鉗夾靠前可能影響右冠狀動脈分支,導致心肌缺血壞死;過於靠上腔靜脈入口,可明顯影響回心血量致休克和心臟驟停,因爲患者下腔靜脈阻塞已致回心血流量受限,而小心髒患者又增加了發生這些併發症的機會。因而必須試夾數分鐘,確認安全後才能切開右心房和進行下一步操作。
2.右心房切口過小,手指伸入困難,易撕裂心房導致難以控制的大出血。此時應收緊荷包縫線,重上荷包鉗,修補裂口。
3.當手指伸入右心房時,應以下腔靜脈套爲引導,切勿誤穿右心房或三尖瓣;擴張下腔靜脈隔膜後,再探查肝靜脈各開口,若有膜性梗阻應同時破膜。
4.破膜擴張成功後,肝靜脈和下腔靜脈瘀滯的血液迴流加重心臟前負荷,中心靜脈壓快速上升,術中要控制輸液量,術後應給予強心、利尿和吸氧等治療。