3 分類
耳鼻喉科/頭頸手術/顱底手術/前顱底手術
9 手術步驟
1.切口 根據需要可行前額髮際內雙顳側冠狀切口(圖9.8.1.1.4-1)或一側(病變側)冠狀切口,至中線時垂直向下止於眉間(圖9.8.1.1.4-2),髮際內切口可呈線形,也可呈波浪形(圖9.8.1.1.4-3),深達骨面;如需用帶蒂帽狀腱膜骨膜瓣修補顱底和腦膜缺損時,可切至帽狀腱膜淺面,皮瓣分離後再切至骨面。

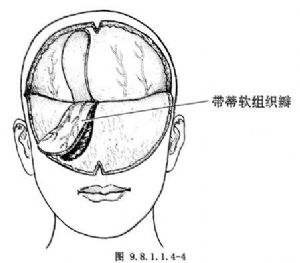
2.分離 保留帶蒂帽狀腱膜、骨膜瓣者先沿其淺面將皮瓣分離至眉弓平面,再沿骨面分離帽狀腱膜、骨膜瓣,帽狀腱膜、骨膜瓣可根據需要確定其大小(圖9.8.1.1.4-4)。
3.開骨窗 如額骨無病變受累,可按經額腦脊液鼻漏修補方法開骨窗;如有額骨破壞,應將病變骨一併切除。
4.顯露硬腦膜和前顱底 在開骨窗時快速輸入20%甘露醇250 ml降低顱內壓,在顱骨內側面與硬腦膜之間分離,根據需要,分離範圍向外可達眶頂外側,向後可達視交叉。
5.病變切除 先切除顱底和鼻內病變,然後再切除腦膜和腦組織病變,腦組織病變切除後缺損用明膠海綿充填,勿留死腔,以免出血,上矢狀竇前段和大腦鐮受累時,也應一併切除,上矢狀竇殘端應縫合結紮,以防出血。
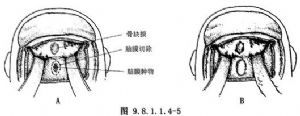
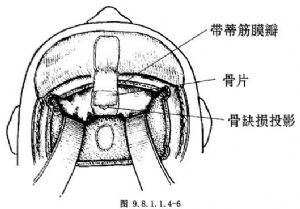
6.顱骨和硬腦膜修補 修補顱底的骨片可用頂骨皮質層,或將取下的額骨劈開,用其一部;額部如有受累,也可在煮熟後(煮沸半小時)放入;硬腦膜缺損用帶蒂筋膜瓣或遊離筋膜修補,放置在硬腦膜下,邊緣部分重疊,連續毯邊縫合(圖9.8.1.1.4-5);先修補硬腦膜缺損,再重建顱底。腦膜修補後沖洗術腔,鼻腔碘仿紗條填塞,前顱底骨缺損超過1.0cm應予修復,以防腦膜腦膨出,在骨修復前應先用筋膜覆蓋顱底缺損以封閉與鼻內通路,可將帶蒂帽狀腱膜或遊離筋膜鋪放在缺損處,然後再放置骨板(圖9.8.1.1.4-6)。
10 術中注意要點
1.保護帶蒂帽狀腱膜瓣血液供應 距中線2.0cm和2.5cm分別有額動脈(滑車動脈)和眶上動脈,應用帶蒂軟組織瓣時不要損傷這些血管,沿骨面分離有助於保護,如眶上動脈自眶上孔(而不是眶上切跡)走行則難以保留。
2.修補硬腦膜時筋膜應足夠大,以使與硬腦膜有適當重疊,有利於癒合,防止腦脊液漏。
3.在行顱骨切開和切除硬腦膜病變前,應快速靜脈輸入脫水劑(20%甘露醇)等;術中要注意液體入量,以減低顱壓,便於手術操作。
4.額竇開口和蝶竇前壁應予開放,以擴大竇腔引流,防止術後局部組織水腫或瘢痕粘連,引起竇腔開口狹窄或封閉形成竇腔瀦留囊腫(黏液囊腫)。
5.發育良好的額竇,在其開放時應將竇腔黏膜刮除,包括開骨窗的額骨部分,擴大額竇底,必要時應用肌肉或筋膜將竇口封閉,以防感染。