6 概述
Bailey Badgley1960年報道頸椎椎體中部切除和植骨固定治療頸椎骨折脫位及其他頸椎破壞性病變,強調復位和固定對保護脊髓的重要性。Norrell等(1970)、中野(1971)和段國升等(1984)均報告切除椎體中部和突入椎管內的壓迫物,並取髂骨片做植骨固定,使頸椎椎體骨折臨牀表現爲脊髓不全損害和少數表現爲完全性損害病人,術後獲得了有意義的神經功能改善。
7 適應症
Bailey-Badgley法頸段脊髓損傷前路減壓術適用於:
1.頸椎椎體粉碎骨折,骨折片突入椎管內,臨牀表現爲不全性脊髓損害者。
2.下位頸椎粉碎骨折或骨折脫位,其脫位不超過椎體前後徑的1/3,臨牀表現爲完全性脊髓損害,前路手術解除1~2個神經根受壓,可使其支配的手指功能得到恢復。
11 手術步驟
11.1 1.頸部切口
在骨折椎體平面,由頸前部中線到左側或右側胸鎖乳突肌前緣,做左側或右側橫切口長6~8cm,左側切口時喉返神經可少受牽拉。切口沿皮下組織分別向上和向下剝離。
11.2 2.顯露椎體前面
沿胸鎖乳突肌前緣切開頸闊肌和深筋膜,將胸鎖乳突肌和頸動脈鞘牽向外側;甲狀腺、氣管和食管牽向內側。常有甲狀腺中靜脈妨礙顯露,可以在電凝或結紮後剪斷。沿疏鬆的結締組織向深部剝離,手指在中線可摸到頸椎椎體前面,顯露3~4個椎體範圍。此時可更換自動牽開器,注意不可損傷食管。在頸3~4平面,可遇到甲狀腺上動脈和喉上神經,將之向上牽開;當暴露頸2~3椎間隙時,才需要切斷甲狀腺上動脈。在頸7平面,可遇到甲狀腺下動脈和喉返神經,小心將之向下方牽開,不可損傷喉返神經。
11.3 3.骨折椎體定位
頸椎骨折脊髓受壓,壓迫主要來自壓縮椎體的後上角和骨折椎體上方椎間隙破裂突出的椎間盤組織,也可來自脫位的椎體後部和突入椎管內的骨折片,故常需確定骨折椎體與其上一椎體之間的椎間隙。一般在顯露出椎體前面後,應用兩個注射器針頭,在預計的椎間隙和其鄰近椎間隙分別刺入,深度爲1.5cm,過深即有刺傷頸髓的危險。在手術檯旁攝X線頸椎側位片,洗出溼片後,即可確定骨折椎體及其上一椎間隙。
11.4 4.椎體中部切除
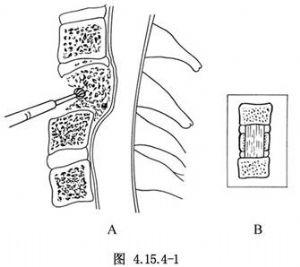
以骨鑿或高速微型鑽切除粉碎骨折的椎體中部1.2~1.5cm寬的骨質,一般可先用骨鑿鑿除1.5cm深的骨質,再以微型鑽鑽到僅剩椎體後面一薄層皮質骨,亦可單獨用微型鑽來完成(圖4.15.4-1A)。然後改用刮匙或特製的Kerrison鉗切除殘留的薄骨片和突入椎管內的骨折片,以及脫出到椎管內的髓核組織。顯露出後縱韌帶,如發現此韌帶有撕裂處,還應擴大撕裂口向硬脊膜外腔探查,如有髓核碎片亦應摘除,達到脊髓的徹底減壓,後縱韌帶出血時,應用雙極電凝止血。
11.5 5.骨窗形成
按照粉碎椎體中部切除的寬度,切除相鄰的上下兩椎間盤組織,然後再將上一椎體的下部和下一椎體的上部做成同樣寬度的骨槽,即形成一個以骨折椎體爲中心的方形骨窗(圖4.15.4-1B)。
11.6 6.植骨融合
取病人的髂嵴骨質,亦可用骨庫骨,修整成與骨窗大小相適合,骨片高度較骨窗高度大1~2mm,寬度相等,厚度較骨窗深度即椎體前後徑小2~3mm。由麻醉師牽引病人頭部,術者以錘將骨片稍稍用力打入骨窗內。用力不可過大,使骨片前面低於椎體前面1mm,骨片後面不可超過椎體後緣,以免壓迫脊髓(圖4.15.4-2)。

11.7 7.縫合切口
前縱韌帶瓣應盡力縫合,可以阻止骨柱脫出。撤出自動牽開器和關閉切口前以雙極電凝細緻止血,因一旦術後發生頸部血腫,可導致呼吸困難,甚至發生窒息。硅膠管引流應深達椎體前面。縫合胸鎖乳突肌和深筋膜,逐層縫合頸闊肌、皮下組織和皮膚。
13 術後處理
術後頸部制動,帶硬領,臥牀時間較長,需6~8周。如加用頸前鋼板固定,術後1~2周即可離牀活動。
14 併發症
1.術後血腫。在手術後1~2d內應密切觀察手術局部的腫脹情況,如發現呼吸困難,懷疑局部有血腫時,應迅速打開傷口進行處理。
2.術後神經症狀加重。應分析原因,如有出血或髂骨柱打入過深壓迫脊髓時應再次手術。
4.聲音低粗和嘶啞。術中損傷喉上和喉返神經所致。喉上神經由迷走神經發出後與甲狀腺上動脈伴行,向內進入喉內支配嚥下縮肌、環甲肌和喉粘膜,受損後聲音低粗,喉部無感覺;喉返神經鄰近甲狀腺下動脈,向上內走行於氣管和食管間溝的外緣,進入喉內支配聲帶的運動,損傷時一側聲帶麻痹,聲音嘶啞。故術者必須熟悉迷走神經和其兩個主要分支的走行和解剖關係,當分離和切斷甲狀腺上、下動脈時必須注意保護兩神經,如因牽開器牽拉壓迫過久致聲音嘶啞時,應放鬆牽開器。