3 基本信息
ICS 13.280
C 57
中華人民共和國衛生行業標準 WS 533—2017《臨牀核醫學患者防護要求》(Requirements for patient radiation protection in clinical nuclear medicine)由中華人民共和國國家衛生和計劃生育委員會2017年5月18日《關於發佈〈職業性放射性腫瘤判斷規範〉等9項衛生標準的通告》(國衛通〔2017〕4號)發佈,本標準自2017年11月1日起施行。
4 發佈通知
國衛通〔2017〕4號
現發佈《職業性放射性腫瘤判斷規範》等9項衛生標準,其編號和名稱如下:
一、強制性國家職業衛生標準:
GBZ 97—2017 職業性放射性腫瘤判斷規範(代替GBZ 97—2009);
GBZ 98—2017 放射工作人員健康要求(代替GBZ 98—2002);
GBZ 112—2017 職業性放射性疾病診斷總則(代替GBZ 112—2002);
GBZ 121—2017 後裝γ源近距離治療放射防護要求(代替GBZ 121—2002);
GBZ 131—2017 醫用X射線治療放射防護要求(代替GBZ 131—2002);
GBZ 178—2017 粒籽源永久性植入治療放射防護要求(代替GBZ 178—2014)。
二、推薦性國家職業衛生標準
三、強制性衛生行業標準
四、推薦性衛生行業標準
WS/T 549—2017 尿中總鈾和鈾-235/鈾-238比值分析方法 電感耦合等離子體質譜法(ICP——MS)
上述標準自2017年11月1日起施行,GBZ 97—2009、GBZ 98—2002、GBZ 112—2002、GBZ 121—2002、GBZ 131—2002、GBZ 178—2014同時廢止。
特此通告。
國家衛生計生委
2017年5月18日
5 前 言
本標準第 4 章~第 5 章爲強制性的,其餘爲推薦性的。
本標準按照 GB/T 1.1-2009 給出的規則起草。
本標準由GB 16361-2012《臨牀核醫學的患者防護與質量控制規範》轉化而來。與GB 16361-2012相比,主要技術變化如下:
——刪除了藥物質量控制的一般要求內容及相關內容,保留了放射性藥物施用量質量控制要求;
本標準起草單位:中國醫學科學院放射醫學研究所、中國醫學科學院腫瘤醫院、中國疾病預防控制中心輻射防護與核安全醫學所、四川省疾病預防控制中心 。
本標準主要起草人:張良安、耿建華、張文藝、丁豔秋、焦玲、何玲、楊翊。
本標準所代替標準的歷次版本發佈情況爲:
——GB 16361-1996;
——GB 16361-2012。
6 標準正文
6.1 1 範圍
本標準規定了臨牀核醫學正當性判斷、放射防護最優化、醫療照射劑量約束和異常醫療照射的調查與處理等方面的患者防護要求。
本標準適用於將放射性核素用於臨牀核醫學的診斷與治療,不包括放射性粒子源植入的情況。
6.2 2 規範性引用文件
下列文件對於本文件的應用是必不可少的。凡是注日期的引用文件,僅注日期的版本適用於本文件。
凡是不注日期的引用文件,其最新版本(包括所有的修改單)適用於本文件。
GBZ 120 臨牀核醫學放射衛生防護標準
GBZ 179 醫療照射放射防護基本要求
6.3 3 術語和定義
下列術語和定義適用於本文件。
3.1
放射性藥物 radiopharmaceutical
以診斷或治療人類疾病或生理狀況爲目的任何含有放射性原子的化學化合物。應用放射性藥物時,不僅應像任何其他藥物一樣考慮其化學和生物學特性,還應考慮其輻射防護和安全問題。
3.2
放射化學純度 radiochemical purity
在含有以一種特定化學形態存在的某種放射性藥物中,以該種特定化學形態存在的放射性核素質量佔總放射性核素質量的百分比。
6.4 4 一般要求
6.4.1 4.1 對臨牀核醫學診斷治療單位的要求
4.1.1 核醫學單位應制定全面的質量保證大綱,該大綱至少包括附錄 A 中 A.1 建議的內容。
4.1.2 核醫學單位應建立健全包括患者防護在內的管理制度和操作流程,該管理制度和操作流程至少包括附錄 A 中 A.2 建議的內容。
4.1.3 應配備與其服務項目相適應並且性能合格的核醫學診療設備(包括相關輔助設備)、放射防護與放射性藥物施用量質量控制儀器、個人防護用品。
4.1.4 應按附錄 A 的規範,使用活度計對施用的放射性核素活度進行抽樣質控檢測,抽樣測量的準確度應優於 5%;應按國家相關規定定期對活度計進行檢定或校準,取得合格和有效的檢定或校準證書。
4.1.5 應設置與其服務項目相適應並且符合 GBZ 120 防護要求的各種工作場所及其相應防護設施;加強對注射或口服放射性藥物後患者的管理。
4.1.6 應設立放射防護和質量保證管理組織,各類醫技人員應在各自的工作中嚴格遵循防護和安全要求以及質量控制要求,並承擔相應的責任。
4.1.7 應針對實施診療時可能出現的故障或失誤,制定應急預案,並進行應急培訓和演練,將可能出現的故障或失誤所致後果減到最小。
6.4.2 4.2 對臨牀核醫學執業醫師及相關人員的要求
4.2.1 執業醫師開具的放射性藥物診療申請及放射性藥物處方應嚴格掌握適應證,對臨牀核醫學診療敏感的患者嚴格控制這類診療。
4.2.2 核醫學專業執業醫師應逐例對開具的放射性藥物診療申請及處方進行正當性審覈,尤其應注意孕婦和哺乳婦女患者。
4.2.3 在臨牀核醫學診療實施前,執業醫師、護士及臨牀核醫學技師有責任將可能的風險以口頭或書面形式告知患者或其家屬。
4.2.4 執業醫師及其他相關工作人員,除應具備相應專業技能外,還應接受核醫學診療的防護知識等技術培訓。
6.5 5 正當性判斷
6.5.1 5.1 一般要求
5.1.1 所有新型臨牀核醫學診療技術和方法,臨牀核醫學部門在使用前都應通過正當性判斷;已判斷爲正當的技術和方法,當取得新的或重要的證據並需要重新判斷時,應對其重新進行正當性判斷。
5.1.2 臨牀核醫學醫師應掌握各種醫學影像診療技術的特點及其適應證,使用時應嚴格控制其適應證範圍。新技術和方法即使已做過正當性判斷,在用於新的適應證前,還應另行進行正當性判斷。
5.1.3 執業醫師在開具放射性藥物診療申請及放射性藥物處方前,應注意查閱以往患者檢查資料,儘量避免不必要的重複檢查。
5.1.4 爲了避免對胎兒、胚胎和嬰兒造成意外輻射照射,應對患者是否懷孕或哺乳進行詢問。並將有關諮詢說明張貼在臨牀核醫學部門醒目位置處,特別是入口處和候診區。
5.1.5 除本標準的規定外,還應滿足GBZ 179中正當性判斷的其他要求。
6.5.2 5.2 診斷中的正當性判斷
5.2.1 除有臨牀指徵並必須使用放射性藥物診斷技術外,宜儘量避免對懷孕和可能懷孕的婦女使用診斷性放射性藥物;若必須使用時,應告知患者胎兒可能存在潛在風險。
5.2.2 除有臨牀指徵並必須使用放射性藥物診斷技術外,應儘量避免對哺乳期婦女使用放射性藥物;若必須使用時,應建議患者按附錄B的建議適當停止哺乳。
5.2.3 除有臨牀指徵並必須使用放射性藥物診斷技術外,通常不宜對兒童實施放射性核素顯像檢查,若需對兒童進行這種檢查,應按附錄C的建議減少放射性藥物施用量,而且應可能選擇半衰期短的放射性核素。
6.5.3 5.3 治療中的正當性判斷
5.3.1 除非是挽救生命的情況,對懷孕和可能懷孕的婦女不應實施放射性藥物的治療,特別是含 I-131和 P-32 的放射性藥物。爲挽救生命而進行放射性藥物治療時,應按附錄 D 的方法對胎兒接受劑量進行評估,並告知患者胎兒可能存在潛在風險。
5.3.2 除非是挽救生命的情況外,宜儘量避免對哺乳期婦女進行放射性藥物治療;若必須使用時,應建議患者按附錄 B 的建議適當停止哺乳。
6.6 6 放射防護最優化
6.6.1 6.1 一般要求
6.1.1 臨牀核醫學執業醫師審查放射性藥物診療申請及處方時,應採用以下措施,使患者接受的劑量儘可能的低:
a)根據不同患者的身體特點選用適當的放射性藥物及其施用活度,特別要注意兒童與器官功能損害的患者;
b)對非檢查器官應儘量使用阻斷放射性藥物吸收的方法,並使其加速排除;
c)注意採用適當的圖像採集和處理技術;
d)要充分應用已有的信息,避免一切不必要的重複照射;
e)應參考附錄 E 中相應的醫療照射指導水平。
6.1.3 應對已施用放射性藥物的患者提供書面和口頭的指導,以便他們在出院後能有效的減少對家庭成員、護理人員和公衆所造成的照射,特別是未成年人和孕婦。
6.6.2 6.2 診斷中的最優化要求
6.2.1 對患者進行臨牀核醫學診斷中應注意和採取如下最優化措施:
a) 使用放射診斷藥物之前,應有確定患者身份、施藥前患者的準備和施藥程序等有關信息的程序;
b) 對每個診斷程序,應適當考慮與該程序有關的醫療照射指導水平(附錄 E);
d)應選擇適當的數據採集條件,以便能在達到必要的診斷預期目標下,患者接受的劑量最低。例如,爲獲取最佳品質影像,應適當選擇準直器、能量窗、矩陣尺度、採集時間和放大因子等,以及單光子發射計算機斷層成像(SPECT)或正電子發射計算機斷層掃描(PET)的有關參數和放大因子;
e)採用動態分析時,爲獲取最佳品質影像,也應適當選取幀的數量、時間間隔等參數;
f)應確保準直器表面或其他部位不受到放射性污染;
g)在實施診斷後,尤其是在檢查後的短時間內,應鼓勵患者(特別是兒童)多飲水、多排泄,以加快腎臟排出放射性藥物。
6.2.2 採用 Tc-99m 及其放射性藥物進行核醫學診斷時,可直接採用較小的施用藥量和延長成像時間來進行優化,此時通常不需要估算胎兒受照劑量;放射性碘等放射性核素易於穿過胎盤屏障、從而引起胎兒攝入,應按照附錄 D 對胎兒受照劑量進行評估,以避免造成事故性照射。
6.6.3 6.3 治療中的最優化要求
6.3.1 對已接受放射性藥物治療的婦女,應按附錄 F 的建議在一段時期內避免懷孕。
6.3.2 已接受 I-131(碘)、P-32(磷酸鹽)或 Sr-89(氯化鍶)治療的男性採取避孕措施 4 個月。
6.3.3 在對患者進行核醫學治療時,應採用以下最優化措施:
a) 在使用放射治療藥物之前,應有確定患者身份、施藥前患者的準備和施藥等有關信息的過程;
b) 在給婦女使用放射性藥物前,應詢問確認患者是否懷孕或哺乳;
c) 要特別注意防止由於患者的嘔吐物和排泄物造成的放射性污染。
6.6.4 6.4 患者劑量管理
6.4.1 應確保給每例患者施用的放射性藥物活度與處方量一致,並在服藥時記錄。
6.4.2 在治療程序中,應有由具備專門知識的人員對每次治療的輻射劑量進行評估並予以記錄,特別是嬰兒和胎兒所受劑量。
6.4.3 需要進行劑量評估時,應按附錄 D 建議的方法進行。
6.6.5 6.5 醫療照射指導水平
6.5.1 執業醫師應參照醫療照射指導水平(見附錄 E),以保證放射性藥物施用活度的合理性。
6.5.2 使用指導水平的原則如下:
a) 當患者劑量或施用活度顯著低於相應的指導水平,又不能提供有用的診斷信息或給患者帶來預期的醫療利益時,應按需要採取糾正行動;
b) 當患者劑量或施用活度顯著超出相應的指導水平時,應考慮指導水平是否未達到輻射防護優化,或醫學實踐活動是否保持在適當良好水平;
c) 附錄 E 中給出了一般成年患者的指導水平,也給出了一般兒童的指導水平;這些指導水平是對一般而言的,僅具參考作用,實施診斷檢查的醫師,應根據患者的體質、病理條件、身體大小和年齡等具體情況,確定合理的施用量。
6.7 7 醫療照射劑量約束
7.1 應向探視者和家庭成員提供有關的輻射防護措施(例如限定接觸或接近患者的時間,控制與患者間的距離等)及其相應的放射防護書面指導,並對其所受劑量加以約束,使其在患者的診斷或治療期間,以及出院後探視者和家庭成員所受的照射處於儘可能低的水平。
7.2附錄G中G.1給出了劑量控制的參考值,對知情並自願扶持患者人員、慰問者和探視者所受的劑量應加以約束,特別是用I-131進行甲亢和甲狀腺癌治療、Sr-89和Re-188緩解骨轉移疼痛的患者,在患者診斷檢查或治療期間所受的劑量不超過3mSv。探視已食入放射性藥物的患者的嬰兒和兒童所受劑量應約束在1mSv以下。
7.3 對接受了I-131 治療的患者,其體內放射性活度降至低於400 MBq 之前不得出院,對接受其他放射性藥物治療的患者僅當患者體內放射性活度低於附錄G中G.2要求時才能出院。患者體內活度檢測控制應按G.3推薦的方法進行。
7.4 對甲亢和甲狀腺癌患者,出院時應按附錄G中G.4給出接觸同事和親屬及到公衆場所的合理限制和有關防護措施(限制接觸時間及距離等)的書面建議。
6.8 8 異常醫療照射的調查與處理
a) 任何放射性核素治療中,出現患者或靶組織辨識錯誤,或使用的藥物、劑量,或劑量的分次給予情況與執業醫生處方有實質性不同;
b) 任何診斷用藥物的施用量遠遠大於處方值,或多次重複照射,或大大超過設定的指導水平;
c) 任何設備故障、事故、錯誤或意外事件,使患者受到與診療計劃不一致的照射,或受到其他非正常發生的潛在照射。
8.2 針對上述異常醫療照射,核醫學單位應進行以下調查與處理:
b) 爲防止同類事件再次發生所需的糾正措施,並立即組織實施所有糾正措施;
c) 調查後應儘快向監管機構提交書面報告,說明事件的原因,以及上述 a) 和 b) 的內容;
6.9 9 記錄和檔案
a) 每個患者所施用的放射性藥物名稱、類型、給藥途徑、分次給予的方式及其施用活度;
b) 醫學研究中志願者所施用的放射性藥物名稱、類型、給藥途徑、分次給予的方式及其施用活度。
9.2 核醫學單位應建立放射性藥物使用檔案,其內容包括放射性藥物來源及主要特性、質量檢測、儲存、使用過程和放射性廢物處置等的記錄。應記錄如下放射性藥物的主要特性:
a) 對顆粒狀放射性藥物,嚴格控制其顆粒的大小。例如,使用大聚體白蛋白(MAA)時,爲避免引起肺動脈栓塞應將其 90%的顆粒大小控制在 10μm90 μm 範圍,最大不應超過 150 μm。
b) 放射性藥物產品應有熱源反應結果、放射化學純度分析結果和滅菌效果等的標識和說明。此外,還應標識以下內容:
2) 總放射性活度;
3) 活度測量時間;
4) 製造商名稱和地址;
5) 有效期;
8) 其他相關參數。
7 附錄A(規範性附錄)
醫療照射的質量控制
7.1 A.1 醫療照射質量保證大綱
醫療照射質量保證大綱至少應包括以下的內容:
a) 對新或維修過的顯像器件和輻照裝置,使用前應測量其相關的物理參數,並且以後對其進行定期測量;
c) 書面記錄和操作的規範化程序(例如患者的病史和體徵,診斷摘要,適應證和禁忌證等);
d) 確認使用的放射性藥物及其使用程序與執業醫師開具的處方相一致的驗證程序;
7.2 A.2 管理制度和操作流程
管理制度和操作流程至少應包括以下內容:
a) 診療申請及處方程序(包括患者的病史和體徵,診斷摘要,適應症和禁忌證等內容);
b) 放射性藥物使用程序(包括可靠的施藥程序及藥物施用量質控,患者信息及身份識別等內容);
c) 臨牀工作程序(包括放射性藥物製備及轉運,臨牀環境,患者的運送和準備,設備操作,採購規程和廢物處理等內容);
d) 技術培訓及經驗收集程序(包括所有相關人員的培訓和經驗收集等內容);
e) 數據分析和處理程序(包括處理規程,設備性能,數據精確度和完整性等內容);
f) 結果報告程序(包括數據和圖像分析,結果和進一步的建議等內容)。
7.3 A.3 放射性藥物施用量質控檢測
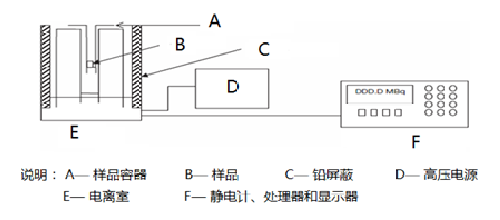
應用活度計對放射性藥物施用量進行抽樣質控檢測,圖A.1 是的典型的活度計測量裝置示意圖。除定期按國家相關規定對其校準外,每週還應對活度計的穩定性檢查一次。
9 附錄C(規範性附錄)
C.1 對兒童施用放射性藥物時,其施用量用公式(C.1)計算。
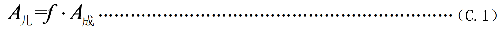
式中:
f ——成人施用量施用於兒童的分數,其值列於表C.1;
A成——成人放射性藥物施用量,單位爲兆貝可(MBq)。
表 C.1 成人施用量施用於兒童的分數建議

表C.1 中f值是一個範圍值,具體取值可參看表C.2中,單位施用量引起的不同年齡有效劑量取值,即引起非成年人劑量大的f值應向小的方向取值。

表 C.2(續)

10 附錄D(資料性附錄)
10.1 D.1 臨牀核醫學中患者接受劑量的估算
a) 臨牀核醫學診療中,用放射性活度施用量(A)與單位施用量的患者不同器官所接受的吸收劑量(dT)的乘積來估算患者不同器官的劑量(DT),即:
![]()
式中:
DT——患者 T 器官所受的吸收劑量,單位爲毫戈(mGy);
A——放射性活度施用量,單位爲兆貝可(MBq);
dT——單位施用量下患者 T 器官所接受的的吸收劑量,單位爲毫戈每兆貝可(mGy/MBq)。
b) 在覈醫學患者劑量估算中,用有效劑量對全身接受劑量進行綜合評價,有效劑量 E 用公式(D.2)進行計算:

式中:
dE——單位施用量引起的患者的有效劑量,單位爲毫希每兆貝可(mSv/MBq)。
在表 D.1~D.4 中分別列出了成人(>14 歲)、少兒(≤14 歲且>8 歲)、幼兒(≤8 歲且>3 歲)
和嬰兒(≤3 歲)患者的 dT和 dE的值,這些建議值來自 ICRP Publication 53、CRP Publication 80 和 ICRP Publication 106。
注1:本附錄各表中僅列出少數器官,不能用這些少量器官的數據估算有效劑量,因爲接受劑量最大的器官有可能未列出,這樣估算的結果可能會有數量級的差異。如果要估算有效劑量,請參看 ICRP 53,80、和 106 號出版物。
注2:在進行核醫學患者劑量估算時,應該用 ICRP 53、ICRP 80 和 ICRP 106 號出版物的方法及參數,不應使用 GB 18871-2002 附錄 C 中表 C.3 的 e(g),後者是連續攝入模式的估算,它僅用於職業照射。
10.2 D.2 臨牀核醫學中胎兒接受劑量的估算
服用放射性藥物的懷孕母親所致的胎兒的有效劑量,EF用公式(D.3)估算:
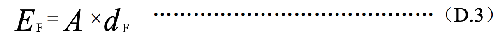
式中:
A——放射性活度施用量,單位爲兆貝可(MBq);
dF——懷孕母親服每 MBq 放射性藥物致使胎兒的有效劑量值,單位爲毫希每兆貝可(mSv/MBq),其值列在表 D.5 中。
當用公式(D.3)估算的胎兒劑量超過 100mGy 時,應建議患者終止懷孕或避免懷孕。
表 D.1 臨牀核醫學中成人單位施用量患者接受的器官吸收劑量(dT)及有效劑量(dE)
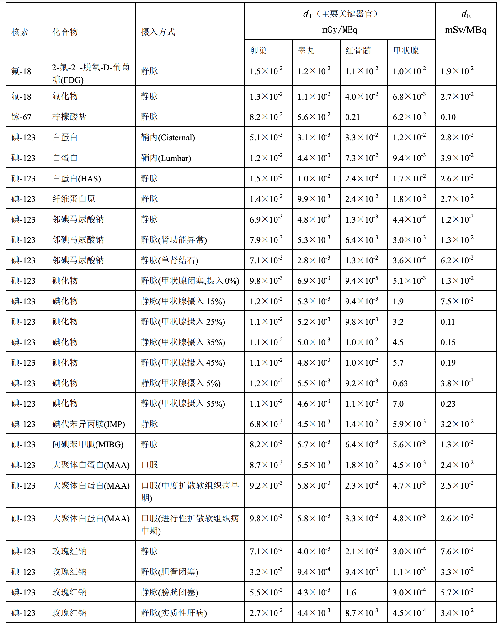
表 D.1(續)
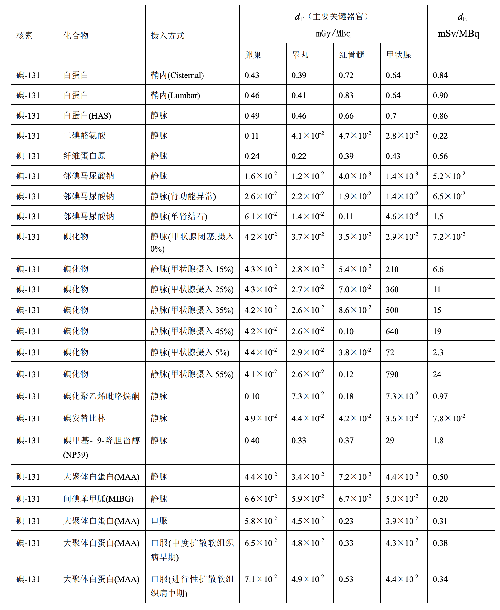
表 D.1(續)

表 D.1(續)

表 D.1(續)
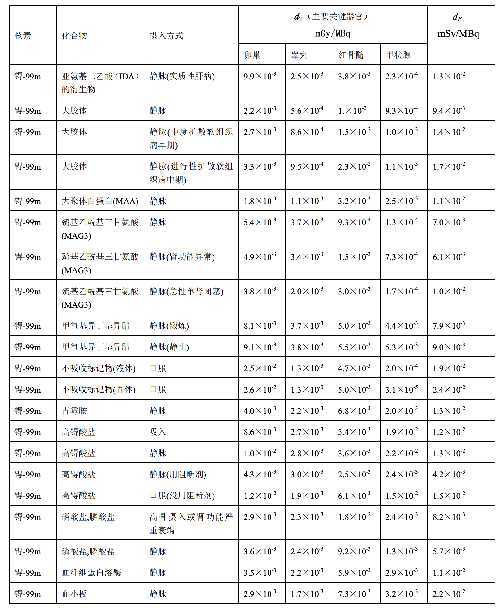
表 D.1 (續)
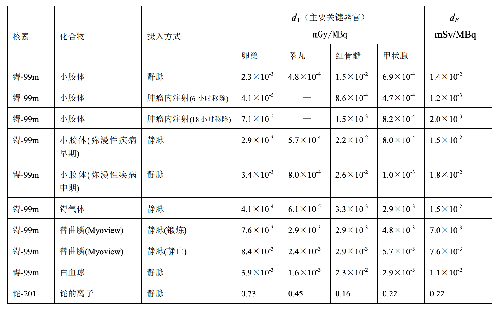
表 D.2

表 D.2 (續)

表 D.2 (續)

表 D.2 (續)
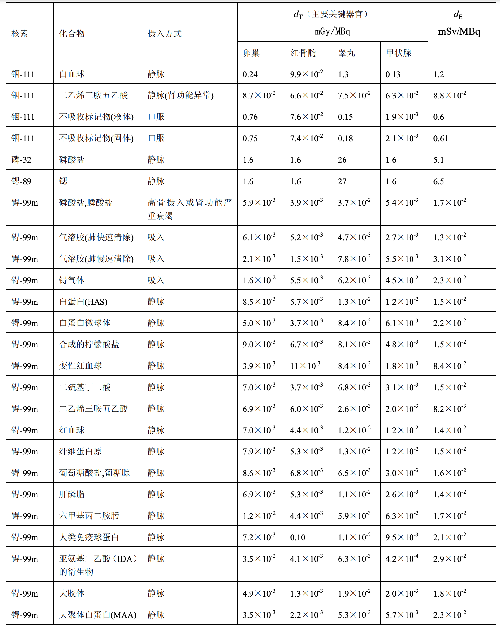
表 D.2 (續)
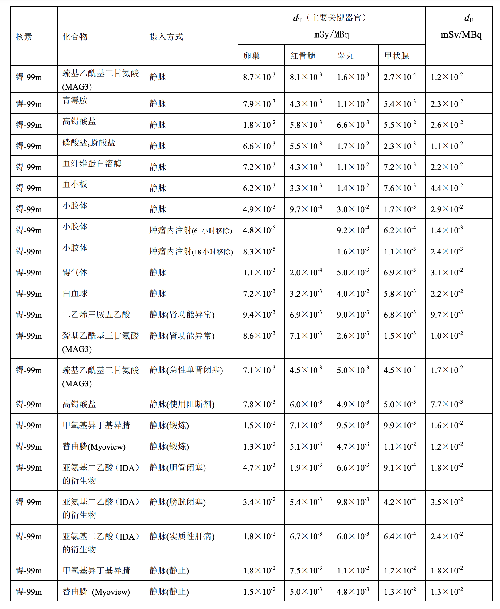
表 D.2 (續)
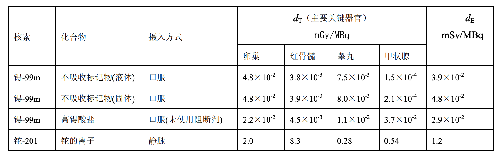
表 D.3
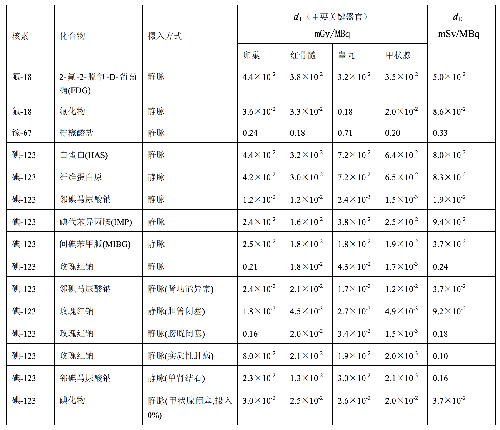
表 D.3 (續)
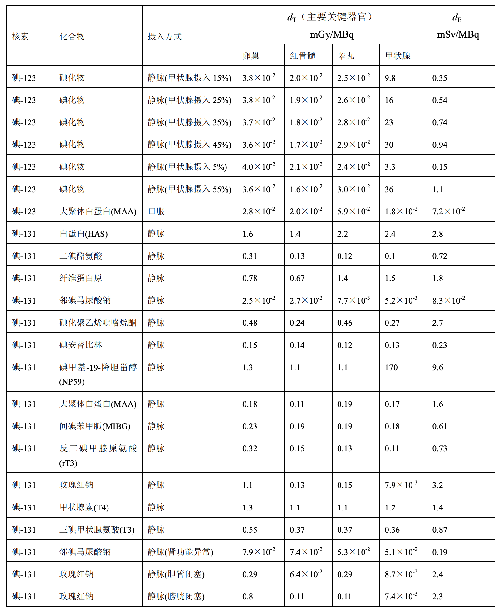
表 D.3 (續)
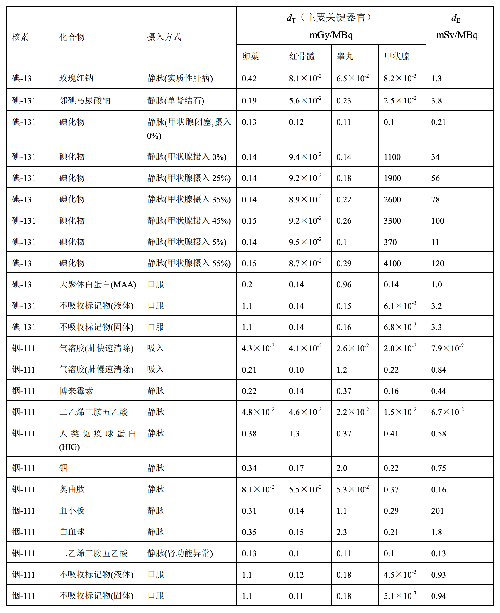
表 D.3 (續)
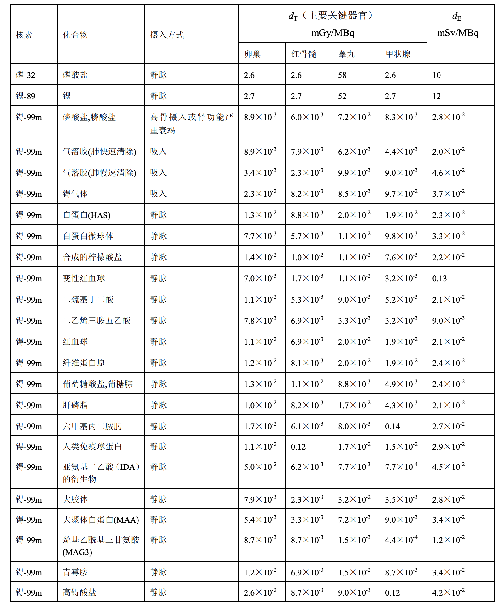
表 D.3 (續)

表 D.4 臨牀核醫學中嬰兒單位施用量患者接受的器官吸收劑量(dT)及有效劑量(dE)
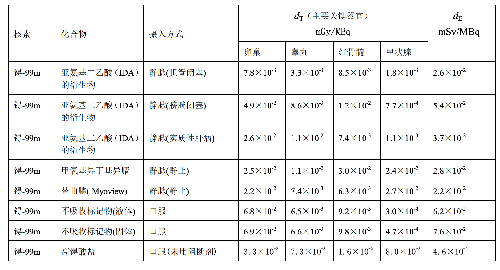
表 D.4 (續)
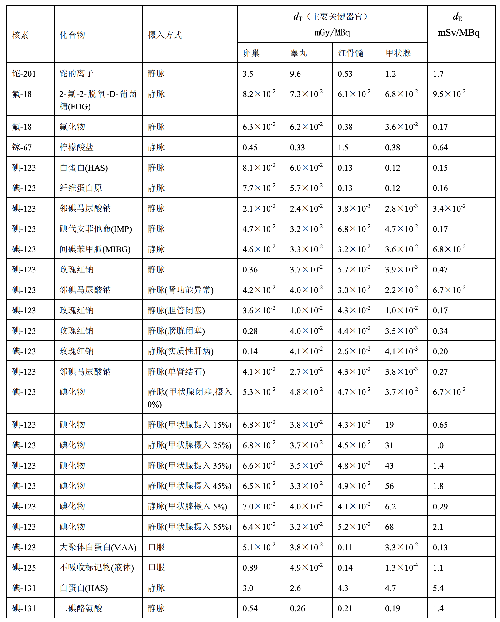
表 D.4 (續)
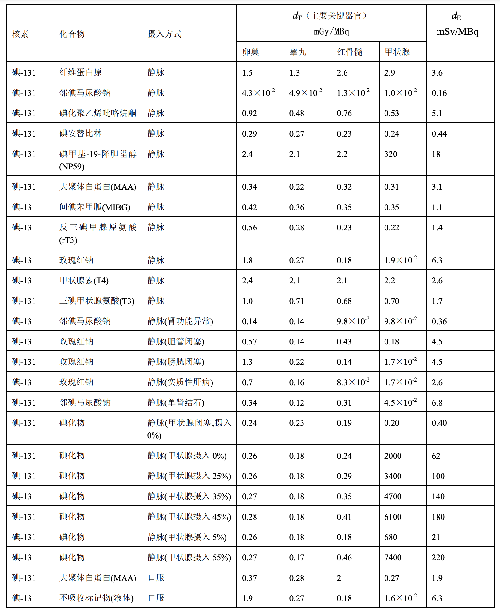
表 D.4 (續)

表 D.4 (續)
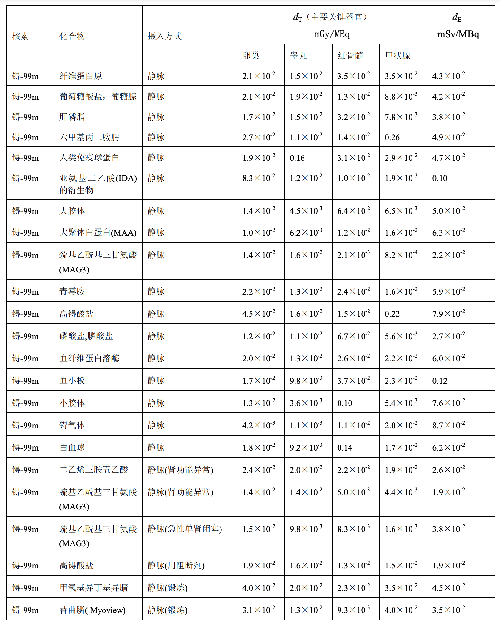
表 D.4 (續)
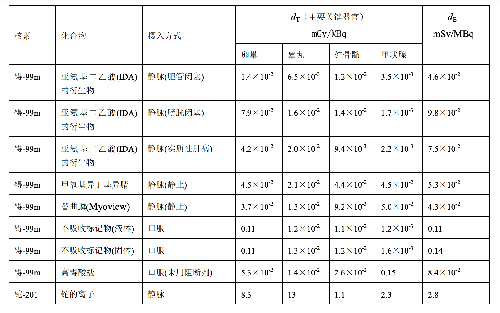
表 D.5

表 D.5 (續)

11 附錄E(規範性附錄)
醫療照射的指導水平
11.1 E.1 成人的醫療照射指導水平
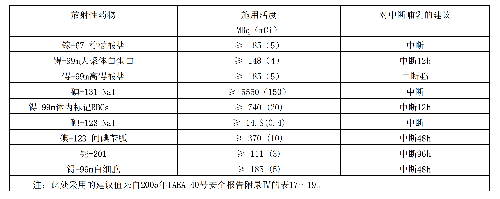
表 E.1 給出了典型成年受檢者各種常用放射性藥物施用量的導水平。
表 E.1 典型成年患者核醫學診斷過程放射性藥物施用量的指導水平
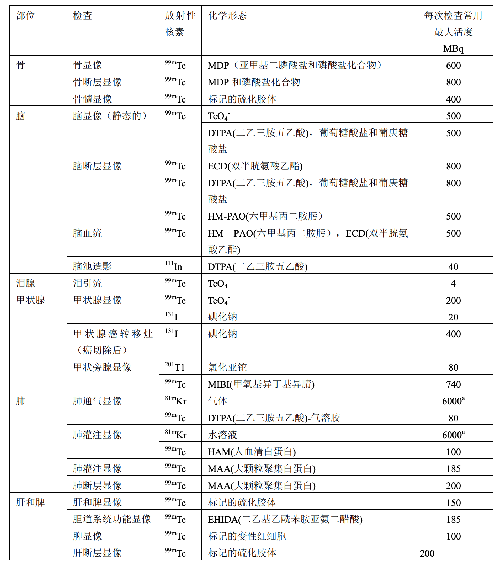
表 E.1(續)
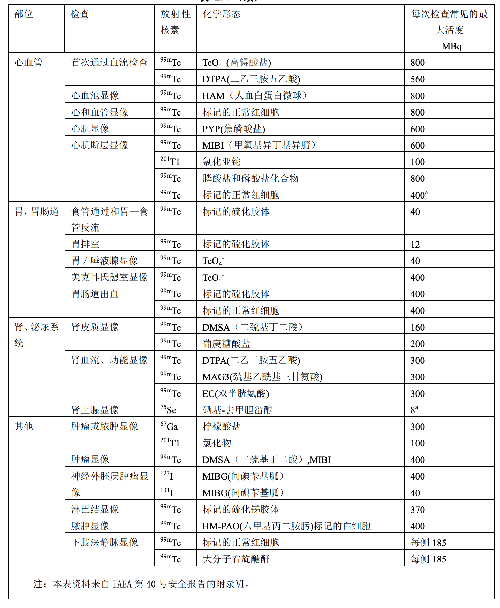
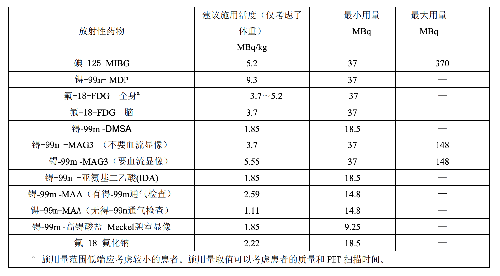
原則上,兒童的施用量指導水平可以用成人的指導水平乘以成人施用量用於兒童的分數 f(附錄 C表 C.1)得到,因此,兒童的指導水平隨體重而變化。表 E.2 是一個兒童的指導水平的舉例,資料來自2010 North American Consensus Guidelines。
12 附錄F(規範性附錄)
接受臨牀核醫學治療婦女避免懷孕的時期建議
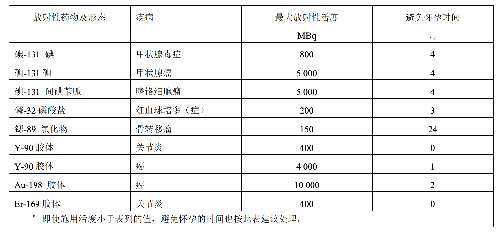
對於使用下述放射性核素治療後的婦女,表 F.1 給出了治療用最大活度和治療後避免懷孕時間的建議。此處採用的建議值來自 2005 年 IAEA 40 號安全報告附錄Ⅴ之表 20。
表 F.1 放射性核素治療用最大活度和治療後避免懷孕時間的建議 a
13 附錄G(規範性附錄)
13.1 G.1 醫療照射劑量約束控制方法
13.1.1 G.1.1 通用準則
患者家人或探訪者與接受臨牀核醫學診療的患者接觸,應按如下方法控制接受的劑量:
a)孕婦及2歲以下兒童應儘量避免接觸接受臨牀核醫學診療的患者;
b)3-10歲兒童每次接觸的劑量D3-10應滿足如下不等式:

式中:
D3-10——3-10 歲兒童每次接觸的劑量,單位爲毫希(mSv)。
c)10歲以上人員每次接觸的劑量D>10應滿足如下不等式:
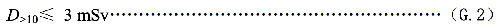
式中:
D>10——10歲以上人員每次接觸的劑量,單位爲毫希(mSv)。
一般不應超過1mSv,即使10歲以上的人員每次接觸的劑量也不應超過3mSv。
13.1.2 G.1.2 接近患者人員的劑量估算方法
D3-10和D>10均按如下方法估算:
a)離患者距離≥3m的情況:
當患者家人或探訪者與患者接觸的距離≥ 3m 時,此時可用公式(G.3)估算其劑量:
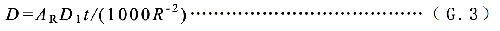
式中:
AR——放射性藥物施用到患者後,某一時刻體內的放射性活度,單位爲兆貝可(MBq);
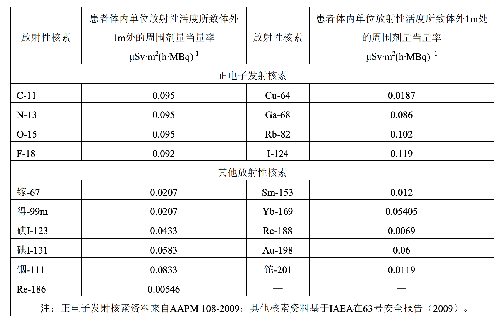
D1——患者體內單位放射性活度所致體外1m處的劑量率,單位爲微希平方米每小時兆貝可(μSv∙m2(h∙MBq)-1),不同放射性藥物的D1推薦值見表G.1;
t ——接觸時間,單位爲小時(h);
b)離患者距離<3m 的情況:
患者家人或探訪者與患者接觸的距離<3m,此時若按反平方估算誤差會較大,爲此應按下式估算:

式中:
AR——放射性藥物施用到患者後,某一時刻體內的放射性活度,單位爲兆貝可(MBq);
D1——患者體內單位放射性活度所致體外1m處的劑量率,單位爲微希平方米每小時兆貝可(μSv∙m2(h∙MBq)-1),不同放射性藥物的D1推薦值見表G.1;
t ——接觸時間,單位爲小時(h);
儘管公式(G.3)和公式(G.4)的估算誤差較大,但對進行是否超過劑量約束的判斷還是可行的。
表G.1 患者體內單位放射性活度所致體外1m處的周圍劑量當量率
患者體內放射性活度(A R)用公式( G.5)估算。
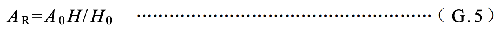
式中:
AR——測量時刻t 滯留的的放射性活度,單位爲兆貝可(MBq);
A0——施用給患者的放射性初始活度,單位爲兆貝可(MBq);
H0——施藥後首次測量的周圍劑量當量率,單位爲微希每小時(μSv/h);
H——時刻t 測量的周圍劑量當量率,單位爲微希每小時(μSv/h)。
H0和 H用 圖 G.1的方法進行規範的測量。應在給患者施用放射性核素後、還沒有任何排泄以前,儘快地用防護巡測儀進行首次周圍劑量當量率(H0)測量;到需關注的某一時刻,在這個固定位置上,用上述防護巡測儀(而且校準因子相同)再次測量周圍劑量當量率(H)。將相應的值帶入公式(G.5)就可以得到關注時刻患者體內放射性活度(AR) 。

圖 G.1 探測器與患者的相互位置
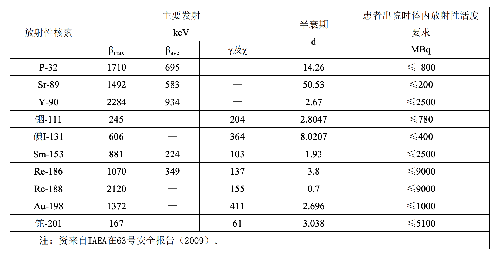
13.2 G.2 患者出院的體內放射性活度要求
爲確保放射治療患者出院後,不至於使接觸患者的家庭成員及公衆超過相關的劑量約束或劑量限值,放射治療患者出院時體內放射性活度應符合表G.2的要求。
表G.2 放射治療患者出院時體內放射性活度的要求
13.3 G.3 患者出院時體內放射性活度控制方法
13.3.1 G.3.1 有γ及χ發射的放射性核素
當施用給患者的是有γ及χ發射的放射性核素,則可採用G.1.2中(3)款的方法檢測患者體內的放射性活度。
13.3.2 G.3.2 無γ及χ發射的放射性核素
當施用給患者的是無γ及χ發射的放射性核素,則可採用G.1.2中(3)款類似方法檢測患者體內的放射性活度,這時的距離可減少到30cm,測量儀器改爲表面污染儀就可以了。
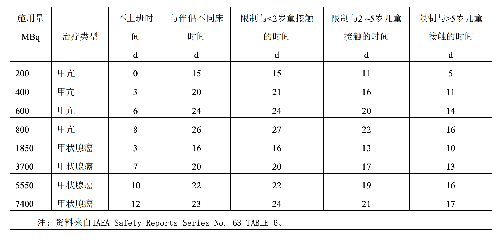
13.4 G.4 出院患者輻射防護書面指導內容
對甲亢和甲狀腺癌患者出院時的輻射防護書面指導至少應包括以下內容:
a)與同事和親屬的接觸應符合表G.3的限制;
當出院時患者體內的碘I-131放射性活度爲400MBq時,按表G.1,這時離患者1m處的周圍劑量當量率=400╳0.0583=23.3 μSv/h。顯然,這樣情況下參加1天以上的跟團旅遊會給其他人員帶去超過國家公衆劑量限值的照射,爲此這類患者的出行時間及旅遊方式應符合表G.4的要求。
表G.3 甲亢和甲狀腺癌患者出院後與同事和親屬接觸的相關限制

14 參考文獻
[1] IAEA,Quality Management Audits in Nulear Medicine Practices,2008
[2] IAEA Safety Reports Series No. 63,Release of Patients After Radionuclide Therapy,2009
[3] IAEA Safety Reports Series No. 40,Applying Radiation Safety Standards in Nuclear Medicine 2005
[4] IAEA Technical Reports Series No. 454,Quality Assurance for Radioactivity Measurement in Nuclear Medicine,2006
[5] IAEA,Nuclear Medicine Resources Manual,2006
[6] AAPM Task Group 108-2009: PET and PET/CT Shielding Requirements
[7] ICRP Publication 80 addendum to ICRP 53,, Radiation Dose to Patients from Pharmaceuticals. Annals of the ICRP. Vol 28 No 3 1998
[8] ICRP Publication 86,Prevention of Accidental Exposures to Patients undergoing Radiation Therapy, Annals of the ICRP. Vol 30 No 3, 2000
[9] ICRP Publication 88(Corrected Version), Doses to the Embryo and Fetus from Intakes of Radionuclides by the Mother , Annals of the ICRP.Vol 31 No 1-3, 2001
[10] ICRP Publication 94, Release of Patients after Therapy with Unsealed Radionuclides Annals of the April 2005
[11] ICRP Publication 105,Radiological Protection in Medicine,2007
[12] ICRP Publication 106 Radiation Dose to Patients from Radiopharmaceuticals: Addendum 3 to ICRP Publication 53, Ann. ICRP 38(1-2), 2008
[13] Michael J. Gelfand1, Marguerite T. Parisi2, and S. Ted Treves3,Pediatric Radiopharmaceutical Administered Doses:2010 North American Consensus Guidelines
16 《臨牀核醫學患者防護要求》解讀
爲加強放射診療工作的管理,保證醫療質量和醫療安全,保障放射診療工作人員、患者和公衆的健康權益,依據《中華人民共和國職業病防治法》、《放射性同位素與射線裝置安全和防護條例》、《放射性藥品管理辦法》和《醫療機構管理條例》等法律、行政法規的規定,我國2006年發佈了《放射診療管理規定》,2012年發佈了《臨牀核醫學的患者防護與質量控制規範》(GB 16361—2012)。《臨牀核醫學患者防護要求》由GB 16361—2012轉化而來。與GB16361—2012相比主要變化是:將原標準名稱“臨牀核醫學的患者防護與質量控制規範”修改爲“臨牀核醫學患者防護要求”;因核醫學設備質量控制內容已列入相關標準中,且一般性藥物控制不屬於本標準的範圍,故刪除設備質量控制和一般性藥物質量控制的內容;根據國際原子能機構的40號安全報告《輻射安全標準在覈醫學中的應用》和63號安全報告《放射性核素治療後患者出院管理》的規範和要求,增加了核醫學患者出院管理的具體方法、胎兒劑量計算方法、兒童醫療照射指導水平、探視者和家庭成員劑量約束規定及控制方法等有效加強患者、探視者和家庭成員及公衆防護的具體方法和規範。