4 別名
右室流出道重建術;right ventricular outflow tract reconstruction
7 概述
室間隔完整的肺動脈閉鎖是指肺動脈瓣完全閉鎖、三尖瓣結構和功能異常、右心室有不同程度的發育不良、室間隔完整無缺,而房室和心室大血管關係正常的先天性心臟畸形,其發生率約佔先天性心臟病的1%~3%,在新生兒先天性發紺型心臟病中約佔30%。在心室的發育、動脈乾的分隔和肺動脈瓣發育過程中發生異常,均可引起肺動脈瓣的閉鎖,通常發生在心臟胚胎髮育的後期。Hunter早在1783年首次描述了本病的病理特徵,1951年Novelo及其同事報道其臨牀特徵。1983年Peacock首次命名爲室間隔完整肺動脈閉鎖。
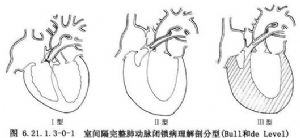
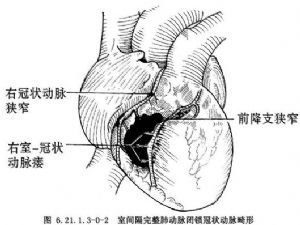
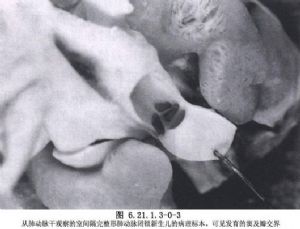
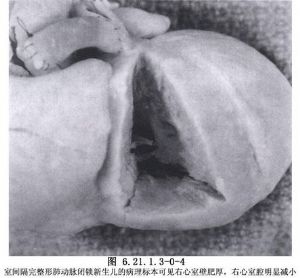
肺動脈閉鎖的肺動脈瓣有兩種病理類型,一種爲由三個增厚的瓣葉融合,其聯合嵴線在中央,多伴有右室漏斗部閉鎖或嚴重狹窄,或伴有三尖瓣反流和三尖瓣下移。另一種類型爲增厚的瓣膜雖完全閉鎖,但聯合的嵴線僅在周圍,而其中央爲一個平滑的纖維膜,向肺動脈幹內凸出,這種類型右室漏斗部無明顯狹窄,右心室發育不良較輕。肺動脈瓣環常發育不全,肺動脈常通暢或略小於正常,主肺動脈完全缺如約佔4%。三尖瓣的病變通常存在,有30%腱索融合,有些瓣葉組織機化,約有25%伴三尖瓣下移畸形,造成嚴重的三尖瓣反流或狹窄,偶有三尖瓣缺如。三尖瓣環的大小與右室腔成比例,右室腔極小的病人,三尖瓣嚴重狹窄,瓣環相應變小形成梗阻,瓣葉增厚,腱索縮短,無腱索間隙及乳頭肌。因此三尖瓣環的直徑可間接反映右室腔的大小。三尖瓣畸形越重,右室腔越小,右室腔內壓力越高。右房擴大,與三尖瓣反流程度密切相關。一般均存在不同程度經房間隔右向左分流交通口,包括卵圓孔未閉,房間隔缺損等。右心室存在程度不同的發育不良,Greenwold 1956年根據心室形態分爲兩型:具有小的右室腔爲Ⅰ型,常伴有三尖瓣狹窄。具有大的右室腔爲Ⅱ型,常伴有三尖瓣下移畸形或發育不良、三尖瓣嚴重關閉不全,右室壁變薄,甚至無心肌,此類型較少見。Bull和de Leval根據右室腔的流入部、小梁部和漏斗部發育存在與否,將本病分爲三型:Ⅰ型爲右室腔三部均存在,右室腔或多或少存在發育不良,Ⅱ型爲右室的小梁部缺如,右室腔小,Ⅲ型爲右室的小梁部和漏斗部均缺如(圖6.21.1.3-0-1)。此分類法對外科手術處理有一定的臨牀指導意義。右心室腔內高壓可導致心室內膜的纖維化,舒張順應性減低。室間隔完整的肺動脈閉鎖多合併有冠狀動脈供血異常,Cader和Sage屍檢發現60%病例存在右室-冠狀動脈瘻。約10%的病例存在着1到多處冠狀動脈主幹的狹窄或閉鎖(圖6.21.1.3-0-2),遠端心肌的供血來自右心室。由於血氧飽和飽和度低的右室血供應心肌,可造成心肌缺血、缺氧,甚至梗死。這種冠狀動脈畸形在臨牀上和屍檢中均證實常發生在三尖瓣環和右心室腔非常小的病例中。另外屍檢中發現在伴有冠狀動脈狹窄的病例中,有17%爲單冠狀動脈,並有冠狀動脈異常跨過右室流出道(圖6.21.1.3-0-3,6.21.1.3-0-4)。
右心室流出道重建術是一種矯正手術,目前隨着技術水平的提高,對右心室和三尖瓣發育尚好的病兒,多主張在新生兒期就進行矯正手術。
8 適應症
右心室流出道重建術適用於:
在右心室三部分發育尚好,三尖瓣口直徑>70%或在99%可信限下限以上或Z值≥-1.5時能很好耐受和維持肺循環,無論是出生後或經過緩解手術後達到此標準的患兒均可施行矯正手術。對右心室漏斗部缺如、瓣環及肺動脈發育不良、三尖瓣口直徑在正常的55%~70%或低於正常99%可信限下限時或Z值在-1.5~-3之間,採用跨瓣補片加寬右心室流出道,不閉合卵圓孔,應同時施行體-肺動脈分流。
11 手術步驟
經胸部正中切口。阻斷循環之後,右室流出道做跨瓣環的縱切口,切除流出道肥厚肌肉,使其充分疏通。應切除增厚閉鎖的肺動脈瓣。用帶單瓣的人造血管補片加寬。加寬後如流出道通暢滿意,可修補房間隔缺損。若過去曾行體-肺動脈分流的病兒應先分離出體-肺動脈分流的血管,套一1-0線,體外循環轉流一開始後立即結紮。體外循環停機後,測右房、右室及左室壓力,如右/左心室收縮壓比值>0.75,應同時施行體-肺動脈分流手術或重新開放體-肺動脈分流(圖6.21.1.3-1)。
