5 概述
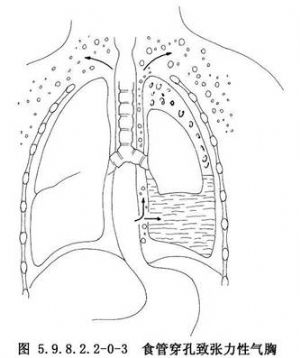
食管穿孔較爲少見,但隨着診斷技術和對本病認識的不斷提高,又由於大量開展食管內鏡檢查和食管擴張治療等,食管穿孔的發生率較過去明顯增加。引起食管穿孔的主要原因有:①損傷性食管穿孔,損傷性食管穿孔可可由槍彈傷、刀刺傷引起。胸骨與脊柱間突然受壓的閉合性胸部外傷也可能導致食管破裂,但由於食管位於後縱隔內,與心臟大血管等重要臟器相鄰,因此單獨引起胸內食管損傷者罕見,常合併心臟大血管損傷,多來不及搶救而死亡。臨牀見到的多爲頸部食管穿孔。除上述原因外,國內曾有多起輪胎爆炸,氣浪衝擊經口腔使食管發生破裂的報道。②醫源性食管穿孔,主要在食管內鏡檢查(圖5.9.8.2.2-0-1)、食管狹窄擴張、食管腔內置管、食管異物取出等診治過程中發生,多因操作不慎或食管有潛在病變而導致穿孔。其發生率佔食管穿孔的60%~70%。③異物性食管穿孔,異物性食管穿孔發生率僅次於醫源性食管穿孔。常見的原因是誤吞魚骨、雞骨、義齒等,大多爲不規整、銳利或體積較大的異物,可直接刺穿食管壁或壓迫使食管壁壞死或巨大異物使食管壁撕裂穿孔。④腐蝕性食管穿孔,吞服大量強酸或強鹼性腐蝕劑,可造成食管全層的嚴重損傷及食管穿孔。⑤自發性食管穿孔,自發性食管穿孔的原因目前尚不清楚,多與大量飲酒及暴食後發生嘔吐有關,嘔吐使腹內壓突然增高,擠壓胃部使食管腔內壓力驟然增高,同時環嚥肌反應性痙攣呈收縮狀態,致使管腔內壓力和胸腔內壓力在瞬間相差很大,引起食管破裂。偶爾也可發生於腹部用力動作時,如作嘔、分娩、癲癇抽搐、哮喘、舉重或大便等。食管穿孔後,有強烈刺激作用的胃內容物及帶有各種細菌的口腔分泌物和食物迅速經破口進入縱隔,引起嚴重的縱隔感染。由於縱隔爲疏鬆結締組織,再加上負壓及心臟大血管搏動等因素,易導致炎症在縱隔內迅速擴散,並可侵蝕穿破胸膜進入胸腔,形成一側或雙側液氣胸。縱隔及胸腔嚴重感染,胸膜腔大量滲出及毒素吸收,可很快發生休克(圖5.9.8.2.2-0-2)。吞嚥使空氣由破口進入胸膜腔,造成張力性氣胸,更加重呼吸、循環功能紊亂(圖5.9.8.2.2-0-3)。若爲腐蝕性或異物導致的食管穿孔,可引起鄰近大血管的損傷及發生大出血,如不及時救治,患者可迅速死亡。
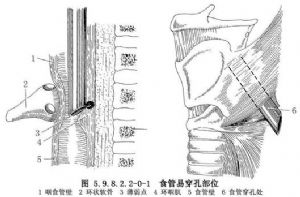

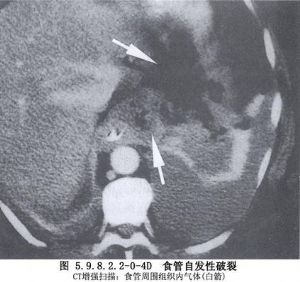
食管穿孔的早期診斷存在一定困難,在合併嚴重複雜損傷的情況下,其症狀及體徵往往被掩蓋。因此,在食管可能受到損傷的情況下,如果發現頸部、胸部皮下氣腫,應高度警惕食管穿孔的發生,此時X線檢查常有助於診斷。頸部食管穿孔,X線攝片早期即可發現頸部筋膜層有遊離氣體。若已形成膿腫則可出現局部緻密陰影,其中可有氣液麪。胸部食管穿孔,X線檢查可見縱隔積氣或縱隔影增寬,一側或雙側液氣胸。左側液氣胸常爲低位食管穿孔,右側液氣胸多爲中段食管穿孔。食管造影不僅可明確診斷,而且還能確定破裂部位、範圍及穿孔方向。胸腔穿刺抽出液呈酸性,pH<6,應考慮下段食管穿孔。口服亞甲藍溶液,胸腔穿刺抽出液呈藍色,可以確診食管穿孔(圖5.9.8.2.2-0-4~5.9.8.2.2-0-7)。









食管穿孔治療的成敗取決於穿孔部位、裂口大小、確診時間及治療措施是否得當。穿孔時間超過24h者,其傷死率比早期治療的高3倍多。食管穿孔治療方案的制定、手術方法的選擇應根據具體情況做出。總的原則是:①消除污染來源;②充分引流;③抗生素應用;④維持水電解質平衡及足夠的營養。
9 手術步驟
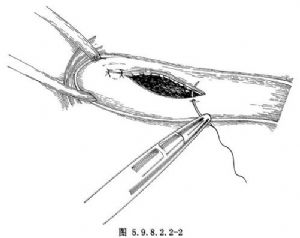
1.進入胸腔後,吸盡胸腔積液並徹底沖洗。切開穿孔部縱隔胸膜,清除縱隔污染物,找到食管破口。將食管裂口肌層向上、下端延長至暴露黏膜破口(圖5.9.8.2.2-1),用4-0號絲線縫合食管全層,亦可分層縫合黏膜及肌層。縫針不宜過密,打結應鬆緊適度(圖5.9.8.2.2-2)。

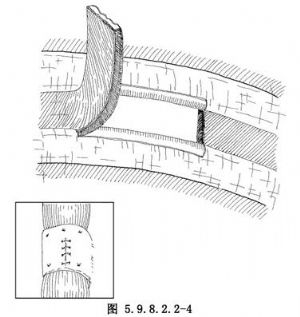
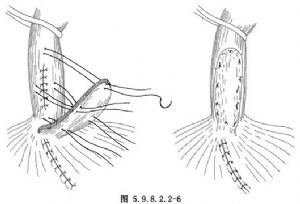
2.修補後的裂口可用帶蒂胸膜瓣覆蓋,胸膜瓣基底部連接於主動脈側(圖5.9.8.2.2-3),亦可用帶蒂胸膜肋間肌瓣(圖5.9.8.2.2-4)及膈肌瓣(圖5.9.8.2.2-5,5.9.8.2.2-6)覆蓋。


3.下胸部放置胸腔閉式引流。