4 分類
普通外科/膽道手術/肝門部肝膽管狹窄修復手術/高位肝膽管空腸吻合術
6 概述
雙側肝膽管空腸吻合術用於肝門部肝膽管狹窄的治療。 高位肝膽管空腸吻合時,外科醫生最感到棘手的是:①高位肝膽管狹窄合併膽汁性肝硬化,門靜脈高壓症;②肝膽管狹窄較長、狹窄以上的肝管又無明顯擴張;③在前次手術用膽道擴張器硬性將肝膽管狹窄擴開,致肝膽管狹窄多處縱行裂開,或放置的T形管支撐時間不夠長,造成肝膽管內充滿肉芽組織,無正常的膽管黏膜;④膽腸吻合術後繼發的硬化性膽管炎。
7 適應症
雙側肝膽管空腸吻合術適用於:
1.左、右肝管開口部狹窄,狹窄以上肝內膽管明顯擴張。
2.左右肝管狹窄較長,狹窄以上肝內膽管明顯擴張,且無明顯肝葉萎縮。
3.左右肝管輕度狹窄合併肝內膽管多發性結石。
4.左右肝管及其二級肝管開口處狹窄。
8 術前準備
1.詳細詢問病史,尤其手術史及膽管炎反覆發作史。
3.B型超聲檢查,瞭解肝膽管擴張、有無結石和蛔蟲;必要時行肝膽道γ照相;然後經皮肝穿刺膽道造影(percutaneous transhepatic cholangiography, PTC)或內鏡逆行膽胰管造影(endoscopic retrograde cholangiopancreatography,ERCP),以獲得清晰的膽道系統X線影像,以明確肝膽管狹窄部位和結石分佈。
5.有黃疸者應肌內注射或靜脈滴注維生素K,並測定凝血酶原時原時間。
6.有腸道蛔蟲病者,應驅蛔治療。
7.術前放置胃腸減壓管和導尿管。
8.根據病人營養狀況,酌情給予支持治療。
10 手術步驟
1.沿膽總管前壁向上分離,顯露肝總管及左、右肝管匯合部,縱行切開膽總管及肝總管。
2.探查左、右肝管開口及其狹窄,沿左、右肝管前壁向上分離,剪開左右肝管狹窄。通常左肝管長度爲1.40±0.75cm、右肝管0.84±0.56cm(圖1.11.7.2.5-1)。

3.左右肝管狹窄較長,右肝管狹窄的充分切開常需行肝門部局部肝切除,以顯露右肝管(圖1.11.7.2.5-2)。

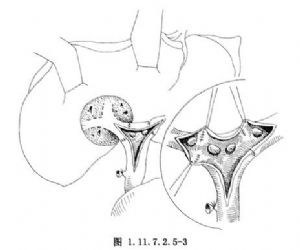
4.左右肝管切開,肝膽管整形縫合(圖1.11.7.2.5-3)。
5.肝方葉切除及左右肝管狹窄切開:適應於左右肝管口狹窄伴肝方葉腫大;右肝管及其Ⅱ級肝管口和左肝管狹窄。切斷肝圓韌帶及鐮狀韌帶,將肝臟向下牽拉。阻斷肝門,術者左手示指置於肝門部保護左右肝管及門靜脈。左側切線:沿鐮狀韌帶右側0.5~1.0cm處切開肝包膜,在髒面切開肝方葉與左肝外葉之間的橋狀組織,於左矢狀溝右側切開肝包膜,鈍性分離肝組織,可見在門靜脈囊部、矢部和角部分支(圖1.11.7.2.5-4),並將其切斷、結紮,顯露左肝管橫部。右側切線:經膽囊窩和肝左右葉分界切開肝包膜並延伸至膈面,相當於肝門部左右肝管匯合平面,鈍性分離肝組織,可見肝中靜脈左下屬支,分別切斷、結紮,顯露右肝管。解除肝門阻斷,肝斷面的血管及小膽管逐一縫合結紮。

6.沿膽總管切口切開肝總管及左右肝管,必要時亦可切開Ⅱ級肝管,並做肝膽管整形縫合,然後行肝膽管空腸吻合(圖1.11.7.2.5-5)。膽腸吻合完畢,再次檢查肝斷面有無出血和膽汁漏。充分清洗肝斷面,將大網膜從中央部分開,其中一半覆蓋在肝斷面上,周邊用細針線間斷縫合固定。放置引流與T形管,通過腹壁戳口引出。

11 術中注意要點
1.肝方葉切除,結紮或縫扎肝斷面上的血管,肝門阻斷如果一次不能完成,可分2次完成。
2.充分切開膽管狹窄,切開相當於狹窄以上膽管約2cm長,達到將狹窄環和擴張的膽管充分敞開,並取狹窄處瘢痕組織做冷凍切片檢查,以除外癌變。
3.對重度膽管狹窄不要強行擴張,否則會造成更難以處理的膽管再狹窄;應力求做狹窄切開,如確有困難可用帶氣囊T形管或U形管做定期擴張。
4.右肝動脈變異。右肝動脈有時從肝總管前橫過,肝總管狹窄切開時,需將右肝動脈遊離、膽總管下端橫斷,將右肝動脈復位於肝總管後方;如果右肝動脈與肝總管粘連很緊不易分離時,也可將右肝動脈結紮、切斷。
12 術後處理
雙側肝膽管空腸吻合術術後做如下處理:
1.保持各引流管通暢,肝葉切除、膽腸吻合術後膈下感染發病率高,證實確無膈下感染後方可拔除膈下的引流。
3.選用有效抗生素。
4.保持引流管通暢,48~72h或更長時間視引流物多少逐漸拔除引流。
5.若無潰瘍病等禁忌證,1周後開始服用潑尼松,每天10~15mg,3~6周後逐漸減量。
6. 2周後開始夾閉T形引流管,4~6周經T形管逆行膽道造影,如無結石殘留可拔除T形管。
7.膽道內如有結石殘留,可酌情使用膽道鏡、取石網或生理鹽水等沖洗T形管以排除結石;當結石下降至膽總管下端不能排除者,可經內鏡行Oddi括約肌切開排除結石。
13 併發症
13.1 1.膈下感染
在肝葉切除、膽腸吻合術後較常見。我們分析肝膽管結石、狹窄手術220例,膈下感染15例(6.8%);而在左肝外葉切除、膽腸吻合發生膈下感染9例(20.9%)。其原因:①肝斷面肝組織大塊縫扎,致缺血壞死脫落,甚至形成膽汁漏,均有利於細菌生長、繁殖;②肝膽管狹窄膽管內膽汁常含有大量細菌,肝葉切除時常造成污染,而膽腸吻合又增加了污染機會;③腹壁引流切口過小或距手術野過遠或引流拔除過早;④肝斷面出血、膈下積血;⑤肝斷面、手術野清洗不充分。
13.2 2.殘餘結石
肝膽管狹窄常合併肝內膽管結石,殘餘結石發生的原因:①肝內膽管結構複雜、解剖變異多、結石分佈廣;②無清晰的膽道X線片;③術者缺乏臨牀經驗,術式選擇不當;④重症膽管炎急症手術;⑤肝內膽管多發性結石,取石後缺乏必要的術中膽道造影或膽道鏡檢查;⑥缺乏必要的取石器械。
13.3 3.膽道出血
膽腸吻合術後發生膽道出血多由於損傷膽管小動脈所致,常見的原因:①縫針損傷膽管壁上的小動脈,形成搏動性血腫,並向膽管腔內破潰出血;②縫針損傷右肝動脈壁或肝固有動脈壁,逐漸形成假性動脈瘤並向膽管腔內潰破;③肝膽管因反覆探查、取石、沖洗,造成膽管黏膜損傷或取石時因動作粗暴損傷肝膽管壁造成假道致肝實質出血。細緻地手術操作,膽道出血多可避免。
13.4 4.膽道感染
吻合口狹窄、吻合口以上肝內膽管殘留結石或T形引流管不通暢等是造成膽道感染的主要原因。
13.5 5.膽汁漏
由於膽腸吻合縫線脫落、縫線針距過大對合不良或T形管引流不暢而發生膽汁漏。膽腸吻合放置T形管引流可減少或避免膽汁漏的發生。